MAKALAH “Respiratory Distress Syndrome ” SISTEM REPRODUKSI II Di susun oleh: Fifi Nur Febriyanti 11.321.012 M. Firdaus Y 11.321.023 Rizky N.F.I 11.321.031 Samsuri 11.321.033 Sigit Rio Virnando 11.321.036 Yulita L. 11.321.041 Kelompok 2 Kelas VI-A S1 Keperawatan SEKOLAH TINNGI ILMU KESEHATAN INSAN CENDEKIA MEDIKA JOMBANG 2014

Welcome message from author
This document is posted to help you gain knowledge. Please leave a comment to let me know what you think about it! Share it to your friends and learn new things together.
Transcript
MAKALAHRespiratory Distress SyndromeSISTEM REPRODUKSI II
Di susun oleh:Fifi Nur Febriyanti11.321.012M. Firdaus Y11.321.023Rizky N.F.I11.321.031Samsuri11.321.033Sigit Rio Virnando11.321.036Yulita L.11.321.041
Kelompok 2
Kelas VI-AS1 KeperawatanSEKOLAH TINNGI ILMU KESEHATANINSAN CENDEKIA MEDIKAJOMBANG2014
KATA PENGANTAR
Segala puji syukur terhadap kehadirat Tuhan Yang Maha Esa yang telah memberi rahmat dan hidayah-NYA. Sehingga penulis dapat menyelesaikan tugas makalah ini tanpa adanya rintangan yang berarti.Makalah ini disusun dengan tujuan:1. untuk melengkapi tugas mata kuliah S. Reprooduksi II;1. agar para pembaca pada umunya dapat mengetahui lebih lanjut tentang Respiratory Distress SyndromeSesuai dengan tujuan tersebut maka penulis akan menyusun dengan sebaik-baiknya meskipun masih banyak kekurangannya. Dan tidak lupa pula penulis mengucapkan terimakasih yang sebanyak-banyak kepada:1. Dosen pembimbing akademik STIKES ICME JOMBANG;1. Dosen penanggungjawab mata kuliah S. Reprodusi II, Muarrofah, S. Kep., Ns. M. Kes.;1. Dosen pengarjar mata kuliah S. Reproduksi II, Anita Rahmawati, S. Kep., Ns1. Semua pihak yang ikut serta berpartisipasi dalam pembuatan makalah ini.Atas rahmat Tuhan yang Maha Kuasa, penulis berharap Semoga makalah ini bermanfaat bagi pembaca. Serta saran dan kritik penulis harapkan, karena penulis menyadari bahwa makalah ini banyak kekurangannya dan masih belum sempurna.
Jombang, April 2014
Penyusun BAB IPENDAHULUAN
1.1. Latar BelakangSistem pernafasan merupakan salah satu sistem organ yang diperlukan manusia untuk memberi suplai oksigen yang diperlukan dalam metabolisme tubuh untuk menopang kehidupan. Namun tidak jarang kesehatan sistem pernafasan mengalami gangguan terutama pada masa awal kehidupan manusia, salah satu yang mungkin dialami adalah Respiratory Distress Syndrome. Respiratory Distress Syndrome (RDS) disebut juga Hyaline Membrane Disease (HMD), merupakan sindrom gawat nafas yang disebabkan defisiensi surfaktan terutama pada bayi yang lahir dengan masa gestasi kurang. Surfaktan biasanya didapatkan pada paru yang matur. Fungsi surfaktan untuk menjaga agar kantong alveoli tetap berkembang dan berisi udara, sehingga pada bayi prematur dimana surfaktan masih belum berkembang menyebabkan daya berkembang paru kurang dan bayi akan mengalami sesak nafas. Gejala tersebut biasanya muncul segera setelah bayi lahir dan akan bertambah berat. Defisiensi surfaktan diperkenalkan pertamakali oleh Avery dan Mead pada 1959 sebagai faktor penyebab terjadinya RDS. Penyakit ini adalah penyebab terbanyak dari angka kesakitan dan kematian pada bayi prematur.Secara tinjauan kasus, di negara-negara Eropa sebelum pemberian rutin antenatal steroid dan postnatal surfaktan, terdapat angka kejadian RDS 2-3%, di USA 1,72% dari kelahiran bayi hidup periode 1986-1987. Sedangkan jaman modern sekarang ini dari pelayanan NICU turun menjadi 1%. Di negara berkembang termasuk Indonesia belum ada laporan tentang kejadian RDS.. Sekitar 5 -10% didapatkan pada bayi kurang bulan, 50% pada bayi dengan berat 501-1500 gram (lemons et al,2001). Angka kejadian berhubungan dengan umur gestasi dan berat badan dan menurun sejak digunakan surfaktan eksogen ( Malloy & Freeman 2000). Saat ini RDS didapatkan kurang dari 6% dari seluruh neonatus. Berdasarkan perkiraan 30 % dari kematian neonatus diakibatkan oleh RDS atau komplikasi yang dihasilkannya (Behrman, 2004 didalam Leifer 2007).Pada RDS terjadi atelektasis yang sangat progresif, yang disebabkan kurangnya zat yang disebut surfaktan. Surfaktan merupakan suatu campuran lipoprotein aktif yang diproduksi sel epitel saluran nafas disebut sel pnemosit tipe II dengan permukaan yang melapisi alveoli dan mencegah alveoli kolaps pada akhir ekspirasi.. Zat ini mulai dibentuk pada kehamilan 22-24 minggu dan mencapai maksimum pada minggu ke 35. Zat ini terdiri dari fosfolipid (75%) dan protein (10%). Peranan surfaktan ialah merendahkan tegangan permukaan alveolus sehingga tidak terjadi kolaps dan mampu menahan sisa udara fungsional pada sisa akhir ekspirasi. Kolaps paru ini akan menyebabkan terganggunya ventilasi sehingga terjadi hipoksia, retensi CO2 dan asidosis. (Bobak, 2005).Sebagian besar kasus RDS pada bayi dapat diperbaiki atau dicegah jika ibu yang hendak melahirkan prematur dapat diberikan glukokortikoid , satu kelompok hormon. Ini akan mempercepat produksi surfaktan . Untuk pengiriman yang sangat prematur , glukokortikoid yang diberikan tanpa menguji kematangan paru janin . The American College of Obstetricians dan Gynecologists ( ACOG ) , Royal College of Medicine , dan organisasi besar lainnya telah merekomendasikan pengobatan glukokortikoid antenatal untuk perempuan pada risiko kelahiran prematur sebelum 34 minggu kehamilan. Beberapa program administrasi glukokortikoid , dibandingkan dengan kursus tunggal, tampaknya tidak menambah atau mengurangi risiko kematian atau gangguan perkembangan saraf anak. Dari kebanyakan kasus RDS, tindakan yang paling efektif dalam pengobatan pasien ini adalah pemberian surfaktan eksogen (surfaktan dari luar). Obat ini sangat efektif tapi biayanya sangat mahal.
1.2. Tujuan Pembahasan1.2.1. Tujuan UmumUntuk mengidentifikasi lebih jelas tentang Respiratory Distress Syndrome1.2.2. Tujuan Khususa. Untuk mengetahui anatomi/fisiologi sistem pernafasanb. Untuk mengetahui definisi Respiratory Distress Syndromec. Untuk mengetahui stadium Respiratory Distress Syndromed. Untuk mengetahui etiologi Respiratory Distress Syndromee. Untuk mengetahui manifestasi klinis (gejala dan tanda) Respiratory Distress Syndromef. Untuk mengetahui patofisiologi Respiratory Distress Syndromeg. Untuk mengetahui pemeriksaan diagnostik Respiratory Distress Syndromeh. Untuk mengetahui penatalaksanaan medis Respiratory Distress Syndromei. Untuk mengetahui pencegahan Respiratory Distress Syndromej. Untuk mengetahui komplikasi Respiratory Distress Syndromek. Untuk mengetahui konsep askep Respiratory Distress Syndrome
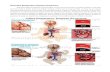
BAB IILANDASAN TEORI2.1. Anatomi/Fisiologi2.1.1. Anatomi
Human Respiratory System2.1.2. Fisiologi Rongga hidung terdiri dari benjolan seperti rak yaitu turbinat yang bekerja seperti kisi-kisi radiator untuk menghangatkan, melembabkan dan menyaring udara inspirasi mukosa rongga ini memiliki banyak pembuluh darah yang bervariasi. Laring adalah suatu katuk yang rumit pada persimpangan antara lintasan makanan dan lintasan udara. Laring terangkat dibawah lidah saat menelan dan karenanya mencegah makanan masuk ke trakeaaring berperan untuk pembentukan suara dan untuk melindungi jalan nafas terhadap masuknya makanan dan cairan karena itu dapat menyebabkan batuk bila terserang. Trakea dipertahankan terbuka oleh cincin-cincin kartilago berbentuk huruf c, trakea yang bercabang menjadi dua brnkus setiap cabang-cabangnya kemudian bercabang kembali kedalam paru, akhirnya berujung dalam kantog tipis. Alvioli jalan nafas yang lebih besar ini mempunyai lempeng-lempeng kartilago dindingnya untuk mencegah kempesnya selama perubahan tekanan dalam paru-paru. Cabang-cabang trakea dilapisi dengan silia yaitu epitalium yang menghabiskan lendir, debu-debu tertangkap mukosa kemudian di sapu kelaring oleh silia dan dibatukan keluar. Bronkus bercabang lagi dan seterusnya menjadi makin kecil yang membentuk bronkiolus yang tidak memiliki penyokong kartilago, tetapi memiliki dinding otot polos yang dapat berkontraksi untuk penyempitan jalan nafas. Paru-paru adalah struktur elastis seperti spon, paru-paru berada dalam rongga torak yang terkandung dalm susunan tulang iga dan letaknya disebelah kiri dan kanan media stinum. Alveoli dibungkus oleh anyaman kapiler yang sangat halus yang mengandung darah. Udara dan darah berhubungan lewat dinding tipis hanyan dua sel yang tebal. Disini pertukaran gas terjadi melalui difusi ( Monika Ester. 1999 )
2.2. Definisi RDS adalah gangguan pernafasan yang sering terjadi pada bayi premature dengan tanda-tanda takipnue (>60 x/mnt), retraksi dada, sianosis pada udara kamar, yang menetap atau memburuk pada 48-96 jam kehidupan dengan x-ray thorak yang spesifik. Tanda-tanda klinik sesuai dengan besarnya bayi, berat penyakit, adanya infeksi dan ada tidaknya shunting darah melalui PDA (Stark 1986).Menurut Petty dan Asbaugh (1971), definisi dan kriteria RDS bila didapatkan sesak nafas berat (dyspnea ), frekuensi nafas meningkat (tachypnea ), sianosis yang menetap dengan terapi oksigen, penurunan daya pengembangan paru,adanya gambaran infiltrat alveolar yang merata pada foto thorak dan adanya atelektasis, kongesti vascular, perdarahan, edema paru, dan adanya hyaline membran pada saat otopsi.Sindrom gawat napas (RDS) (juga dikenal sebagai idiopathic respiratory distress syndrome) adalah sekumpulan temuan klinis, radiologis, dan histologis yang terjadi terutama akibat ketidakmaturan paru dengan unit pernapasan yang kecil dan sulit mengembang dan tidak menyisakan udara diantara usaha napas. Istilah-istilah Hyaline Membrane Disease (HMD) sering kali digunakan saling bertukar dengan RDS (Bobak, 2005).Respiratory Distress Syndrome adalah penyakit yang disebabkan oleh ketidakmaturan dari sel tipe II dan ketidakmampuan sel tersebut untuk menghasilkan surfaktan yang memadai. (Dot Stables, 2005).RDS adalah sindrom pada bayi prematur yang disebabkan oleh insufisiensi perkembangan produksi surfaktan dan ketidak matangan struktural dalam paru-paru. Sindrom ini lebih sering pada bayi dari ibu diabetes dan kedua lahir kembar prematur.http://emedicine.medscape.com/article/976034-overview#showall
2.3. StadiumBerdasarkan foto thorak, menurut kriteria Bomsel ada 4 stadium RDS yaitu :a. Stadium 1 Terdapat sedikit bercak retikulogranular dan sedikit bronchogram udarab. Stadium 2Bercak retikulogranular homogen pada kedua lapangan paru dan gambaran airbronchogram udara terlihat lebih jelas dan meluas sampai ke perifer menutupi bayangan jantung dengan penurunan aerasi paru.c. Stadium 3Kumpulan alveoli yang kolaps bergabung sehingga kedua lapangan paru terlihat lebih opaque dan bayangan jantung hampir tak terlihat, bronchogram udara lebih luas.d. Stadium 4Seluruh thorax sangat opaque (white lung) sehingga jantung tak dapat dilihat.
012
Frekuensi nafas< 60x/menit60-80 x/menit80 x/menit
RetraksiTidak ditemukanRinganBerat
SianosisTidak ditemukanSianosis hilang dengan O2Sianosis menetap meski dg O2
Air EntryUdara masukPenurunan ringanPenurunan berat
MerintihTidak ditemukanTerdengar dengan stetoskopTerdengar tanpa alat bantu
Evaluasi Respiratory Distress Skor Downe
Kriteria:Skor < 4Gangguan pernafasan ringan
Skor 4 5gangguan pernafasan sedang
Skor > 6gangguan pernafasan ringan (pemeriksaan gas darah harus dilakukan)
2.4. EtiologiRDS terjadi pada bayi prematur atau kurang bulan, karena kurangnya produksi surfaktan. Produksi surfaktan ini dimulai sejak kehamilan minggu ke-22, makin muda usia kehamilan, makin besar pula kemungkinan terjadi RDS. Berikut adalah faktor penyebab RDS yaitu: Prematur Asfiksia perinatalPenyebab defisiensi surfaktan
Maternal diabetes Seksual sesaria Gangguan traktus respiratorius : Transient tachypnoe of the newborn (TTN). Paru-paru terisi cairan, sering terjadi pada bayi Caesar karena dadanya tidak mengalami kompresi oleh jalan lahir sehingga menghambat pengeluaran cairan dari dalam paru. Infeksi (pneumonia) Sindroma aspirasi (tersedak air ketuban) Pembesaran kelenjar thymus saat bayi telah lahir Hipoplasia paru Hipertensi pulmonal Kelainan paru congenital (choanal atresia, hernia diagfragma) Pleural effusion Kelumpuhan saraf frenikus Luar traktus respiratoris: Kelainan jantung congenital, kelainan metabolic, darah dan SSP. Kelaianan pembuluh darah
2.5. Manifestasi klinis (Gejala dan Tanda)Berat dan ringannya gejala klinis pada penyakit RDS ini sangat dipengaruhi oleh tingkat maturitas paru. Semakin rendah berat badan dan usia kehamilan, semakin berat gejala klinis yang ditujukan. Menurut Surasmi, dkk (2003), manifestasi dari RDS disebabkan adanya atelektasis alveoli, edema, dan kerusakan sel dan selanjutnya menyebabkan kebocoran serum protein ke dalam alveoli sehingga menghambat fungsi surfaktan. Gejala klinikal yang timbul dalam 48-96 jam pertama setelah lahir yaitu: Takhipneu (>60 x/menit) Pernafasan dangkal Mendengkur Sianosis Pucat Kelelahan Apneu dan pernafasan tidak teratur Penurunan suhu tubuh Retraksi suprasternal, substernal dan intercostal Pernafasan cuping hidung (nasal flaring)
2.6. PatofisiologiFaktor-faktor yang memudahkan terjadinya RDS pada bayi prematur disebabkan oleh alveoli masih kecil sehingga kesulitan berkembang, pengembangan kurang sempurna kerana dinding thorax masih lemah, produksi surfaktan kurang sempurna. Kekurangan surfaktan mengakibatkan kolaps pada alveolus sehingga paru-paru menjadi kaku. Hal tersebut menyebabkan perubahan fisiologi paru sehingga daya pengembangan paru (compliance) menurun 25% dari normal, pernafasan menjadi berat, shunting intrapulmonal meningkat dan terjadi hipoksemia berat, hipoventilasi yang menyebabkan asidosis respiratorik. Telah diketahui bahwa surfaktan mengandung 90% fosfolipid dan 10% protein , lipoprotein ini berfungsi menurunkan tegangan permukaan dan menjaga agar alveoli tetap mengembang. Secara makroskopik, paru-paru nampak tidak berisi udara dan berwarna kemerahan seperti hati. Oleh sebab itu paru-paru memerlukan tekanan pembukaan yang tinggi untuk mengembang. Secara histologi, adanya atelektasis yang luas dari rongga udara bahagian distal menyebabkan edema interstisial dan kongesti dinding alveoli sehingga menyebabkan desquamasi dari epithel sel alveoli type II. Dilatasi duktus alveoli, tetapi alveoli menjadi tertarik karena adanya defisiensi surfaktan ini. Dengan adanya atelektasis yang progresif dengan barotrauma atau volutrauma dan keracunan oksigen, menyebabkan kerosakan pada endothelial dan epithelial sel jalan pernafasan bagian distal sehingga menyebabkan eksudasi matriks fibrin yang berasal dari darah. Membran hyaline yang meliputi alveoli dibentuk dalam satu setengah jam setelah lahir. Epithelium mulai membaik dan surfaktan mulai dibentuk pada 36- 72 jam setelah lahir. Proses penyembuhan ini adalah komplek; pada bayi yang immatur dan mengalami sakit yang berat dan bayi yang dilahirkan dari ibu dengan chorioamnionitis sering berlanjut menjadi Bronchopulmonal Displasia (BPD).
WOC
2.7. Pemeriksaan Diagnostika. Foto rontgenMenunjukan adanya atelektasisb. Analisa gas darahanalisis gas darah arteri dengan PaO2 kurang dari 50 mmHg dan PCO2 diatas 60 mmHgc. Imatur lecithin/ sphingomyelin (L/S)lesitin/spingomielin rasio 2:1 mengindikasikan bahwa paru sudah maturd. pemeriksaan darah, urine, dan glukosa darah (untuk mengetahui hipoglikemia).e. Kalsium serum (untuk mementukan hipokalsemia)f. Tes Kematangan Paru Tes yang saat ini dipercaya untuk menilai kematangan paru janin yang biasanya dilakukan pada bayi prematur yang mengancam jiwa untuk mencegah terjadinya Neonatal Respiratory Distress Syndrome (RDS). Tes tersebut diklasifikasikan sebagai: Tes Biokimia (Lesithin - Sfingomyelin rasio)Paru-paru janin berhubungan dengan cairan amnion, maka jumlah fosfolipid dalam cairan amnion dapat untuk menilai produksi surfaktan, sebagai tolok ukur kematangan paru, dengan cara menghitung rasio lesitin dibandingkan sfingomielin dari cairan amnion. Tes ini pertama kali diperkenalkan oleh Gluck dkk tahun 1971, merupakan salah satu test yang sering digunakan dan sebagai standarisasi tes dibandingkan dengan tes yang lain. Rasio Lesithin dibandingkan Sfingomyelin ditentukan dengan thin-layer chromatography (TLC). Cairan amnion disentrifus dan dipisahkan dengan bpelarut organik, ditentukan dengan chromatography dua dimensi; titik lipid dapat dilihat dengan ditambahkan asam sulfur atau kontak dengan uap iodine. Kemudian dihitung rasio lesithin dibandingkan sfingomyelin dengan menentukan fosfor organic dari lesithin dan sfingomyelin. Sfingomyelin merupakan suatu membran lipid yang secara relatif merupakan komponen non spesifik dari cairan amnion. Gluck dkk menemukan bahwa L/S untuk kehamilan normal adalah < 0,5 pada saat gestasi 20 minggu dan meningkat secara bertahap pada level 1 pada usia gestasi 32 minggu. Rasio L/S = 2 dicapai pada usia gestasi 35 minggu dan secara empiris disebutkan bahwa Neonatal RDS sangat tidak mungkin terjadi bila rasio L/S > 2. Beberapa penulis telah melakukan pemeriksaan rasio L/S dengan hasil yang sama. Suatu studi yang bertujuan untuk mengevaluasi harga absolut rasio L/S bayi immatur dapat memprediksi perjalanan klinis dari neonatus tersebut dimana rasio L/S merupakan prediktor untuk kebutuhan dan lamanya pemberian bantuan pernapasan. Dengan melihat umur gestasi, ada korelasi terbalik yang signifikan antara rasio L/S dan lamanya hari pemberian bantuan pernapasan. Adanya mekonium dapat mempengaruhi hasil interpretasi dari tes ini.Pada studi yang dilakukan telah menemukan bahwa mekonium tidak mengandung lesithin atau sfingomyelin, tetapi mengandung suatu bahan yang tak teridentifikasi yang susunannya mirip lesithin, sehingga hasil rasio L/S meningkat palsu Tes Biofisika:1) Shake test diperkenalkan pertamakali oleh Clement pada tahun 1972.Test ini bardasarkan sifat dari permukaan cairan fosfolipid yang membuat dan menjaga agar gelembung tetap stabil . Dengan mengocok cairan amnion yang dicampur ethanol akan terjadi hambatan pembentukan gelembung oleh unsur yang lain dari cairan amnion seperti protein, garam empedu dan asam lemak bebas. Pengenceran secara serial dari 1 ml cairan amnion dalam saline dengan 1 ml ethanol 95% dan dikocok dengan keras. Bila didapatkan ring yang utuh dengan pengenceran lebih dari 2 kali (cairan amnion : ethanol) merupakan indikasi maturitas paru janin. Pada kehamilan normal, mempunyai nilai prediksi positip yang tepat dengan resiko yang kecil untuk terjadinya neonatal RDS.2) TDX- Maturasi paru janin (FLM II) tes lainnya yang berdasarkan prinsip teknologi polarisasi fluoresen dengan menggunakan viscosimeter, yang mengukur mikroviskositas dari agregasi lipid dalam cairan amnion yaitu mengukur rasio surfaktan-albumin. Tes ini memanfaatkan ikatan kompetitif fluoresen pada albumin dan surfaktan dalam cairan amnion. Bila lompatan fluoresen kearah albumin maka jaring polarisasi nilainya tinggi, tetapi bila mengarah ke surfaktan maka nilainya rendah. Dalam cairan amnion, polarisasi fluoresen mengukur analisa pantulan secara otomatis rasio antara surfaktan dan albumin, yang mana hasilnya berhubungan dengan maturasi paru janin. Menurut referensi yang digunakan oleh Brigham and Womens Hospital, dikatakan immatur bila rasio < 40 mg/dl; intermediet 40-59 mg/dl; dan matur bila lebih atau sama dengan 60 mg/dl. Bila terkontaminasi dengan darah atau mekonium dapat menggangu interpretasi hasil test.
2.8. Penatalaksanaan Medisa. Memberikan lingkungan yang optimal. Suhu tubuh bayi harus selalu diusahakan agar tetap dalam batas normal (36,5o-37oC) dengan cara meletakkan bayi dalam incubator. Kelembapan ruangan juga harus adekuat.b. Pemberian oksigen (mertahankan PO2 serta asam baas dalam batas normal)Konsentrasi oksigen dan ventilator ditentukan oleh status pasien. Hal ini dipantau dengan gas darah arteri. Tekanan ekspirasi-ahir positif (PEEP) atau tekanan udara positif kontinu (CPAP) adalah bagian penting dari pengobatan RDS . PEEP dan CPAP meningkatkan kapasitas residual fungsional (FRC) dan melawan kolaps alvelar dengan menjaga agar alveoli tetap terbuka, mengakibatkan perbaikan oksigen arteri dan reduksi dalam keseimbangan (V/Q). Hipotensi sistemik dapat terjadi pada pasien RDS karena hipovolemia sekunder terhadap kebocoran cairan kedalam ruang interstisial. Hipovolemia harus diatasi tanpa menyebabkan kelebihan cairan lebih lanjut. Larutan kristaloid intravena diberikan pemantauan yang cermat status paru. Agen inotopik atau vasopresor mungkin diperlukan. Pemberian oksigen harus dilakukan dengan hati-hati karena berpengaruh kompleks pada bayi premature. pemberian oksigen yang terlalu banyak dapat menimbulkan komplikasi seperti fobrosis paru,dan kerusakan retina. Untuk mencegah timbulnya komplikasi pemberian oksigen sebaiknya diikuti dengan pemeriksaan analisa gas darah arteri. Bila fasilitas untuk pemeriksaan analisis gas darah arteri tidak ada, maka oksigen diberikan dengan konsentrasi tidak lebih dari 40% sampai gejala sianosis menghilang.c. Pemberian cairan dan elektrolit Tindakan ini sangat perlu untuk mempertahankan homeostasis dan menghindarkan dehidrasi. Pada permulaan diberikan glukosa 5-10% dengan jumlah yang disesuaikan dengan umur dan berat badan ialah 60-125 ml/kgBB/hari. Asidosis metabolic yang selalu dijumpai harus segera dikoreksi dengan memberikan NaHCO3 secara intravena yang berguna untuk mempertahankan agar pH darah 7,35-7,45. Bila tidak ada fasilitas untuk pemeriksaan analisis gas darah, NaHCO3 dapat diberi langsung melalui tetesan dengan campuran larutan glukosa 5-10% dan NaHCO3 1,5% dalam perbandingan 4:1. Kateter tekanan paru arteri digunakan untuk memantau status cairan pasien.Dukungan nutrisi yang adekuat adalah penting dalam mengobati RDS karena dapat terjadi malnutrisi yang bisa menyebabkan berhentinya fungsi organ tubuh (kegagalan organ multipel). Pasien dengan RDS membutuhkan 35 sampai 45 kal/kg sehari untuk memenuhi kebutuhan normal d. Pemberian antibiotic.Bayi dengan PMH perlu mendapat antibiotic untuk mencegah infeksi sekunder. Dapat diberikan penisilin dengan dosis 50.000-100.000 U/kgBB/hari atau ampisilin 100 mg/kgBB/hari, dengan atau tanpa gentamisin 3-5 mg/kgBB/hari.e. Pemberian SurfaktanKemajuan terakhir dalam pengobatan pasien PMH adalah pemberian surfaktan eksogen (surfaktan dari luar) yang berasal dari hewan dan surfaktan sintetik bebas protein, dimana surfaktan natural secara klinik lebih efektif. Adanya perkembangan di bidang genetik dan biokimia, maka dikembangkan secara aktif surfaktan sintetik. Surfaktan paru merupakan pilihan terapi pada neonatus dengan RDS sejak awal tahun 1990 (Halliday,1997), dan merupakan campuran antara fosfolipid, lipid netral, dan protein yang berfungsi menurunkan tegangan permukaan pada air-tissue interface . Semua surfaktan derifat binatang mengalami berbagai proses untuk mengeluarkan SP-A dan SP-D, menurunkan SP-B dan SP-C, dan merubah fosfolipid sehingga berbeda dengan surfaktan binatang. Semua golongan surfaktan secara in vitro menurunkan tegangan permukaan, terutama terdapat pada surfaktan kombinasi protein, dapat menurunkan pemakaian kebutuhan oksigen dan ventilator dengan cepat. Pada suatu studi meta analisis yang membandingkan antara penggunaan surfaktan derifat binatang dengan surfaktan sintetik bebas protein pada 5500 bayi yang terdaftar dalam 16 penelitian random, 11 penelitian memberikan hasil yang signifikan bahwa surfaktan derifat binatang lebih banyak menurunkan angka kematian dan pneumothorax dibandingkan dengan surfaktan sintetik bebas protein. Golongan derifat binatang yang sering digunakan pada meta-analisis adalah Survanta. Beberapa studi membandingkan efektifitas antara surfaktan derifat binatang, dan yang sering dibandingkan pada golongan ini adalah Survanta dan Curosurf . Penelitian di Inggris oleh Speer dkk (1995) yang membandingkan terapi Survanta dosis 100 mg/kg dan Curosurf dosis 200 mg/kg, pada bayi dengan RDS yang diberi terapi Curosurf 200 mg/kg memberikan hasil perbaikan gas darah dalam waktu 24 jam. Penelitian lain oleh Ramanathan dkk (2000) dengan dosis Curosurf 100 mg/kg dan 200 mg/kg dibandingkan dengan Survanta dosis 100mg/kg dengan parameter perbaikan gas darah menghasilkan perbaikan yang lebih baik dan cepat pada terapi Corosurf dengan kedua dosis tersebut, tetapi pada penelitian ini tidak didapatkan data yang lengkap pada jurnalnya. Data tentang penggunaan terapi surfaktan sintetik masih terbatas. f. Intubasi jika perlu dengan tekanan ventilasi positifg. Mencegah hipotermi
2.9. PencegahanTindakan pencegahan yang harus dilakukan untuk mencegah komplikasi pada bayi resiko tinggi adalah mencegah terjadinya kelahiran prematur, mencegah tindakan sectio caesar yang tidak sesuai dengan indikasi medis, melaksanakan manajemen yang tepat terhadap kehamilan dan kelahiran bayi resiko tinggi. Tindakan yang efektif utntuk mencegah RDS adalah: Mencegah kelahiran premature. Mencegah tindakan seksio sesarea yang tidak sesuai dengan indikasi medis. Management yang tepat. Pengendalian kadar gula darah ibu hamil yang memiliki riwayat DM. Optimalisasi kesehatan ibu hamil. Pengawasan penggunaan kortikosteroid pada kehamilan kurang bulan yang mengancam. Obat-obat tocolysis (-agonist : terbutalin, salbutamol) untuk relaksasi uterusContoh :Salbutamol (ex: Ventolin Obstetric injection) 5mg/5 ml (utk asma: 5 mg/ml). Salbutamol 5 mg dilarutkan dalam infus 500 ml dekstrose/NaCl diberikan i.v (infus) dgn kecepatan 10 50 g/menit dgn monitoring cardial effect. Jika detak jantung ibu > 140/menit kecepatan diturunkan atau obat dihentikan. Steroid (betametason 12 mg sehari untuk 2x pemberian, dexametason 5 mg setiap 12 jam untuk 4 x pemberian) Cek kematangan paru (lewat cairan amniotik ddengan pengukuran rasio lesitin/spingomielin : > 2 dinyatakan mature lung function).
2.10. Koplikasi PneumothoraxAkhibat Ruptur Alveoli
Pneumodiastinum Pulmonary intertistitial dysplasia Broncho pulmonary dysplasia (BPD)merupakan penyakit paru kronik yang disebabkan pemakaian oksigen pada bayi dengan masa gestasi 36 minggu. BPD berhubungan dengan tingginya volume dan tekanan yang digunakan pada waktu menggunakan ventilasi mekanik, adanya infeksi, inflamasi, dan defisiensi vitamin A. Insiden BPD meningkat dengan menurunnya masa gestasi Patent ductus arterious (PDA)PDA dengan peningkatan shunting dari kiri ke kanan merupakan komplikasi bayi dengan RDS terutama pada bayi yang dihentikan terapi surfaktannya Hipotensi Asidosis Menurunnya pengeluaran urine Hiponatremi Hipernatremi Hipokalemi Hiperkalemi Disseminated intravascular coagulation (DIC) Kejang Intraventricular hemorraghePerdarahan intraventrikuler terjadi pada 20-40% bayi prematur dengan frekuensi terbanyak pada bayi RDS dengan ventilasi mekanik Retinopathy pada prematureKegagalan fungsi neurologi, terjadi sekitar 10-70% bayi yang berhubungan dengan masa gestasi, adanya hipoxia, komplikasi intrakranial, dan adanya infeksi Infeksi sekunderJangkitan penyakit karena keadaan penderita yang memburuk dan adanya perubahan jumlah leukosit dan thrombositopeni. Infeksi dapat timbul kerana tindakan invasiv seperti pemasangan jarum vena, kateter, dan alat-alat respirasi.
2.11. Konsep AskepA. Pengkajian1. Biodata KlienBerisi identitas, nama, alamat, nama ibu, tanggal MRS dan nomor registrtasi1. Riwayat Kesehatan1. Keluhan UtamaBerupa keluhan klien ( dari penuturan ibu) saat klien dibawa kw rumah sakit1. Riwayat Penyakit SekarangPengkajian terhadap status kesehatan ibu yang behubungan dengan faktor pencetus terjadinya RDS pada bayi1. Riwayat Penyakit DahuluPengkajian terhadap riwayat kesehatan dan kehamilan ibu yang dirasa mempengaruhi pertumbuhan dan perkembangan janin, seperti konsumsi obat, suplemen lain dan alkoholisme1. Riwayat Penyakit KeluargaPengkajian status kesehatan pada silsilah anggota keluarga yang memiliki riwayat sama dengan klien1. Riwayat PerkembanganDitanyakan kemampuan perkembangan meliputi : Personal sosial (kepribadian / tingkah laku sosial) : berhubungan dengan reflek menangis, bersosialisasi, dan berinteraksi dengan lingkungannya. Gerakan motorik halus : berhubungan dengan kemampuan anak untuk mengamati sesuatu melakukan gerakan yang melibatkan bagian-bagian tubuh tertentu saja dan dilakukan otot-otot kecil dan memerlukan koordinasi cepat, misalnya memegang jari ibu, memegang suatu benda, dan merentangkan tangan. Gerakan motorik kasar : berhubungan dengan pergerakan dan sikap tubuh Kognitif dan Bahasa : kemampuan memberikan respon terhadap suara, mengikuti perintah dan berbicara spontan.
1. Pola aktivitas Sehari-hariPengkajian terhadap Activity Daily Life klien yang meliputi pola nutrisi, eleminasi, psikososial, spiritual, dan personal hygine
1. Pemeriksaan Fisik1. Keadaan UmumPada kasus RDS, kebanyaka klien memiliki keadaan umum yang apatis dengan nilai GCS 2341. Tanda-tanda VitalPemeriksaan TD, nadi, RR dan suhu.1. AntropometriPengukuran terhadap BB, panjang badan klien, lingkar kepala, lingkar lengan atas, lingkar dada, lingkar perut, lingkar paha dan lainnya.1. Pemeriksaan Kepala dan Leher Ada atau tidaknya lesi, Palpasi permukaan kepala dan leher, ada nyeri tekan atau tidak Perhatikan warna kulit, distribusi rambut, konjungtiva mata,turgor kulit, dan kebersihan rambut kepala.1. Pemeriksaan Thoraks Bunyi nafas tambahan (wheezing dan mengi) Frekuensi, kedalaman dan retraksi otot dada saat bayi melakukan pernafasan Bentuk lapang thoraks simetris atau tidak1. Pemerikasaan Abdomen Keadaan, kelembaban dan tingkat hygine tali pusat (bila belum lepas semuanya)1. Pemeriksaan GenetaliaPemeriksaan uretra untuk mendeteksi kemungkinan stenosis meatus, stirktur uretra, karsinoma maupun fimosis.1. Pemeriksaan neurosensoryPada pemeriksaan neurosensori, syaraf yang dijadikan titik utama pemeriksaan antara lain 12 syaraf kranial dan bila perlu pungsi CSS1. Pemeriksaan IntegumenTerdiri dari warna, kelembapan suhu, temperatur, turgor lesi atau tidak.
1. Pemeriksaan MuskulokeletalPada tahap pemeriksaan ini, yang diperiksa adalah kekuatan tonus otot.xxxx
Dengan ketentuan nilai pada x:5=normal/kekuatan penuh4=mampu mengangkat benda namun tidak mampu melawan tahan yang diberikan pemeriksa3=mampu mengangkat berlawanan gaya gravitasi2=hanya mampu bergerak1=hanya telihat kedutan- kedutan otot 0 =paralisis
1. Dampak HospitalisasiKarena berada dalam perawatan di rumah sakit, maka akan timbul efek hospitalisasi pada klient antara lain: Perubahan peran keluarga b.d terganngunya fungsi anggota keluarga lain seperti ayah dan ibu klien sebagai tulang belakang dan IRT. Ansietas (orang tua) berhubungan dengan perubahan status kesehatan bayi
B. Diagnosa Keperawatan1) Gangguan pertukaran gas berhubungan dengan perubahan membran alveolar-kapiler.2) Ketidakefektifan pola nafas berhubungan dengan sindrome hipoventilasi3) Resiko injuri berhubungan dengan hipoksia jaringan.4) Ketidakefektifan performa peran berhubungan dengan kurang model peran (hospitalisasi)5) Resiko kekurangan volume cairan dengan faktor resiko kehilangan cairan yang tidak disadari (insensible water loss).
C. Intervensi Keperawatan
DAFTAR PUSTAKA http://adoen-berbagiilme.blogspot.com/2012/04/rds-respiratiry-distress-syndrome.html?m=1 http://urangcijati.blogspot.com/2009/06/respirasi-distress-syndrome.html?m=1 http://bernarsimatipang.wordpress.com/2012/27/askep-respiratori-distress-sindrom/ http://emedicine.medscape.com/article/976034-overview#showall
Related Documents