Skenario Nyeri Ulu Hati Ny M, 40 tahun, mengeluh nyeri di ulu hati dan buang air besar berwarna hitam sejak 1 minggu yang lalu. Pasien mengaku sering mengkonsumsi obat anti nyeri. Pada pemeriksaan fisik didapatkan nyeri tekan di epigastrium. Hasil pemeriksaan laboratorium pada feses menunjukkan darah samar positif. Dokter menduga terdapat gangguan saluran cerna bagian atas dan kerusakan enzim pencernaan, sehingga menganjurkan untuk dilakukan pemeriksaan gastroskopi. Hasil pemeriksaan tersebut menunjukkan ulkus peptikum sehingga diberikan obat dan makanan yang sesuai untuk mencegah komplikasi dari penyakit tersebut. 1

Welcome message from author
This document is posted to help you gain knowledge. Please leave a comment to let me know what you think about it! Share it to your friends and learn new things together.
Transcript
SkenarioNyeri Ulu HatiNy M, 40 tahun, mengeluh nyeri di ulu hati dan buang air besar berwarna hitam sejak 1 minggu yang lalu. Pasien mengaku sering mengkonsumsi obat anti nyeri. Pada pemeriksaan fisik didapatkan nyeri tekan di epigastrium. Hasil pemeriksaan laboratorium pada feses menunjukkan darah samar positif. Dokter menduga terdapat gangguan saluran cerna bagian atas dan kerusakan enzim pencernaan, sehingga menganjurkan untuk dilakukan pemeriksaan gastroskopi. Hasil pemeriksaan tersebut menunjukkan ulkus peptikum sehingga diberikan obat dan makanan yang sesuai untuk mencegah komplikasi dari penyakit tersebut.
Kata sulit1. Epigastrium : daerah perut bagian tengah dan atas yang terletak antara angulus sterni2. Gastroskopi : inspeksi membran mukosa lambung melalui gastroskopi yang dimasukkan melalui mulut, faring, esophagus sampai gaster3. Ulkus peptikum : kerusakan pada lapisan mukosa, sub mukosa sampai lapisan otot saluran cerna yang disebabkan oleh aktivitas pepsin dan asam lambung berlebih
Pertanyaan
1. Mengapa buang air besar berwarna hitam2. Apa hubungan obat nyeri dengan penyakit pasien?3. Apa penyebab nyeri tekan di epigastrium?4. Hasil pemeriksaan apa yang diharapkan dari gastroskopi?5. Enzim apa yang rusak dan apa penyebab kerusakannya?6. Apa pemeriksaan yang dilakukan selain gastroskopi?7. Mengapa feses mengandung darah samar positif?8. Obat dan makanan apa yang sesuai untuk mencegah komplikasi?9. Apa diagnosis sementara?10. Apa saja komplikasinya?11. Obat anti nyeri apa yang mneyebabkan rasa sakit?12. Bagaimana proses terjadinya ulkus peptikum?13. Bagaimana penatalaksanaanya?Jawaban1. Keadaan patologis yang disebabkan adanya darah pada saluran pencernaan bagian atas, berwarna hitam karena bercampur dengan asam lambung2. Karena obat anti nyeri bias menyebabkan iritasi mukosa lambung dan menghambat prostaglandin yang berakibat menurunkan sekresi mucus lambung3. Karena ada kerusakan pada saluran cerna bagian atas4. Pada lambung terdapat lesi atau luka5. Pepsin, meningkatkan sekresi asam lambung sehingga menyebabkan pH turun6. Endoskopi, barium swallow, sekretori lambung7. Karena iritas, terjadi perdarahan saluran cerna bagian atas menyebabkan darah keluar lewat feses8. Hindari obat nsaid, hindari makanan asam pedas dan kopi, makannya sering tetapi porsi kecil9. Dyspepsia10. Ulkus peptikum11. NSAID12. Karena nsaid menyebabkan peningkatan sekresi asam lambung, menurunkan mucus lambung sehingga terjadi iritasi. Mukosa erosi, lalu terjadi perdarahan dan terjadi luka13. Antasida, PPI, antagonis H2, antibiotic bila ada bakteri, sukralfat
Hipotesis Pasien mengkonsumsi NSAID yang menyebabkan peningkatan sekresi asam lambung, Karena nsaid menyebabkan peningkatan sekresi asam lambung, menurunkan mucus lambung sehingga terjadi iritasi. Mukosa erosi, lalu terjadi perdarahan dan terjadi luka, serta menghambat pembentukan dari enzim pepsin. Sehigga pasien mengeluh nyeri di ulu hati dan feses berwarna hitam karena ada kerusakan pada saluran cerna bagian atas lalu keadaan patologis yang disebabkan adanya darah pada saluran pencernaan bagian atas, berwarna hitam karena bercampur dengan asam lambung. Dilakukan pemeriksaan penunjang Endoskopi, barium swallow, sekretori lambung dan didapatkan hasil pada lambung terdapat lesi atau luka. Dari hasil pemeriksaan didapatkan diagnosis tersebut adalah dyspepsia. Komplikasi yang mungkin timbul adalah ulkus peptikum. Pengobatan yang diberikan adalah Antasida, PPI, antagonis H2, antibiotic bila ada bakteri, sukralfat.
Sasaran belajar
1. Memahami dan menjelaskan anatomi gaster1.1 Memahami dan menjelaskan makroskopik gaster1.2 Memahami dan menjelaskan mikroskopik gaster2. Memahami dan menjelaskan mekanisme kerja lambung2.1 Memahami dan menjelaskan fisiologi lambung2.2 Memahami dan menjelaskan biokimia lambang3. Memahami dan menjelaskan dyspepsia3.1 Memahami dan menjelaskan definisi dyspepsia3.2 Memahami dan menjelaskan etiologi dispepsis3.3 Memahami dan menjelaskan epidemiologi dispepsia3.4 Memahami dan menjelaskan klasifikasi dispepsia3.5 Memahami dan menjelaskan patofisiologi dispepsia3.6 Memahami dan menjelaskan manifestasi klinis dispepsia3.7 Memahami dan menjelaskan diagnosis dan diagnosis banding dispepsia3.8 Memahami dan menjelaskan penatalaksanaan dispepsia3.9 Memahami dan menjelaskan komplikasi dispepsia3.10 Memahami dan menjelaskan pencegahan dispepsia3.11 Memahami dan menjelaskan prognosis dispepsia
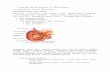
1. Memahami dan menjelaskan anatomi gaster1.1 memahami dan menjelaskan makroskopikGaster terletak di bagian atas abdomen, terbentang dari permukaan bawah arcus costalis sinistra sampai regio epigastrica dan umbilicalis. Sebagian besar gaster terletak di bawah costae bagian bawah. Secara kasar, gaster berbentuk huruf J dan mempunyai dua lubang, ostium cardiacum dan ostium pyloricum; dua curvatura, curvatura major dan curvatura minor; dan dua dinding, paries anterior dan paries posterior. Gaster dibagi menjadi bagian-bagian berikut: 1. Fundus gastricum berbentuk kubah, menonjol ke atas dan terletak di sebelah kiri ostium cardiacum. Biasanya fundus berisi penuh udara. 2. Corpus gastricum terbentak dari ostium cardiacum sampai incisura angularis, suatu lekukan yang ada pada bagian bawah curvatura minor. 3. Anthrum pyloricum terbentang dari incisura angularis sampai pylorus. 4. Pylorus merupakan bagian gaster yang berbentuk tubular. Dinding otot pylorus yang tebal membentuk musculus sphincter pyloricus. Rongga pylorus dinamakan canalis pyloricus.
Vaskularisasi Gaster a. Arteri berasal dari cabang truncus coeliacus. Arteria gastrica sinistra berasal dari truncus coeliacus. Arteri ini berjalan ke atas dan kiri untuk mencapai oesophagus dan kemudian berjalan turun sepanjang curvatura minor gaster. Arteria gastrica sinistra mendarahi 1/3 bawah oesophagus dan bagian atas kanan gaster.Arteria gastrica dextra berasal dari arteria hepatica communis pada pinggir atas pylorus dan berjalan ke kiri sepanjang curvatura minor. Arteria ini mendarahi bagian kanan bawah gaster. Arteriae gastricae breves berasal dari arteria lienalis pada hilum lienale dan berjalan ke depan di dalam ligamentum gastrosplenicum untuk mendarahi fundus. Arteria gastroomentalis sinistra berasal dari arteria splenica pada hilum lienale dan berjalan ke depan di dalam ligamentum gastrolienale untuk mendarahi gaster sepanjang bagian atas curvatura major. Arteria gastroomentalis dextra berasal dari arteria gastroduodenalis yang merupakan cabang arteria hepatica communis. Arteria ini berjalan ke kiri dan mendarahi gaster sepanjang bawah curvatura major.
b. Venae. Vena-vena ini mengalirkan darah ke dalam sirkulasi portal. Vena gastrica sinistra dan dextra bermuara langsung ke vena porta hepatis. Venae gastricae breves dan vena gastroomentalis sinistra bermuara ke dalam vena lienalis. Vena gastroomentalis dextra bermuara ke dalam vena mesentrica superior.
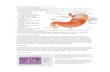
Persarafan Gaster Persarafan ini termasuk serabut-serabut simpatis yang berasal dari plexus coeliacus dan serabut-serabut parasimpatis dari nervus vagus dextra dan sinistra.Truncus vagalis anterior yang dibentuk di dalam thorax, terutama berasal dari nervus vagus sinistra, memasuki abdomen pada permukaan anterior oesophagus. Truncus, yang mungkin tunggal atau multipel, kemudian terbagi menjadi cabang-cabang yang menyarafi permukaan anterior gaster. Sebuah cabang hepaticus yang besar berjalan ke atas menuju hepar, dan di sini membentuk ramus pyloricus yang berjalan turun ke pylorus.Truncus vagalis posterior, yang dibentuk di dalam thorax, terutama berasal dari nervus vagus dextra, memasuki abdomen pada permukaan posterior oesophagus. Selanjutnya truncus membentuk cabang-cabang yang menyarafi permukaan posterior gaster. Suatu cabang yang besar berjalan menuju plexus coeliacus dan plexus mesentricus superior dan kemudian didistribusikan ke usus sampai flexura coli sinistra dan ke pancreas.Persarafan simpatis gaster membawa serabut-serabut rasa nyeri, sedangkan serabut parasimpatis nervus vagus membawa secretomotoris untuk glandulae gastricae dan serabut motoris untuk tunica muscularis gaster. Musculus sphincter pyloricus menerima serabut motoris dari sistem simpatis dan serabut inhibitor dari nervus vagus.1.2 Memahami dan menjelaskan mikroskopikPeralihan Oesophagus-Gaster (Cardiac)Merupakan segmen saluran pencernaan yang melebar, fungsi utama menambah cairan makanan, mengubahnya menjadi bubur dan melanjutkan proses pencernaan. Ada 3 daerah struktur histologis yang berbeda yaitu, corpus, fundus dan pylorus. Peralihan oesophagus dan lambung disebut oesophagus-cardia, epitel berlapis gepeng oesophagus beralih menjadi epitel selapis toraks pada cardia. Mukosa cardia terlihat berlipat-lipat disebut foveola gastrica. Didalam lamina propria terdapat kelenjar terpotong melintang (kelenjar tubulosa berkelok-kelok), dapat meluas ke dalam lamina propria oesophagus.Setelah mencapai cardia, kelenjar oesophagus di submukosa tidak ada lagi. Tunica muscularis circularis menebal membentuk sphincter.GasterEpitel terdiri dari sel silindris mensekresi mukus (PAS-positif). Permukaan lambung ditandai dengan lipatan mukosa disebut rugae. Dalam lipatan terdapat invaginasi atau cekungan disebut gastric-pits atau foveolae gastrica. Di dalam mukosa terdapat kelenjar-kelenjar yang bermuara pada foveolae gastrica.FundusMukosa diliputi epitel selapis toraks. Pada dasar faveola gastrica bermuara kelenjar fundus, kelenjar tubulosa simpleks dan lurus. Foveolae gastrica sepertiga tebal mukosa (dangkal), sedang kelenjarnya (fundus) dua pertiga tebal mukosa, terletak dalam lamina propria. Ada 4 macam sel kelenjar :1. Sel mucus leher (neck cell), terdapat di leher kelenjar, mirip sel epitel mukosa. Bagian apikal sel kadang-kadang mengandung granula.2. Sel HCl (parietal cell). Bentuk sepertiga atau bulat, terdapat dibagian isthmus kelenjar. Sitoplasma merah (asidofil), inti ditengah, kromatin padat3. Sel zimogen (chief cell). Sel bentuk mirip sel HCl, tidak teratur, sitoplasma basofil (biru), inti terletak di basal. Terdapat banyak dibagian bawah kelenjar.4. Sel argentaffin (sediaan HE, sukar dijumpai). Dinding serupa saluran cerna yang lain, seperti, tunica muscularis mucosa, tunica submucosa, tunica muscularis dengan lapisan circular lebih tebal dan tunica serosa.
PylorusBerbeda dengan fundus foveolae gastrica lebih dalam. Sel-sel kelenjar hampir homogen, semua sel mucus kelenjar pylorus sering berkelok-kelok di dalam lamina propria. Kadang-kadang ditemukan nodulus lymphaticus yang menembus sampai tunica submucosa. Tunica muscularis, dengan lapisan circular amat tebal membentuk sphincter.
Peralihan Gaster-DuodenumPerubahan histologis dari dinding gaster pylorus ke dinding duodenum. Tunica mucosa epitel toraks, yang pada bagian duodenum mulai terdapat sel goblet. Pada duodenum mulai terdapat tonjolan ke permukaan villus intestinal yang gemuk atau lebar dengan sel goblet dan criptus atau sumur Lieberkuhn. Pada pylorus terdapat kelenjar pylorus.Ciri khas duodenum adalah adanya kelenjar Brunner atau mucu. Tunica adventitia pada duodenum, tidak terbungkus peritoneum.
a. Sel epitel permukaan (sel-sel mukus)Epitel selapis silindris melapisi seluruh lambung dan meluas ke dalam sumur-sumur atau foveola. Epitel selapis silindris ini berawal di cardia, di sebelah epitel berlapis gepeng oesophagus, dan pada pylorus melanjutkan diri menjadi epitel usus (epitel selapis silindris). Pada tepian muka yang menghadap lumen, terdapat mikrovili gemuk dan pendek-pendek. Mukus glikoprotein netral yang disekresikan oleh sel-sel epitel permukaan membentuk lapisan tipis, melindungi mukosa terhadap asam. Tanpa adanya mukus ini, mukosa akan mengalami ulserasi.b. Sel zimogen (Chief cell)Sel ini terletak di dasar kelenjar lambung, dan menunjukkan ciri-ciri sel yang mensekresi protein (zimogen). Sel zimogen mengeluarkan pepsinogen, yang dalam suasana asam di lambung akan diubah menjadi pepsin aktif dan berfungsi menghidrolisis protein menjadi peptida yang lebih kecil.c. Sel parietal (oksintik)Sel ini tersebar satu-satu dalam kelompokan kecil di antara jenis sel lainnya, mulai dari ismus sampai ke dasar kelenjar lambung, tetapi paling banyak di daerah leher dan ismus. Pada keadaan isitirahat, terdapat banyak gelembung tubulosa, dan kenalikuli melebar dengan relatif sedikit mikrovili. Sewaktu mensekresi asam, mikrovili bertambah banyak dan gelembung tubulosa berkurang, yang menunjukkan adanya pertukaran membran di antara gelembung tubulosa di dalam sitoplasma dan mikrovili pada permukaan, sekresi asam HCl terjadi pada permukaan membran yang luas ini. Sel ini juga mensekresikan faktor intrinsik, suatu glikoprotein yang terikat dengan vitamin B12 dan membantu absorbsi vitamin ini di usus halus. Vitamin B12 diperlukan untuk pembentukan sel darah merah. Kekurangan vitamin B12 akibat kurangnya faktor ini dapat menyebabkan anemia pernisiosa.d. Sel mukus leherSel ini terletak di daerah leher kelenjar lambung, dalam kelompok kecil atau satu-satu. Bentuknya cenderung tidak teratur, seakan-akan terdesak oleh sel-sel disekitarnya (terutama sel parietal). Sel ini memiliki mikrovili apikal yang gemuk dan pendek berisi filamen halus yang tampak kabur. Sel ini menghasilkan mukus asam, berbeda dengan mukus netral yang dibentuk oleh sel mukus permukaan.e. Sel enteroendokrin Beberapa jenis sel enteroendokrin ditemukan di dalam kelenjar lambung. Sel-sel ini berjumlah banyak, terutama di daerah antrum pylorik, dan umumnya ditemukan pada dasar kelenjar. Sel-sel enteroendokrin serupa dengan sel endokrin yang mensekresi peptida. Sel ini juga ditemukan di dalam epitel usus halus dan besar, kelenjar oesophagus bagian bawah (cardia), dan dalam jumlah terbatas pada ductus utama hati dan pankreas. Sel enteroendokrin menghasilkan beberapa hormon peptida murni (sekretin, gastrin, kolesitokinin); semuanya melalui peredaran darah untuk mencapai organ sasaran pankreas, lambung, dan kandung empedu. Walaupun sistem saraf mengendalikan aktivitas sekretoris dan gerakan otot dalam saluran cerna, terdapat interaksi yang rumit dengan kebanyakan hormon yang dihasilkan oleh sel enteroendokrin ini.
2. Memahami dan menjelaskan mekanisme kerja lambung2.1 memahami dan menjelaskan fisiologi lambungLambung merupakan bagian dari saluran pencernaan yang berbentuk seperti kantung, dapat berdilatasi, dan berfungsi mencerna makanan dibantu oleh asam klorida (HCl) dan enzim-enzim seperti pepsin, renin, dan lipase. Lambung memiliki dua fungsi utama, yaitu fungsi pencernaan dan fungsi motorik. Sebagai fungsi pencernaan dan sekresi, yaitu pencernaan protein oleh pepsin dan HCl, sintesis dan pelepasan gastrin yang dipengaruhi oleh protein yang dimakan, sekresi mukus yang membentuk selubung dan melindungi lambung serta sebagai pelumas sehingga makanan lebih mudah diangkut, sekresi bikarbonat bersama dengan sekresi gel mukus yang berperan sebagai barier dari asam lumen dan pepsin. Fungsi motorik lambung terdiri atas penyimpanan makanan sampai makanan dapat diproses dalam duodenum, pencampuran makanan dengan asam lambung, hingga membentuk suatu kimus, dan pengosongan makanan dari lambung ke dalam usus dengan kecepatan yang sesuai untuk pencernaan dan absorbsi dalam usus halus (Prince, 2005).Lambung akan mensekresikan asam klorida (HCl) atau asam lambung dan enzim untuk mencerna makanan. Lambung memiliki motilitas khusus untuk gerakan pencampuran makanan yang dicerna dan cairan lambung, untuk membentuk cairan padat yang dinamakan kimus kemudian dikosongkan ke duodenum. Sel-sel lambung setiap hari mensekresikan sekitar 2500 ml cairan lambung yang mengandung berbagai zat, diantaranya adalah HCl dan pepsinogen. HCl membunuh sebagian besar bakteri yang masuk, membantu pencernaan protein, menghasilkan pH yang diperlukan pepsin untuk mencerna protein, serta merangsang empedu dan cairan pankreas. Asam lambung cukup pekat untuk menyebabkan kerusakan jaringan, tetapi pada orang normal mukosa lambung tidak mengalami iritasi atau tercerna karena sebagian cairan lambung mengandung mukus, yang merupakan faktor perlindungan lambung (Ganong, 2001).Sekresi asam lambung dipengaruhi oleh kerja saraf dan hormon. Sistem saraf yang bekerja yatu saraf pusat dan saraf otonom, yakni saraf simpatis dan parasimpatis. Adapun hormon yang bekerja antara lain adalah hormon gastrin, asetilkolin, dan histamin. Terdapat tiga fase yang menyebabkan sekresi asam lambung. Pertama, fase sefalik, sekresi asam lambung terjadi meskipun makanan belum masuk lambung, akibat memikirkan atau merasakan makanan. Kedua, fase gastrik, ketika makanan masuk lambung akan merangsang mekanisme sekresi asam lambung yang berlangsung selama beberapa jam, selama makanan masih berada di dalam lambung. Ketiga, fase intestinal, proses sekresi asam lambung terjadi ketika makanan mengenai mukosa usus. Produksi asam lambung akan tetap berlangsung meskipun dalam kondisi tidur. Kebiasaan makan yang teratur sangat penting bagi sekresi asam lambung karena kondisi tersebut memudahkan lambung mengenali waktu makan sehingga produksi lambung terkontrol (Ganong, 2001).
FUNGSI LAMBUNG0. Penyimpan makanan. Kapasitas lambung normal memungkinkan adanya interval yang panjang antara saat makan dan kemampuan menyimpan makanan dalam jumlah besar sampai makanan ini dapat terakomodasi di bagian bawah saluran cerna.0. Produksi kimus. Aktivitas lambung mengakibatkan terbentuknya kimus (massa homogen setengah cair berkadar asam tinggi yang berasal dari bolus) dan mendorongnya ke dalam duodenum.0. Digesti protein. Lambung mulai digesti protein melalui sekresi tripsin dan asam klorida.0. Produksi mukus. Mukus yang dihasilkan dari kelenjar membentuk barrier setebal 1 mm untuk melindungi lambung terhadap aksi pencernaan dan sekresinya sendiri.0. Produksi faktor intrinsik. Faktor intrinsik adalah glikoprotein yang disekresi sel parietal. Vitamin B12, didapat dari makanan yang dicerna di lambung, terikat pada faktor intrinsik. Kompleks faktor intrinsik vitamin B12 dibawa ke ileum usus halus, tempat vitamin B12 diabsorbsi.0. Absorbsi. Absorbsi nutrien yang berlangsung dalam lambung hanya sedikit. Beberapa obat larut lemak (aspirin) dan alkohol diabsorbsi pada dinding lambung. Zat terlarut dalam air terabsorbsi dalam jumlah yang tidak jelas.
1. Fungsi motorik lambungFungsi menampung : menyimpan makanan sampai makanan tersebut sedikt demi sedikit dicerna dan bergerak pada saluran cerna. Menyesuaikan peningkatan volume tekanan dengan relaksasi reseptif otot polos yang diperantarai oleh nervus vagus dan dirangsang oleh gastrin.Fungsi mencampur : memecahkan makanan menjadi partikel-partikel kecil dan mencampurnya dengan getah lambung melalui kontraksi otot yang mengelilingi lambung. Kontraksi peristaltik diatur oleh suatu irama listrik intrinsik dasar.Fungsi pengosongan lambung : diatur oleh pembukaan sfingter pilorus yang dipengaruhi viskositas, volume, keasamam, aktivitas osmotik, keadaan fisik, serta emosi, obat-obatan, dan olahraga. Pengosongan lambung juga diatur oleh faktor saraf dan hormonal, seperti kolesistokinin.1. Fungsi pencernaan dan sekresiPencernaan protein oleh pepsin dan HCL dimulai disini : pencernaan karbohidrat dan lemak oleh amilase dan lipase dalam lambung kecil peranannya.Sintesis dan pelepasan gastrin dipengaruhi oleh protein yang dimakan, peregangan antrum, alkalinisasi antrum, dan rangsangan vagus.Sekresi faktor intrinsik memungkinkan absorpsi vitamin B12 dari usus halus bagian distal.Sekresi mukus membentuk selubung yang melindungi lambung serta berfungsi sebagai pelumas sehingga makanan lebih mudah diangkut.Sekresi bikarbonat, bersama dengan sekresi gel mukus, tampaknya berperan sebagai barrier dari asam lumen dan pepsin.
Terdapat empat aspek motilitas lambung: (1) pengisian lambung/gastric filling, (2) penyimpanan lambung/gastric storage, (3) pencampuran lambung/gastric mixing, dan (4) pengosongan lambung/gastric emptying.1. Pengisian lambung
Jika kosong, lambung memiliki volume sekitar 50 ml, tetapi organ ini dapat mengembang hingga kapasitasnya mencapai 1 liter (1.000 ml) ketika makan. Akomodasi perubahan volume yang besarnya hingga 20 kali lipat tersebut akan menimbulkan ketegangan pada dinding lambung dan sangat meningkatkan tekanan intralambung jika tidak terdapat dua faktor berikut ini: Plastisitas otot lambung. Plastisitas mengacu pada kemampuan otot polos lambung mempertahankan ketegangan konstan dalam rentang panjang yang lebar, tidak seperti otot rangka dan otot jantung, yang memperlihatkan hubungan ketegangan. Dengan demikian, saat serat-serat otot polos lambung teregang pada pengisian lambung, serat-serat tersebut melemas tanpa menyebabkan peningkatan ketegangan otot. Relaksasi reseptif lambung. Relaksasi ini merupakan relaksasi refleks lambung sewaktu menerima makanan. Relaksasi ini meningkatkan kemampuan lambung mengakomodasi volume makanan tambahan dengan hanya sedikit mengalami peningkatan tekanan. Tentu saja apabila lebih dari 1 liter makanan masuk, lambung akan sangat teregang dan individu yang bersangkutan merasa tidak nyaman. Relaksasi reseptif dipicu oleh tindakan makan dan diperantarai oleh nervus vagus.
2. Penyimpanan lambung
Sebagian otot polos mampu mengalami depolarisasi parsial yang autonom dan berirama. Salah satu kelompok sel-sel pemacu tersebut terletak di lambung di daerah fundus bagian atas. Sel-sel tersebut menghasilkan potensial gelombang lambat yang menyapu ke bawah di sepanjang lambung menuju sphincter pylorus dengan kecepatan tiga gelombang per menit. Pola depolarisasi spontan ritmik tersebut, yaitu irama listrik dasar atau BER (basic electrical rhythm) lambung, berlangsung secara terus menerus dan mungkin disertai oleh kontraksi lapisan otot polos sirkuler lambung.Setelah dimulai, gelombang peristaltik menyebar ke seluruh fundus dan corpus lalu ke antrum dan sphincter pylorus. Karena lapisan otot di fundus dan corpus tipis, kontraksi peristaltik di kedua daerah tersebut lemah. Pada saat mencapai antrum, gelombang menjadi jauh lebih kuat disebabkan oleh lapisan otot di antrum yang jauh lebih tebal.Karena di fundus dan corpus gerakan mencampur yang terjadi kurang kuat, makanan yang masuk ke lambung dari oesophagus tersimpan relatif tenang tanpa mengalami pencampuran. Daerah fundus biasanya tidak menyimpan makanan, tetapi hanya berisi sejumlah gas. Makanan secara bertahap disalurkan dari corpus ke antrum, tempat berlangsungnya pencampuran makanan.3. Pencampuran lambung
Kontraksi peristaltik lambung yang kuat merupakan penyebab makanan bercampur dengan sekresi lambung dan menghasilkan kimus. Setiap gelombang peristaltik antrum mendorong kimus ke depan ke arah sphincter pylorus. Sebelum lebih banyak kimus dapat diperas keluar, gelombang peristaltik sudah mencapai sphincter pylorus dan menyebabkan sphincter tersebut berkontraksi lebih kuat, menutup pintu keluar dan menghambat aliran kimus lebih lanjut ke dalam duodenum. Bagian terbesar kimus antrum yang terdorong ke depan, tetapi tidak dapat didorong ke dalam duodenum dengan tiba-tiba berhenti pada sphincter yang tertutup dan tertolak kembali ke dalam antrum, hanya untuk didorong ke depan dan tertolak kembali pada saat gelombang peristaltik yang baru datang. Gerakan maju-mundur tersebut, yang disebut retropulsi, menyebabkan kimus bercampur secara merata di antrum.
4. Pengosongan lambung
Kontraksi peristaltik antrumselain menyebabkan pencampuran lambungjuga menghasilkan gaya pendorong untuk mengosongkan lambung. Jumlah kimus yang lolos ke dalam duodenum pada setiap gelombang peristaltik sebelum sphincter pylorus tertutup erat terutama bergantung pada kekuatan peristalsis. Intensitas peristalsis antrum dapat sangat bervariasi di bawah pengaruh berbagai sinyal dari lambung dan duodenum; dengan demikian, pengosongan lambung diatur oleh faktor lambung dan duodenum.Faktor di lambung yang mempengaruhi kecepatan pengosongan lambung. Faktor lambung utama yang mempengaruhi kekuatan kontraksi adalah jumlah kimus di dalam lambung. Apabila hal-hal lain setara, lambung mengosongkan isinya dengan kecepatan yang sesuai dengan volume kimus setiap saat. Peregangan lambung memicu peningkatan motilitas lambung melalui efek langsung peregangan pada otot polos serta melalui keterlibatan plexus intrinsik, nervus vagus, dan hormon lambung gastrin. Selain itu, derajat keenceran (fluidity) kimus di dalam lambung juga mempengaruhi pengosongan lambung. Semakin cepat derajat keenceran dicapai, semakin cepat isi lambung siap dievakuasi.Faktor di duodenum yang mempengaruhi kecepatan pengosongan lambung. Walaupun terdapat pengaruh lambung, faktor di duodenumlah yang lebih penting untuk mengontrol kecepatan pengosongan lambung. Duodenum harus siap menerima kimus dan dapat bertindak untuk memperlambat pengsongan lambung dengan menurunkan aktivitas peristaltik di lambung sampai duodenum siap mengakomodasi tambahan kimus. Bahkan, sewaktu lambung teregang dan isinya sudah berada dalam bentuk cair, lambung tidak dapat mengosongkan isinya sampai duodenum siap menerima kimus baru.
MEKANISME SEKRESI ASAM LAMBUNGKecepatan sekresi lambung dapat dipengaruhi oleh (1) faktor-faktor yang muncul sebelum makanan mencapai lambung; (2) faktor-faktor yang timbul akibat adanya makanan di dalam lambung; dan (3) faktor-faktor di duodenum setelah makanan meninggalkan lambung. Dengan demikian, diaktifkan, pepsin secara autokatalis mengaktifkan lebih banyak pepsinogen dan memulai pencernaan protein. Sekresi pepsiongen dalam bentuk inaktif mencegah pencernaan protein struktural sel tempat enzim tersebut dihasilkan. Pengaktifan pepsinogen tidak terjadi sampai enzim tersebut menjadi lumen dan berkontak dengan HCl yang disekresikan oleh sel lain di kantung-kantung lambung. Sekresi lambung dibagi menjadi tiga fasefase sefalik, fase lambung, dan fase usus.0. Fase sefalik terjadi sebelum makanan mencapai lambung. Masuknya makanan ke dalam mulut atau tampilan, bau, atau pikiran tentang makanan dapat merangsang sekresi lambung. Fase ini sepenuhnya diperantarai oleh nervus vagus dan dihilangkan dengan vagotomi. Sinyal neurogenik yang menyebabkan fase sefalik berasal dari korteks serebri atau pusat nafsu makan. Impuls eferen kemudian dihantarkan melalui saraf vagus ke lambung. Hal ini mengakibatkan kelenjar gastric terangsang untuk menyekresi HCl, pepsinogen, dan menambah mucus. Fase sefalik menghasilkan 10% dari sekresi lambung normal yang berhubungan dengan makanan.0. Fase lambung terjadi saat makanan mencapai lambung dan berlangsung selama makanan masih ada. Dimulai saat makanan mencapai antrum pilorus. Distensi anthrum juga dapat menyebabkan terjadinya rangsangan mekanis dari reseptor pada dinding lambung. Impuls tersebut berjalan menuju medula melalui aferen vagus dan kembali ke lambung melalui eferen vagus. Impuls ini merangsang pelepasan hormon gastrin dan secara langsung merangsang kelenjar lambung. Gastrin dilepas dari antrum dan kemudian dibawa oleh aliran darah menuju kelenjar lambung untuk merangsang sekresi. Pelepasan gastrin juga dirangsang oleh pH alkali, garam empedu di antrum, dan terutama oleh protein makanan dan alcohol. Membran sel parietal di fundus dan korpus lambung mengandung reseptor untuk gastrin, histamine dan asetilkolin, yang merangsang sekresi asam. Setelah makan, gastrin dapat beraksi pada sel parietal secara langsung untuk sekresi asam dan juga dapat merangsang pelepasan histamine dari sel snterokromafin dan mukosa untuk sekresi asam. Fase sekresi gastric menghasilkan lebih dari dua per tiga sekresi lambung total setelah makan, sehingga merupakan bagian terbesar dari total sekresi lambung harian yang berjumlah sekitar 2.000 ml. Fase gastric dapat terpengaruh oleh reseksi bedah pada antrum pilorus , sebab disinilah pembentukan gastrin. Peregangan dinding lambung merangsang reseptor saraf dalam mukosa lambung dan memicu refleks lambung. Serabut aferen menjalar ke medula melalui saraf vagus. Serabut eferen parasimpatis menjalar dalam vagus menuju kelenjar lambung untuk menstimulasi produksi HCl, enzim-enzim pencernaan, dan gastrin. Fungsi gastrin: merangsang sekresi lambung, meningkatkan motilitas usus dan lambung, mengkonstriksi sphincter oesophagus bawah dan merelaksasi sphincter pylorus, efek tambahan: stimulasi sekresi pancreas. Pengaturan pelepasan gastrin dalam lambung terjadi melalui penghambatan umpan balik yang didasarkan pada pH isi lambung. Jika makanan tidak ada di dalam lambung di antara jam makan, pH lambung akan rendah dan sekresi lambung terbatas. Makanan yang masuk ke lambung memiliki efek pendaparan (buffering) yang mengakibatkan peningkatan pH dan sekresi lambung.0. Fase usus terjadi setelah kimus meninggalkan lambung dan memasuki usus halus yang kemudian memicu faktor saraf dan hormon.Dimulai oleh gerakan kimus dari lambung ke duodenum. Fase sekresi lambung diduga sebagian besar bersifat hormonal. Adanya protein yang tercerna sebagian dalam duodenum tampaknya merangsang pelepasan gastrin usus, suatu hormon yang menyebabkan lambung terus-menerus menyekresikan sejumlah kecil cairan lambung. Meskipun demikian, peranan usus kecil sebagai penghambat sekresi lambung jauh lebih besar. Distensi usus halus menimbulkan refleks enterogastrik, diperantarai oleh pleksus mienterikus, saraf simpatis dan vagus, yang menghambat sekresi dan pengosongan lambung. Adanya asam (pH
Related Documents