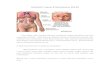
A. DEFINISI SLE Lupus eritematosus sistemik (LES) adalah penyakit autoimun sistemik yang ditandai dengan adanya autoantiboditerhadap autoantigen, pembentukan kompleks imun, dan disregulasi sistem imun, menyebabka kerusakan pada beberapa organ tubuh. Berbeda dengan HIV/AIDS, SLE adalah suatu penyakit yang ditandai dengan peningkatan sistem kekebalan tubuh sehingga antibodi yang seharusnya ditujukan untuk melawan bakteri maupun virus yang masuk ke dalam tubuh berbalik merusak organ tubuh itu sendiri seperti gin sendi, sel darah merah, leukosit, atau trombosit. B. PENYEBAB SLE Faktor genetikmempunyai peranan yang sangat penting dalam kerentanan dan ekspresi penyakit SLE. Sekitar 10% – 20% pasien mempunyai kerabat dekat (first degree relative) yang menderita SLE. Angka kejadian SLE pada saudara kembar identik (24-69%) lebih tinggi daripada saudara kembar non-identik (2-9%). Faktor lingkungan yang menyebabkan timbulnya SLE yaitusinar UV yang mengubah struktur DNA di daerah yang terpaparsehingga menyebabkan perubahan sistem imun di daerah tersebut serta menginduksi apoptosis dari sel keratonosit. SLE juga dapat diinduksi oleh obat tertentu khususnya pada asetilat lambat yang mempunyai gen HLA DR-4 menyebabkan asetilasi obat menjadi lambat, obat banyak terakumulasidi tubuh sehingga memberikan kesempatan obat untuk berikatan dengan protein tubuh. Hal ini direspon sebagai benda asing oleh tubuh sehingga tubuh membentuk kompleks antibodi antinuklear (ANA) untuk menyerang benda asing tersebut. Selain itu infeksi virus dan bakteri juga menyebabkan perubahan pad sistem imun dengan mekanisme menyebabkan peningkatan antibodi antiviral sehingga mengaktivasisel B limfosit nonspesifik yang akan memicu terjadinya SLE.

SLE (Sistemic Lupus Eritematosus)
Jul 22, 2015
A. DEFINISI SLE Lupus eritematosus sistemik (LES) adalah penyakit autoimun sistemik yang ditandai dengan adanya autoantibodi terhadap autoantigen, pembentukan kompleks imun, dan disregulasi sistem imun, menyebabkan kerusakan pada beberapa organ tubuh. Berbeda dengan HIV/AIDS, SLE adalah suatu penyakit yang ditandai dengan peningkatan sistem kekebalan tubuh sehingga antibodi yang seharusnya ditujukan untuk melawan bakteri maupun virus yang masuk ke dalam tubuh berbalik merusak organ tubuh itu sen
Welcome message from author
This document is posted to help you gain knowledge. Please leave a comment to let me know what you think about it! Share it to your friends and learn new things together.
Transcript
A. DEFINISI SLE Lupus eritematosus sistemik (LES) adalah penyakit autoimun sistemik yang ditandai dengan adanya autoantibodi terhadap autoantigen, pembentukan kompleks imun, dan disregulasi sistem imun, menyebabkan kerusakan pada beberapa organ tubuh. Berbeda dengan HIV/AIDS, SLE adalah suatu penyakit yang ditandai dengan peningkatan sistem kekebalan tubuh sehingga antibodi yang seharusnya ditujukan untuk melawan bakteri maupun virus yang masuk ke dalam tubuh berbalik merusak organ tubuh itu sendiri seperti ginjal, hati, sendi, sel darah merah, leukosit, atau trombosit. B. PENYEBAB SLE Faktor genetik mempunyai peranan yang sangat penting dalam kerentanan dan ekspresi penyakit SLE. Sekitar 10% 20% pasien SLE mempunyai kerabat dekat (first degree relative) yang menderita SLE. Angka kejadian SLE pada saudara kembar identik (24-69%) lebih tinggi daripada saudara kembar non-identik (2-9%). Faktor lingkungan yang menyebabkan timbulnya SLE yaitu sinar UV yang mengubah struktur DNA di daerah yang terpapar sehingga menyebabkan perubahan sistem imun di daerah tersebut serta menginduksi apoptosis dari sel keratonosit. SLE juga dapat diinduksi oleh obat tertentu khususnya pada asetilator lambat yang mempunyai gen HLA DR-4 menyebabkan asetilasi obat menjadi lambat, obat banyak terakumulasi di tubuh sehingga memberikan kesempatan obat untuk berikatan dengan protein tubuh. Hal ini direspon sebagai benda asing oleh tubuh sehingga tubuh membentuk kompleks antibodi antinuklear (ANA) untuk menyerang benda asing tersebut. Selain itu infeksi virus dan bakteri juga menyebabkan perubahan pada sistem imun dengan mekanisme menyebabkan peningkatan antibodi antiviral sehingga mengaktivasi sel B limfosit nonspesifik yang akan memicu terjadinya SLE.
C. PATOFISIOLOGI SLE Pada pasien SLE terjadi gangguan respon imun yang menyebabkan aktivasi sel B, peningkatan jumlah sel yang menghasilkan antibodi, hipergamaglobulinemia, produksi autoantibodi, dan pembentukan kompleks imun. Aktivasi sel T dan sel B disebabkan karena adanya stimulasi antigen spesifik baik yang berasal dari luar seperti bahan-bahan kimia, DNA bakteri, antigen virus, fosfolipid dinding sel atau yang berasal dari dalam yaitu protein DNA dan RNA. Antigen ini dibawa oleh antigen presenting cells (APCs) atau berikatan dengan antibodi pada permukaan sel B. Kemudian diproses oleh sel B dan APCs menjadi peptida dan dibawa ke sel T melalui molekul HLA yang ada di permukaan. Sel T akan teraktivasi dan mengeluarkan sitokin
Gambar Patofisiologi SLE
yang dapat merangsang sel B untuk membentuk autoantibodi yang patogen. Interaksi antara sel B dan sel T serta APCs dan sel T terjadi dengan bantuan sitokin, molekul CD 40, CTLA-4 Ciri khas autoantibodi ini adalah bahwa mereka tidak spesifik pada satu jaringan tertentu dan merupakan komponen integral dari semua jenis sel sehingga menyebabkan inflamasi dan kerusakan organ secara luas melalui 3 mekanisme yaitu pertama kompleks imun (misalnya DNA-anti DNA) terjebak dalam membran jaringan dan mengaktifkan komplemen yang menyebabkan kerusakan jaringan. Kedua, autoantibodi tersebut mengikat komponen jaringan atau antigen yang terjebak di dalam jaringan, komplemen akan teraktivasi dan terjadi kerusakan jaringan. Mekanisme yang terakhir adalah autoantibodi menempel pada membran dan menyebabkan aktivasi komplemen yang berperan dalan kematian sel atau autoantibodi masuk ke dalam sel dan berikatan dengan inti sel dan menyebabkan menurunnya fungsi sel tetapi belum diketahui mekanismenya terhadap kerusakan jaringan. D. MANIFESTASI KLINIS SLE Manifestasi klinik secara umum yang sering timbul pada pasien SLE adalah rasa lelah, malaise, demam, penurunan nafsu makan, dan penurunan berat badan. Gejala muskuloskeletal berupa artritis, atralgia, dan mialgia umumnya timbul mendahului gejala yang lain. Yang paling sering terkena adalah sendi interfalangeal proksimal diikuti oleh lutut, pergelangan tangan, metakarpofalangeal, siku, dan pergelangan kaki. Gejala di kulit dapat berupa timbulnya ruam kulit yang khas dan banyak menolong dalam mengarahkan diagnosa SLE yaitu ruam kulit berbentuk kupu-kupu (butterfly rash) berupa eritema yang agak edematus pada hidung dan kedua pipi. Dengan pengobatan yang tepat, kelainan ini dapat sembuh tanpa bekas. Pada bagian tubuh yang terkena sinar matahari
dapat
timbul
ruam
kulit
yang
terjadi
karena
hipersensitivitas
(photohypersensitivity). Lesi cakram terjadi pada 10% 20% pasien SLE. Gejala lain yang timbul adalah vaskulitis eritema periungual, livido retikularis, alopesia, ulserasi, dan fenomena Raynaud. Gejala SLE pada jantung sering ditandai adanya perikarditis, miokarditis, gangguan katup jantung (biasanya aorta atau mitral) termasuk gejala endokarditisLibman-Sachs. Penyakit jantung pada pasien umumnya
dipengaruhi
oleh
banyak
faktor
seperti
hipertensi,
kegemukan,
dan
hiperlipidemia. Terapi dengan kortikosteroid dan adanya penyakit ginjal juga dapat meningkatkan resiko penyakit jantung pada pasien SLE. Gejala lain yang juga sering timbul adalah gejala pada paru yang meliputi pleuritis dan efusi pleura. Pneumonitis lupus menyebabkan demam, sesak napas, dan batuk. Gejala pada paru ini jarang terjadi namun mempunyai angka mortalitas yang tinggi. Nyeri abdomen terjadi pada 25% kasus SLE. Gejala saluran pencernaan (gastrointestinal) lain yang sering timbul adalah mual, diare, dan dispepsia. Selain itu dapat pula terjadi vaskulitis, perforasi usus, pankreatitis, dan hepatosplenomegali. Gejala SLE pada susunan saraf yaitu terjadinya neuropati perifer berupa gangguan sensorik dan motorik yang umumnya bersifat sementara.
Gejala lain yang juga timbul adalah disfungsi kognitif, psikosis, depresi, kejang, dan stroke.
Gambar Pembagian Manifestasi Klinis pada Penderita SLE
Gejala hematologik umumnya adalah anemia yang terjadi akibat inflamasi kronik pada sebagian besar pasien saat lupusnya aktif. Pada pasien dengan uji Coombs-nya positif dapat mengalami anemia hemolitik. Leukopenia (biasanya limfopenia) sering ditemukan tetapi tidak memerlukan terapi dan jarang kambuh. Trombositopenia ringan sering terjadi, sedangkan trombositopenia berat disertai perdarahan dan purpura terjadi pada 5% pasien dan harus diterapi dengan glukokortikoid dosis tinggi. Pada wanita dengan SLE yang mengalami kehamilan maka dikhawatirkan akan mempercepat penyebaran penyakit selama kehamilan dan pada periode awal setelah melahirkan. Selain itu juga dapat terjadi aborsi secara spontan atau kelahiran prematur. Kemungkinan terjadinya preeklamsia atau hipertensi yang disebabkan kehamilan juga dapat
memperparah penyakitnya. Gejala klinik pada kerusakan ginjal dapat dilihat dari tingginya serum kreatinin atau adanya proteinuria. Penyakit ginjal pada pasien SLE sering
disebut lupus nefritis. Pada pasien dengan lupus nefritis terutama ras Afrika Amerika dapat terjadi peningkatan serum kreatinin, penurunan respon terhadap obat-obat imunosupresan, hipertensi, dan sindrom nefrotik yang persisten E. PEMERIKSAAN DIAGNOSTIK SLE Pemeriksaan bervariasi,diantaranya : Pemeriksaan Darah Lengkap Tes Darah ANA (Anti Nuclear Antibody). Tes ini akan mengidentifikasi antibody (autoantibody) yang memakan sel-sel berguna bagi tubuh. Hasil positif tes ANA tersebut belum bisa dikatakan seseorang menderita Lupus. Perlu dibutuhkan data lain seperti gejala, catatan fisik pasien dan tes lengkap laboratorium hingga dipastikan si pasien apakah menderita Lupus. -
untuk
menentukan
adanya
penyakit
ini
Ruam kulit atau lesi yang khas Rontgen dada menunjukkan pleuritis atau perikarditis Pemeriksaan dada dengan bantuan stetoskop menunjukkan adanya gesekan pleura atau jantung. Analisa air kemih menunjukkan adanya darah atau protein lebih dari 0,5 mg/hari atau +++ Hitung Jenis Darah menunjukkan adanya penurunan beberapa jenis sel darah. Biopsi ginjal Anibodi anti doublestranded-DNA, antibody antifosfolipid,antibody lain (anti-Ro,anti-La,anti-RNP), factor Rheumatoid, titer komplemen C3,C4 dan CH50, titer IgM,IgG,dan IgA, Uji Coombc, Kreatin, Ureum darah, Protein urin>0,5 gram/24 jam (Nefritis), dan encitraan (foto Rontgen Toraks), USG ginjal, MRI kepala.
F. DIAGNOSIS BANDING SLE Pada tahun 1982, American Rheumatism Association (ARA) menetapkan kriteria baru untuk klasifikasi SLE yang diperbarui pada tahun 1997. Kriteria SLE ini mempunyai selektivitas 96%. Diagnosa SLE dapat
ditegakkan jika pada suatu periode pengamatan ditemukan 4 atau lebih kriteria dari 11 kriteria yaitu : (1) (2) Ruam malar : eritema persisten, datar atau meninggi, pada daerah hidung dan pipi. Ruam diskoid : bercak eritematosa yang meninggi dengan sisik keratin yang melekat dan parut. (3) (4) (5) (6) Fotosensitivitas : terjadi lesi kulit akibat abnormalitas terhadap cahaya matahari. Ulserasi mulut : ulserasi di mulut atau nasofaring, umumnya tidak nyeri. Artritis : artritis nonerosif yang mengenai 2 sendi perifer ditandai oleh nyeri, bengkak, atau efusi. Serositis a. Pleuritis : adanya riwayat nyeri pleural atau terdengarnya bunyi gesekan pleura atau adanya efusi pleura. b.Perikarditis : diperoleh dari gambaran EKG atau terdengarnya bunyi gesekan perikard atau efusi perikard. (7) Kelainan ginjal a. Proteinuria yang lebih besar 0,5 g/dL atau lebih dari 3+ b.Ditemukan eritrosit, hemoglobin granular, tubular, atau campuran. (8) (9) Kelainan neurologis : kejang tanpa sebab atau psikosis tanpa sebab. Kelainan hematologik : anemia hemolitik atau leukopenia (kurang dari 400/mm3) atau limfopenia (kurang dari (kurang dari 1500/mm3), tanpa ada atau obat trombositopenia (10) 100.000/mm3) sumbatan folikel, dapat terjadi jaringan
penginduksi gejala tersebut. Kelainan imunologik : anti ds-DNA atau anti-Sm positif atau adanya antibodi antifosfolipid (11) Antibodi antinukleus : jumlah ANA yang abnormal pada pemeriksaan imunofluoresensi atau pemeriksaan yang ekuivalen pada setiap saat dan tidak ada obat yang menginduksi sindroma lupus G. PENATALAKSANAAN SLE Tujuan pengobatan LES adalah mengontrol manifestasi penyakit, sehingga anak dapat memiliki kualitas hidup yang baik tanpa eksaserbasi
berat, sekaligus mencegah kerusakan organ serius yang dapat menyebabkan kematian. Adapun obat-obatan yang dibutuhkan seperti: a. Antiinflamasi non-steroid Untuk pengobatan simptomatik artralgia nyeri sendi. b. Antimalaria Diberikan untuk lupus diskoid. Pemakaian jangka panjang memerlukan evaluasi retina setiap 6 bulan. c. Kortikosteroid - Dosis rendah, untuk mengatasi gejala klinis seperti demam dermatitis, efusi pleura. Diberikan selama 4 minggu minimal sebelum dilakukan penyapihan. - Dosis tinggi, untuk mengatasi krisis lupus, gejala nefritis, SSP, dan anemi hemolitik. d. Obat imunosupresan/sitostatika Imunosupresan diberikan pada SLE dengan keterlibatan SSP, nefritis difus dan membranosa, anemia hemolitik akut, dan kasus yang resisten terhadap pemberian kortikosteroid. e. Obat antihipertensi Atasi hipertensi pada nefritis lupus dengan agresif f. Kalsium Semua pasien LES yang mengalami artritis serta mendapat terapi prednison berisiko untuk mengalami osteopenia, karenanya memerlukan suplementasi kalsium. Restriksi diet ditentukan oleh terapi yang diberikan. Sebagian besar pasien memerlukan kortikosteroid, dan saat itu diet yang diperbolehkan adalah yang mengandung cukup kalsium, rendah lemak, dan rendah garam. Pasien disarankan berhati-hati dengan suplemen makanan dan obat tradisional. Pasien lupus sebaiknya tetap beraktivitas normal. Olah raga diperlukan untuk mempertahankan densitas tulang dan berat badan normal. Tetapi tidak boleh berlebihan karena lelah dan stress sering dihubungkan dengan kekambuhan. Pasien disarankan untuk menghindari sinar matahari, bila terpaksa harus terpapar matahari harus menggunakan krim pelindung
matahari (waterproof sunblock) setiap 2 jam. Lampu fluorescence juga dapat meningkatkan timbulnya lesi kulit pada pasien LES. H. ASUHAN KEPERAWATAN 1. Pengkajian a. Riwayat Kesehatan Klien, meliputi : Biografi Klien (nama, alamat, jenis kelamin, status pernikahan, pekerjaan, dan etnis klien) Keluhan utama klien Riwayat kesehatan yang lampau (riwayat imunisasi, alergi, penyakit dan pemeriksaan diagnostic yang pernah dijalani klien) Riwayat kesehatan keluarga (penyakit yang diidap anggota keluarga yang lain) Profil klien (pengetahuan,lingkungan,factor spiritual, gaya hidup, seksualitas, dan respon stress dari klien)b. Pengkajian Keperawatan (bisa dengan metode head to toe atau
system by system) Inspeksi area kulit terutama bagian wajah/inspeksi adanya butterfly rash Palpasi area abdomen, apakah terdapat nyeri abdomen Perkusi bagian abdomen untuk mengkaji adanya gas pada GI Tract klien Auskultasi dada dan punggung klien untuk memastikan kebersihan jalan nafas klien TTV, meliputi suhu tubuh, nadi, kecepatan pernafasan, dan tekanan darah. c. Rekam medis2. Diagnosis Keperawatan,Intervensi, Rasional, dan Evaluasi
-
Dx : Nyeri akut b.d inflamasi/kerusakan jaringan Tujuan : Setelah diberikan askep 1x24 jam inflamasi berkurang KH : Nyeri berkurang diukur melalui skala nyeri Tanda inflamasi berkurang
INTERVENSI 1. Selidiki keluhan nonverbal 2. Berikan busa,
nyeri
RASIONAL 1. Membantu menentukan 2. Memberikan kenyamanan. manajemen nyeri
dalam kebutuhan
(PQRST). Catat respon matras/kasur bantal, tinggikan
linen tempat tidur sesuai kebutuhan. 3. Dorong untuk sering 3. Mencegah kelelahan kekakuan sendi. terjadinya umum dan mengubah posisi. Bantu pasien untuk bergerak di tempat 4. Dorong Misalnya progresif, terapeutik, visualisasi, : tidur, hindari 4. Meningkatkan dan relaksasi, gerakan keras. penggunaan relaksasi sentuhan biofeedback, pedoman teknik manajemen stress. membeikan rasa control meningkatkan kemampuan koping.
imajinasi, hypnosis diri, pengendalian nafas. 5. Beri obat sebelum yang sesuai sesuai5. Meningkatkan
relaksasi, spasme,
aktivitas/latihan direncanakan petunjuk. 6. Berikan order NSAID
mengurangi
memudahkan untuk turut serta dalam terapi. 6. Megurangi jaringan lain. nyeri otot,
Evaluasi : Klien menunjukkan tanda-tanda sesuai dengan KH yang telah dijabarkan sebelumnya. Dx : Kerusakan Integritas kulit b.d perubahan fungsi barier kulit Tujuan : Pemeliharaan Integritas kulit KH : Tidak ada laserasi Integritas kulit baik INTERVENSI 1. Lindungi kulit sehat yang RASIONAL 1. Mencegah kemungkinan terjadinya laserasi. 2. Mengurangi/ mencegah photosensitivity. 3. NSAID kortikosteroid anti-inflamasi. atau adalah atau
terhadap
kemungkinan laserasi. 2. Beritahu pasien untuk penggunaan surya. 3. Kolaborasi pemberian NSAID kortikosteroid. tabir
Evaluasi : Klien menunjukkan tanda-tanda sesuai dengan KH yang telah dijabarkan sebelumnya. Dx : Ketidakseimbangan nutrisi : kurang dari kebutuhan tubuh b.d factor biologis. Tujuan : Setelah diberikan askep selama 1x24 jam diharapkan kebutuhan nutrisi klien terpenuhi secara adekuat. KH : Mempertahankan BB dalam batas normal Klien mampu menghabiskan porsi makanan yang disediakan Klien mengalami peningkatan nafsu makan
INTERVENSI 1. Kaji pemenuhan kebutuhan klien 2. Kaji penurunan nafsu makan klien. nutrisi
RASIONAL 1. Mengetahui kekurangan klien. 2. Agar dapat dilakukan intervensi pemberian pada klien. dalam makanan nutrisi
3. Jelaskan pentingnya makan bagi proses penyembuhan. 4. Ukur tinggi dan BB klien.
3. Dengan pengetahuan yg baik tentang nutrisi akan untuk memotivasi meningkatkan dalam malnutrisi bila BB
pemenuhan nutrisi. 4. Membantu identifikasi protein-kalori khususnya 5. Ciptakan suasana makan yang menyenangkan. 5. Membuat makan kurang dari normal. waktu lebih
menyenangkan, yang dapat mengingkatkan nafsu makan.
6. Berikan
makanan jumlah
6. Untuk
memudahkan
dengan
proses makan. 7. Ahli gizi adalah
kecil dan bertahap. 7. Kolaborasi dengan ahli gizi untuk membantu memiliki makanan yang memenuhi kebutuhan selama sakit. gizi dapat spesialisasi ilmu gizi yang membantu klien memilih sesuai keadaan badannya. makanan dengan sakitnya,
usia,tinggi,berat
Evaluasi : Klien menunjukkan tanda-tanda sesuai dengan KH yang telah dijabarkan sebelumnya. DAFTAR PUSTAKA1. Joe. Systemic Lupus Eritematosus (SLE) atau Lupus Eritmatosus
Sistemik
(LES).
2009.
(http://perawattegal.wordpress.com/2009/09/01/systemic-lupuserytematosus-sle-atau-lupus-eritematosus-sistemik-les/, diakses tanggal 30 Oktober 2011, jam 17.42)2. Gopar,Adul.
Lupus
Eritematosus
Sistemik.2009.
(http://adulgopar.files.wordpress.com/2009/12/lupus-eritematosussistemik.pdf, diakses tanggal 27 Oktober 2011, jam 21.43)3. Nanang.
Lupus
Eritematosus
Sistemik.
(http://staff.ui.ac.id/internal/140067028/material/LupusEritematosusSistemi kpendidikan-drnanang.pdf, diakses tanggal 24 Oktober 2011, jam 21.45)4. Judith M, Wilkinson. Nursing Diagnosis Hand Book. 2005. New Jersey :
Pearson Education,Inc.5. Nanda International. Nursing Diagnoses : Definition And Classification
2009-2011. 2011. Jakarta : Penerbit Buku Kedokteran EGC.
PROJECT BASED LEARNING (PJBL) 2 SISTEMIK LUPUS ERITEMATOSUS (SLE)
NAMA ANGGOTA KELOMPOK : 1. DESAK GEDE PREMA WAHINI (105070201131010) 2. ANGGRAENI CITRA S. (105070200131007) 3. VINA NUR PUSPITASARI (105070201131004) 4. SHINDY ANGGRAENI PUTRI (105070201131001) 5. MUHAMMAD HAFIDL HASBULLAH (1050701131016) 6. DIANITA AYU RETNANI (105070201131006) 7. TITIK TRI ARDIANI (105070207131001) 8. ANISFUL LAILI MUNAWAROH (105070201131005) 9. I PUTU RYAN ARISTYA PUTRA (105070207131004) 10. ALFAT AYU MARGA (105070200131009) 11. SABITA NORMALIYA (105070201131012) JURUSAN : PSIK-K3LN
UNIVERSITAS BRAWIJAYA MALANG 2011
Related Documents