TINJAUAN PUSTAKA HENOCH-SCHÖNLEIN PURPURA Pembimbing: dr. H. Abdul Razak D, Sp.A Oleh: Yudriawan Annas H1A 007 057 DALAM RANGKA MENGIKUTI KEPANITERAAN

Welcome message from author
This document is posted to help you gain knowledge. Please leave a comment to let me know what you think about it! Share it to your friends and learn new things together.
Transcript

TINJAUAN PUSTAKA
HENOCH-SCHÖNLEIN PURPURA
Pembimbing:
dr. H. Abdul Razak D, Sp.A
Oleh:
Yudriawan Annas
H1A 007 057
DALAM RANGKA MENGIKUTI KEPANITERAAN
KLINIK MADYA BAGIAN/SMF ANAK
FAKULTAS KEDOKTERAN UNIVERSITAS MATARAM/RSUP NTB
2013

BAB I
PENDAHULUAN
Purpura Henoch-Schönlein merupakan penyakit autoimun (IgA mediated) berupa
hipersensitivitas vaskulitis, paling sering ditemukan pada anak-anak. Merupakan sindrom
klinis kelainan inflamasi vaskulitis generalisata pembuluh darah kecil pada kulit, sendi,
saluran cerna, dan ginjal, yang ditandai dengan lesi kulit spesifik berupa purpura
nontrombositopenik, artritis, artralgia, nyeri abdomen atau perdarahan saluran cerna, dan
kadang-kadang disertai nefritis atau hematuria.
Rata-rata 14 kasus per 100.000 anak usia sekolah; prevalensi tertinggi pada usia 2-11
tahun (75%); 27% kasus ditemukan pada dewasa, jarang ditemukan pada bayi. Lebih banyak
pada anak laki-laki daripada anak perempuan (rasio 2 :1). Umumnya merupakan benign self-
limited disorder; < 5% kasus menjadi kronis; hanya < 1 % kasus berkembang menjadi gagal
ginjal.
Etiologinya belum dipastikan. Diagnosis berdasarkan gejala dan tanda klinis, dan
biopsi. Pengobatan tidak ada yang spesifik dengan prognosis yang umumnya baik.

BAB II
TINJAUAN PUSTAKA
HENOCH-SCHÖNLEIN PURPURA
I. DEFINISI
Henoch-Schönlein Purpura adalah sindrom klinis yang disebabkan oleh vaskulitis
pembuluh darah kecil sistemik yang ditandai dengan lesi spesifik berupa purpura
nontrombositopenik, artritis atau atralgia, nyeri abdomen atau perdarahan
gastrointestinalis, dan kadang – kadang nefritis atau hematuria(1,2,3). Purpura Henoch-
Schönlein merupakan penyakit autoimun (IgA mediated) berupa hipersensitivitas
vaskulitis, paling sering ditemukan pada anak-anak.(CDK) Nama lain penyakit ini adalah
purpura anafilaktoid, purpura alergik dan vaskulitis alergik.(1)
II. EPIDEMIOLOGI
Penyakit ini terutama terdapat pada anak umur 2 – 15 tahun (usia anak sekolah)
dengan puncaknya pada umur 4 – 7 tahun. Terdapat lebih banyak pada anak laki – laki
dibanding anak perempuan (1,5 : 1).(1,3) Rata-rata 14 kasus per 100.000 anak usia sekolah.
HSP umumnya merupakan benign self-limited disorder; < 5% kasus menjadi kronis;
hanya < 1 % kasus berkembang menjadi gagal ginjal.
III.ETIOLOGI
Sampai sekarang penyebab penyakit ini belum diketahui. Diduga beberapa faktor
memegang peranan, antara lain faktor genetik, infeksi traktus respiratorius bagian atas,
makanan, gigitan serangga, paparan terhadap dingin, imunisasi ( vaksin varisela, rubella,
rubeolla, hepatitis A dan B, paratifoid A dan B, tifoid, kolera) dan obat – obatan
(ampisillin, eritromisin, kina, penisilin, quinidin, quinin).(1,3,4,5) Infeksi bisa berasal dari
bakteri (spesies Haemophilus, Mycoplasma, Parainfluenzae, Legionella, Yersinia,
Shigella dan Salmonella) ataupun virus (adenovirus, varisela, parvovirus, virus Epstein-
Barr).(1,3) Vaskulitis juga dapat berkembang setelah terapi antireumatik, termasuk
penggunan metotreksat dan agen anti TNF (Tumor Necrosis Factor).(1) Namun, IgA jelas
mempunyai peranan penting, ditandai dengan peningkatan konsentrasi IgA serum,
kompleks imun dan deposit IgA di dinding pembuluh darah dan mesangium renal.(1,3)

HSP adalah suatu kelainan yang hampir selalu terkait dengan kelainan pada IgA1
daripada IgA2.(3)
Berbagai kondisi yang dapat menyebabkan HSP antara lain:(3)
Infeksi :- Mononukleosis - Infeksi parvovirus B19
- Infeksi Streptokokus grup A - Infeksi Yersinia
- Sirosis karena Hepatitis-C - Hepatitis
- Infeksi Mikoplasma - Infeksi Shigella
- Virus Epstein-Barr - Infeksi Salmonella
- Infeksi viral Varizella-zoster - Enteritis Campylobacter
Vaksin :- Tifoid - Kolera
- Campak - Demam kuning
Alergen - Obat (ampisillin, eritromisin, penisilin, kuinidin, kuinin)
- Makanan
- Gigitan serangga
- Paparan terhadap dingin
Penyakit idiopatik : Glomerulocystic kidney disease
IV. PATOFISIOLOGI
Dari biopsi lesi pada kulit atau ginjal, diketahui adanya deposit kompleks imun yang
mengandung IgA. Diketahui pula adanya aktivasi komplemen jalur alternatif. Deposit
kompleks imun dan aktivasi komplemen mengakibatkan aktivasi mediator inflamasi
termasuk prostaglandin vaskular seperti prostasiklin, sehingga terjadi inflamasi pada
pembuluh darah kecil di kulit, ginjal, sendi dan abdomen dan terjadi purpura di kulit,
nefritis, artritis dan perdarahan gastrointestinalis.(1,3)

Beberapa faktor imunologis juga diduga berperan dalam patogenesis PHS, seperti
perubahan produksi interleukin dan faktor pertumbuhan yang berperan dalam mediator
inflamasi.(1) TNF, IL-1 dan IL-6 bisa memediasi proses inflamasi pada HSP.
Meningkatnya kadar faktor pertumbuhan hepatosit selama fase akut HSP dapat
menunjukkan adanya kemungkinan kerusakan atau disfungsi sel endotel.(1,3)
Meningkatnya faktor pertumbuhan endotel vaskuler dapat setidaknya menginduksi
sebagian perubahan ini. Sitokin dianggap terlibat dalam patogenesis HSP, dan endotelin
(ET), yang merupakan hormon vasokonstriktor yang diproduksi oleh sel endotelial, juga
dianggap turut berperan. Kadar ET-1 jauh lebih besar pada fase akut penyakit ini
dibanding pada fase remisi.(1,3) Namun tingginya kadar ET-1 tidak memiliki hubungan
dengan tingkat morbiditas, keparahan penyakit, atau respon reaktan fase akut.(3).
V. MANIFESTASI KLINIS
HSP biasanya muncul dengan trias berupa ruam purpura pada ekstremitas bawah,
nyeri abdomen atau kelainan ginjal dan artritis. Namun trias tidak selalu ada, sehingga
seringkali mengarahkan kepada diagnosis yang tidak tepat.(5)
Pada 1/2 - 2/3 kasus pada anak ditandai dengan infeksi saluran napas atas yang
muncul 1-3 minggu sebelumnya berupa demam ringan dan nyeri kepala. Gejala klinis
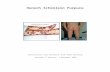
mula – mula berupa ruam makula eritomatosa pada kulit ekstremitas bawah yang simetris
yang berlanjut menjadi palpable purpura tanpa adanya trombositopenia. Ruam awalnya
terbatas pada kulit maleolus tapi biasanya kemudian akan meluas ke permukaan dorsal
kaki, bokong dan lengan bagian luar. Dalam 12 – 24 jam makula akan berubah menjadi
lesi purpura yang berwarna merah gelap dan memiliki diameter 0,5 – 2 cm. Lesi dapat
menyatu menjadi plak yang lebih besar yang menyerupai echimosis yang kemudian dapat
mengalami ulserasi.(1,3)

Purpura terutama terdapat pada kulit yang sering terkena tekanan (pressure-bearing
surfaces). Kelainan kulit ini ditemukan pada 100% kasus dan merupakan 50% keluhan
penderita pada waktu berobat. Kelainan kulit dapat pula ditemukan pada wajah dan tubuh.
Kelainan pada kulit dapat disertai rasa gatal. Pada bentuk yang tidak klasik, kelainan kulit
yang ada dapat berupa vesikel hingga menyerupai eritema multiform. Kelainan akut pada
kulit ini dapat berlangsung beberapa minggu dan menghilang, tetapi dapat pula rekuren.
Edema skrotum juga dapat terjadi dan gejalanya mirip dengan torsio testis. Gejala
prodromal dapat terdiri dari demam dengan suhu tidak lebih dari 38°C, nyeri kepala dan
anoreksia.(1,2,3,4)
Pada anak berumur kurang dari 2 tahun, gambaran klinis bisa didominasi oleh edema
kulit kepala, periorbital, tangan dan kaki. Gambaran ini disebut AHEI (Acute
Hemorrhagic Edema of Infancy).(3)
Selain purpura, ditemukan pula gejala artralgia dan artritis yang cenderung bersifat
migran dan mengenai sendi besar ekstremitas bawah seperti lutut dan pergelangan kaki,
namun dapat pula mengenai pergelangan tangan, siku dan persendian di jari tangan.(1,2,3,4,5)
Kelainan ini timbul lebih dulu (1 – 2 hari) dari kelainan kulit. Sendi yang terkena dapat
menjadi bengkak, nyeri dan sakit bila digerakkan, biasanya tanpa efusi, kemerahan
ataupun panas. Kelainan teutama periartrikular dan bersifat sementara, dapat pula rekuren
pada masa penyakit aktif tetapi tidak menimbulkan deformitas menetap.(1,3)
Pada penyakit ini dapat ditemukan adanya gangguan abdominal berupa nyeri
abdomen atau perdarahan gastrointestinalis.(1,3) Keluhan abdomen biasanya timbul setelah
timbul kelainan pada kulit (1 – 4 minggu setelah onset). Organ yang paling sering terlibat
adalah duodenum dan usus halus.(3) Nyeri abdomen dapat berupa kolik abdomen yang
berat, lokasi di periumbilikal dan disertai mual, muntah, bahkan muntah darah dan
kadang – kadang terdapat perforasi usus dan intususepsi ileoileal lebih sering terjadi
dibanding ileokolonal.(1,2) Intususepsi atau perforasi disebabkan oleh vaskulitis dinding
usus yang menyebabkan edema dan perdarahan submukosa dan intramural.(1,3) Kadang
dapat juga terjadi infark usus yang disertai perforasi maupun tidak.(3)
Selain itu dapat juga ditemukan kelainan ginjal, meliputi hematuria, proteinuria
(<2g/d), sindrom nefrotik (proteinuria >40mg/m2/jam) atau nefritis.(1,3) Penyakit pada
ginjal juga biasanya muncul 1 bulan setelah onset ruam kulit. Adanya kelainan kulit yang
persisten sampai 2 – 3 bulan, biasanya berhubungan dengan nefropati atau penyakit ginjal
yang berat. Resiko nefritis meningkat pada usia di atas 7 tahun, lesi purpura persisten,
keluhan abdomen yang berat dana penurunan aktivitas faktor XIII. Gangguan ginjal

biasanya ringan, meskipun beberapa ada yang menjadi kronik.(1) Seringkali derajat
keparahan nefritis tidak berhubungan dengan parahnya gejala HSP yang lain. (3) Pada
pasien HSP dapat timbul adanya oedem. Oedem ini tidak bergantung pada derajat
proteinuria namun lebih pada derajat vaskulitis yang terjadi. Namun oedem tersebut
memang dihubungkan dengan kejadian proteinuria pada pasien.(3)
Kadang – kadang HSP dapat disertai dengan gejala – gejala gangguan sistem saraf
pusat, terutama sakit kepala. Pada HSP dapat ditemukan adanya vaskulitis serebral. Pada
beberapa kasus langka, HSP diduga dapat menyebabkan gangguan serius seperti kejang,
paresis atau koma. Gejala – gejala gangguan neurologis lain yang dapat muncul antara
lain perubahan tingkat kesadaran, apatis, somnolen, hiperaktivitas, iritabilitas,
ketidakstabilan emosi, kejang (parsial, parsial kompleks, umum, status epileptikus), dan
defisit neurologis fokal (afasia, ataxia, korea, hemiparesis, paraparesis, kuadraparesis.
Dapat juga terjadi poliradikuloneuropati (sindroma Guillain-Barré) dan mononeuropati
(nervus fasialis, femoralis, ulnaris).(3)
Hati dan kandung empedu juga bisa terlibat dengan gejala hepatomegali, hidrops
kandung empedu, kolesistitis. Semua ini bisa menyebabkan keluhan nyeri abdomen pada
pasien. Apendisitis akut juga pernah dilaporkan terjadi pada pasien HSP. (3)
Gejala - gejala lain yang pernah dilaporkan tetapi jarang terjadi antara lain vaskulitis
miokardia, vaskulitis paru yang menyebabkan perdarahan paru bilateral, ureteritis
stenosis, oedem penis, orkitis, priapisme, perdarahan intrakranial, hematoma
subperiosteal orbital bilateral, hematoma adrenal dan pankreatitis akut.(3)
VI. PEMERIKSAAN PENUNJANG
Pada pemeriksaan laboratorium tidak terlihat adanya kelainan spesifik. Jumlah
trombosit normal atau meningkat, membedakan purpura yang disebabkan oleh
trombositopenia.(1,2,3,5) Dapat terjadi leukositosis moderat dan anemia normokromik,
biasanya berhubungan dengan perdarahan gastrointestinal. Biasanya juga terdapat
eosinofilia. Laju endap darah dapat meningkat maupun normal.(1,2,3) Kadar komplemen
seperti C1q, C3 dan C4 dapat normal maupun menurun. Pemeriksaan kadar IgA dalam
darah mungkin meningkat, demikian pula limfosit yang mengandung IgA.(1,3) Analisis
urin dapat menunjukkan hematuria, proteinuria maupun penurunan kreatinin klirens
menandakan mulai adanya kerusakan ginjal atau karena dehidrasi, demikian pula pada
feses dapat ditemukan darah.(1,2,3) Pemeriksaan ANA dan RF biasanya negatif, faktor VII
dan XIII dapat menurun.(3)

Biopsi lesi kulit menunjukkan adanya vaskulitis leukositoklastik.(1,5) Imunofluorosensi
menunjukkan adanya deposit IgA dan komplemen pada dinding pembuluh darah. (1) Pada
pemeriksaan radiologi dapat ditemukan penurunan motilitas usus yang ditandai dengan
pelebaran lumen usus ataupun intususepsi melalui pemeriksaan barium.(1,3) Terkadang
pemeriksaan barium juga dapat mengkoreksi intususepsi tersebut.(3)
VII. DIAGNOSIS
Diagnosis lebih banyak ditegakkan berdasarkan gejala klinis yang spesifik daripada
dengan bantuan pemeriksaan penunjang. Gejala yang dapat mengarahkan kepada
diagnosis HSP yaitu ruam purpurik pada kulit terutama di bokong dan ekstremitas bagian
bawah dengan satu atau lebih gejala berikut: nyeri abdomen atau perdarahan
gastrointestinalis, artralgia atau artritis, dan hematuria atau nefritis.(1,2,3,4,5)
Tabel 1. Kriteria Diagnosis HSP
Kriteria Definisi
Purpura non trombositopenia (palpable
purpura)
Lesi kulit hemoragik yang dapat diraba,
terdapat elevasi kulit, tidak
berhubungan dengan trombositopenia
Usia onset ≤ 20 tahun Onset gejala pertama ≤ 20 tahun
Gejala abdominal / gangguan saluran
cerna (Bowel angina)
Nyeri abdominal difus, memberat
setelah makan atau diagnosis iskemia
usus, biasanya termasuk BAB berdarah
Granulosit dinding pada biopsi Perubahan histologi menunjukkan
granulosit pada dinding arteriol atau
venula
Untuk kepentingan klasifikasi, pasien dikatakan mempunyai HSP bila memenuhi
setidaknya 2 dari kriteria yang ada. Tabel diambil dari Buku Ajar Alergi-Imunologi Anak
2007.
Selain itu, terdapat beberapa kriteria diagnosis menurut American College of
Rheumatology 1990: Bila memenuhi minimal 2 dari 4 gejala, yaitu: (1) Palpable purpura
non trombositopenia; (2) Onset gejala pertama < 20 tahun; (3) Bowel angina; (4) Pada
biopsi ditemukan granulosit pada dinding arteriol atau venula.

Menurut European League Against Rheumatism (EULAR) 2006 dan Pediatric
Rheumatology Society (PreS) 2006 apabila terdapat palpable purpura dan diikuti minimal
satu gejala berikut: nyeri perut difus, deposisi IgA yang predominan (pada biopsi kulit),
artritis akut dan kelainan ginjal (hematuria dan atau proteinuria)
Diferensial diagnosis dari HSP berdasarkan gejala yang dapat timbul antara lain akut
abdomen, meningitis akibat meningokokus, SLE, endokarditis bakterial, ITP, demam
reumatik, Rocky mountain spotted fever, reaksi alergi obat – obatan, nefropati IgA, artritis
reumatoid.(2,3,4,5)
VIII.PENGOBATAN
Tidak ada pengobatan definitif pada penderita HSP. Pengobatan adalah suportif dan
simtomatis, meliputi pemeliharaan hidrasi, nutrisi, keseimbangan elektrolit dan mengatasi
nyeri dengan analgesik.(1,2,5) Untuk keluhan artritis ringan dan demam dapat digunakan
OAINS seperti ibuprofen.(1,2,5) Dosis ibuprofen yang dapat diberikan adalah 10mg/kgBB/6
jam.(2) Edema dapat diatasi dengan elevasi tungkai. Selama ada keluhan muntah dan nyeri
perut, diet diberikan dalam bentuk makanan lunak. Penggunaan asam asetil salisilat harus
dihindarkan, karena dapat menyebabkan gangguan fungsi trombosit yaitu petekie dan
perdarahan saluran cerna. Bila ada gejala abdomen akut, dilakukan operasi. Bila terdapat
kelainan ginjal progresif dapat diberi kortikosteroid yang dikombinasi dengan
imunosupresan. Metilprednisolon IV dapat mencegah perburukan penyakit ginjal bila
diberikan secara dini.(1) Dosis yang dapat digunakan adalah metilprednisolon 250 – 750
mg/hr IV selama 3 – 7 hari dikombinasi dengan siklofosfamid 100 – 200 mg/hr untuk
fase akut HSP yang berat. Dilanjutkan dengan pemberian kortikosteroid (prednison 100 –
200 mg oral) selang sehari dan siklofosfamid 100 – 200 mg/hr selama 30 – 75 hari
sebelum akhirnya siklofosfamid dihentikan langsung dan tappering-off steroid hingga 6
bulan.(1,3)
Terapi prednison dapat diberikan dengan dosis 1 – 2 mg/kgBB/hr secara oral, terbagi
dalam 3 – 4 dosis selama 5 – 7 hari. Kortikosteroid diberikan dalam keadaan penyakit
dengan gejala sangat berat, artritis, manifestasi vaskulitis pada SSP, paru dan testis, nyeri
abdomen berat, perdarahan saluran cerna, edema dan sindrom nefrotik persisten.
Pemberian dini pada fase akut dapat mencegah perdarahan, obstruksi, intususepsi dan
perforasi saluran cerna.(1)

IX. PROGNOSIS
Pada umumnya prognosis adalah baik, dapat sembuh secara spontan dalam beberapa
hari atau minggu (biasanya dalam 4 minggu setelah onset). Rekurensi dapat terjadi pada
50% kasus. Pada beberapa kasus terjadi nefritis kronik, bahkan sampai menderita gagal
ginjal. Bila manifestasi awalnya berupa kelainan ginjal yang berat, maka perlu dilakukan
pemantauan fungsi ginjal setiap 6 bulan hingga 2 tahun pasca sakit.(1,2,3,5)
Penyulit yang dapat terjadi antara lain perdarahan saluran cerna, obstruksi,
intususepsi, perforasi, gagal ginjal akut dan gangguan neurologi. Penyulit pada saluran
cerna, ginjal dan neurologi pada fase akut dapat menimbulkan kematian, walaupun hal ini
jarang terjadi.(1)
Prognosis buruk ditandai dengan penyakit ginjal dalam 3 minggu setelah onset,
eksaserbasi yang dikaitkan dengan nefropati, penurunan aktivitas faktor XIII, hipertensi,
adanya gagal ginjal dan pada biopsi ginjal ditemukan badan kresens pada glomeruli,
infiltrasi makrofag dan penyakit tubulointerstisial.(1)

DAFTAR PUSTAKA
1. Yuly, A. Purpura Henoch-Schönlein. Dalam Cermin Dunia Kedokteran Edisi 194
Volume 139 Nomor 6. 2012. Available at http://www.kalbe.co.id diakses tanggal 19
Agustus 2013
2. Matondang CS, Roma J. Purpura Henoch-Schonlein. Dalam: Akip AAP, Munazir Z,
Kurniati N, penyunting. Buku Ajar Alergi-Imunologi Anak. Edisi ke-2. Jakarta: Ikatan
Dokter Anak Indonesia, 2007;373-7.
3. Bossart P. Henoch-Schönlein Purpura. eMedicine, 2005. Diakses dari
www.emdecine.com/emerg/topic845.htm Diakses tanggal 19 Agustus 2013.
4. Scheinfeld NS. Henoch-Schönlein Purpura. eMedicine, 2008. Diakses dari
www.emedicine.medscape.com/article/984105-overview Diakses tanggal 19 Agustus
2013
5. D’Alessandro DM. Is It Really Henoch-Schönlein Purpura. Pediatric Education, 2009.
Diakses dari http://www.pediatriceducation.org/2009/02/ Diakses tanggal 19 Agustus
2013
6. Kraft DM, McKee D, Scott C. Henoch-Schönlein Purpura: A Review. American Family
Physician, 1998. Diakses dari http://www.aafp.org/afp/980800ap/kraft.html Diakses
tanggal 19 Agustus 2013
Related Documents