Kardiológiai vizsgálatok Benke Anikó Gottsegen György Országos Kardiológiai Intézet 2018.03.19-20.

Welcome message from author
This document is posted to help you gain knowledge. Please leave a comment to let me know what you think about it! Share it to your friends and learn new things together.
Transcript

Kardiológiai vizsgálatok
Benke Anikó Gottsegen György Országos Kardiológiai Intézet
2018.03.19-20.

Kardiológiai vizsgálatok
• Fizikális vizsgálatok
• Elektorkardiográfia
• Labordiagnosztika
• Funkcionális vizsgálatok
• Gyógyszeres tesztek
• Képalkotók

Kardiológiai vizsgálatok
A szív elhelyezkedése

Kardiológiai vizsgálatok
Fizikális vizsgálat
• Megtekintés (inspectio)
• Tapintás (palpatio)
• Kopogtatás (percussio)
• Hallgatózás (auscultatio)
• Vitális paraméterek rögzítése (vérnyomás, pulzus, spO2,
testhőmérséklet, EKG)

Kardiológiai vizsgálatok
Fizikális vizsgálat II.
• A beteg aktuális panaszainak rögzítése
• Személyes és a családi anamnézis felvétele
• Az orvos megtekinti a beteg bőrét és a nyálkahártyákat (centrális-
perifériás cianózis, márványozottság), a nyak érképleteit, a végtagokat
(ödéma jelenléte, dobverőujjak)
• Megtapintja a bőrt ( meleg-száraz, hűvös-nyirkos) , a jugularis pulzust, a
carotis pulzust valamint a perifériás pulzusokat, a szívcsúcslökés helyét,
esetlegesen tapintható zörejeket.
• Kopogtatással megállapíthatja a szívtompulat méretét, hydrothorax,
ascites jelenlétét
• A hallgatózás szolgál a szívhangok illetve patológiás zörejek megítélésére

Kardiovaszkuláris betegséggel összefüggő leggyakoribb panaszok
• Mellkasi fájdalom
• Szívdobogásérzés
• Légszomj, orthopnoe ( a beteg nem tud vízszintesen feküdni, mert a légszomj
fokozódik)
• Éjszakai paroxyzmális dyspnoe ( a szívelégtelenség igen megbízható tünete
mely jellemzően éjszaka 1h és 2h között levegőéhség, fulladás érzés
formájában jelentkezik és 15 – 30 percig tart)
• Ödémák (kezdetben boka, lábszár ödéma majd a betegség súlyosbodásával
anasarca )

Mellkasi fájdalom (angina pectoris)
• Az angina pectoris típusosan a bal mellkasfélben, a szegycsont mögött jelentkezik. A fájdalom nyomó, szorító jellegű, mintha prés alatt lenne a mellkas. Az angina pectoris tüneteként a fájdalom kisugározhat a bal vállba, karba. A betegek sokszor a torkukban és az állkapcsukban is égő fájdalmat éreznek, és hátba kisugárzó fájdalom is felléphet.

Az angina típusos lokalizációja és kisugárzása

A szívelégtelenség legrégebben és legszélesebb körben használt stádiumbeosztása a New York Kardiológus Társaság
(New York Heart Association, rövidítve NYHA) javaslata alapján az alábbiak szerint történik:
• I. osztály(enyhe): A fizikai aktivitás nem korlátozott. A szokásos fizikai
terhelés nem okoz indokolatlan fáradtságot, nehézlégzést vagy anginás
fájdalmat.
• II. osztály(enyhe): A fizikai aktivitás enyhén korlátozott. A szokásos
fizikai tevékenység tüneteket vált ki.
• III. osztály(mérsékelt): A fizikai aktivitás jelentősen korlátozott.
Nyugalomban a beteg panaszmentes, de már a szokásosnál kevesebb mozgás
is tüneteket okoz.
• IV. osztály(súlyos): Mindennemű fizikai aktivitás rontja a beteg
közérzetét. A szívelégtelenség tünetei nyugalomban is fönnállnak.

A véna jugularis interna nyomás
• A volaemia megítélésében valamint az emelkedett töltőnyomás
diagnózisában (70%-os szenzitivitású és 79%-os specificitású) segít ez
az egyszerű ágy melletti vizsgálat.
• 30°-45°-ban megemelt felsőtesttel fekvő betegen lemérjük a Louis
féle szög és a jugularis pulzáció felső széle közti távolságot és
hozzáadunk 5cm-t.
• Normál értéke 3 – 4 cm azaz 3 - 4 H2Ocm
• Az ebből kalkulált CVP értéke 3/4 + 5 = 8 – 9-H2Ocm = 5 - 6
Hgmm (1 H2Ocm = 0,7 Hgmm)

Pulzuskvalitások 1. Frekvencia ( frequens vagy rarus) 2. Ritmusosság (reguláris vagy irreguláris) 3. Amplitudó, nagyság: magas vagy alacsony
hullámú ( altus vagy parvus) 4. Gyorsaság: gyorsan vagy lassan emelkedő
(celer vagy tardus) 5. Teltség, elnyomhatóság (durus vagy mollis) 6. Inequalis: különböző amplitúdójú pulzushullámok
(PF) 7. Alternans: szabályosan váltakozó ampl.
pulzushullám (BKF zavar) 8. Paradox: belégzésben gyengül (constrictiv
pericarditisben, tamponád) 9. Filifromis: parvus + frequens + mollis
(shockban) 10. Aortastenosisban a pulzus parvus et tardus.

Fonendoszkóp • Harang: alacsony frekvenciájú, mély
hangok, pl. S3, S4, mitrális sztenózis
• Membrán: magas frekvenciájú hangok, pl. S1, S2, aorta és mitrális regurgitáció, perikardiális dörzszörej

Hallgatózási pontok

Normál szívhangok
S1 – bicuspidalis és tricuspidalis billentyű záródása S2 – aorta és pulmonalis billentyű záródása

Zörejek jellemzése
• Szívciklusbeli időzítése: proto-, meso-, tele-, holosystolé, diastolé
• Alakja: crescendo, decrescendo, crescendo-decrescendo, egyenletes intenzítású
• Punctum maximuma – az a pont ahol a leghangosabban hallható
• Vezetődés iránya • Intenzitása: 1 – 6 • Magassága: magas vagy mély színezetű • Jellege: fúvó, kaparó

Zörejek osztályozása
• 1/6: alig sejthetően halk.
• 2/6: halk, de biztosan hallható.
• 3/6: jól hallható.
• 4/6: hangos.
• 5/6: harsogó.
• 6/6: bőrről elemelt fonendoszkóppal is hallható.

Bicuspidális (mitrál) stenosis
Mesodiastolés zörej, röviddel az S2 után kezdődik Reumás láz okozza mely ma már ritka megbetegedés

Mitrális regurgitáció (insufficientia)
Mély, egyenletes intenzitású holosystolés zörej Punctum maximum a szívcsúcsnál A bal hónaljárok felé vezetődik

S3-as hang ( kamrai-gallop, proto-diasztolés gallop)
• Terhességben és 40 év alatti fiataloknál lehet fiziológiás
• Mély, proto-diasztolés hang • Szívelégtelenségben, kamradilatatio,
csökkent szisztolés funkció, emelkedett töltő nyomás mellett jelentkezik
• A szívcsúcson, haranggal hallható a legjobban (BK-i gallop)

Low output tünetei
1. kimerültség, levertség
2. szomnolencia vagy zavartság
3. hypotermia
4. tachycardia
5. alacsony szisztolés vérnyomás és alacsony pulzustérfogat
6. filiformis pulzus
7. hűvös, márványozott perifériák.

EKG vizsgálat
Története:
• 1887-ben Waller először rögzítette a szív által létrehozott elektromos potenciált
• 1901 Einthoven feltalálja a húr galvanométert • 1910 –re a húr galvanométert bevezetik a klinikai
gyakorlatba

Az EKG jelentősége • Acut miokardiális ischaemia jelenléte és
súlyossága
• A tachyarrhythmiák kiindulási helyének és pályáinak lokalizálása
• A szívelégtelen beteg terápiás lehetőségeinek felmérése
• Malignus ritmuszavarokra hajlamosító genetikai betegségekben szenvedők azonosítása és követése

EKG vizsgálat
Az EKG egy sor, komplex fiziológiai és technológiai folyamat végterméke.
1. Depolarizáció során transzmembrán ion áramok haladnak végig a sejteken
2. Ezen ionáramok együttese a szívciklus során összerendeződve elektromos
teret hoz létre a szívben és a szív körül
3. Ez az elektromos tér közbeeső szöveteken ( vér, tüdő, vázizmok, subcutis)
áthaladva gyengül és torzul mígnem eléri a bőrt
4. A bőrfelszínt elérő áramokat a testfelszín meghatározott pontjain
elhelyezett és meghatározott elvezetéseket alkotó elektródák rögzítik

EKG Az elektromos potenciál terjedése
A transzmembrán áram a sejt belseje felé irányul a már aktivált zónában és kifelé a még nyugalmi zónában Az ionáramok az aktiválási zóna környékén a legintenzívebbek melynek szélessége általában <=1mm Két szomszédos, azonos nagyságú de ellentétes polaritású áramforrás dipole-t alkot Minden egyes szívizomrost aktivációja egy dipole-ként fogható föl mely a depolarizáció irányában halad, előtte pozitív mögötte negatív potenciált hozva létre

EKG
EINTHOVEN HÁROMSZÖG
TENGELYÁLLÁS

EKG elektródák felhelyezése

EKG

EKG

EKG Normál értékek
Hullám vagy Intervallum Tartam (msec) P hullám < 120 PR intervallum < 200 QRS tartam < 110 - 120 QT intervallum (korrigált) <= 440 - 450

Az EKG egyszerű értelmezése
1. Van-e elektromos aktivitás ? 2. Mekkora a kamrai (QRS) frekvencia ? 3. A QRS-ritmus reguláris vagy
irreguláris? 4. A QRS-komplexus szélessége normális
vagy kiszélesedett ? 5. Van-e pitvari aktivitás ? 6. Hogyan viszonyul a pitvari (P) aktivitás
a kamrai (QRS) aktivitáshoz ?

Ritmuszavarok felosztása
• Igerképzési zavarok: – Normotrop ingetképzés (sinus
eredetű) • Sinus bradycardia, sinus
tachycardia – Heterotrop ingetkézés
• Passzív (sinus csomó működésének hiánya): pótütés, pótritmus
• Aktív: extrasysolia, extraaritmia (pitvarfibrilláció, flattern, kamrai tachykardia, kamrafibrilláció)

Ritmuszavarok felosztása
• Ingerületvezetési zavarok: – Sinuatriális blokk
– Atrioventrikuláris blokk
– Intraventrikuláris blokk (szárblokk)

EKG Bal kamra hypertrophia

EKG Pulmonális embólia

EKG Bal Tawara szár block (BTSZB)

EKG Jobb Tawara szár block (JTSZB)

EKG evolúciója nem reperfundált infarktusban
Normál
Csúcsos T hullám - percek
ST – eleváció progressziója – percek, órák
R redukció, Q hullám megjelenése – órák, napok
T hullám inverzió - napok
T hullám normalizálódása, perszisztáló Q hullám – napok, hetek

Ischaemias EKG morfológia anatómiai alapja

Összetartozó EKG elvezetések
Elhelyezkedés ST Eleváció ST Depresszió
Anterior I, aVL, V1-6 III és aVF
Laterális I, aVL, V5-6 II, III, aVF
Inferior II, III, aVF I és aVL
Jobb Kamrai V1 és V4R III > II
I és aVL

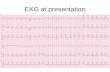
EKG

EKG

EKG

Labordiagnosztika Necroenzimek ( Instabil angina és NSTEMI
elkülönítése)

Labordiagnosztika Necroenzimek ( Instabil angina és NSTEMI
elkülönítése)
Marker Emelkedés kezdete (h)
Csúcs koncentráció (h)
Lecsengés (nap)
Troponin T 3-8 72-100 5-10
Troponin I 3-8 24- 48 3-5
CK-MB 3-8 10-24 2-3
AST (GOT) 6-12 24-48 4-6
LDH 8-12 72-144 8-14

Labordiagnosztika A szívelégtelenség markerei a natriuretikus
peptidek : BNP, NT-proBNP
• Kamraizomzat termeli térfogat vagy nyomás terhelés hatására
• Elősegítik a natriurézist, a diurézist, az értágulatot, a renin-
angiotensin-aldoszteron rendszert antagonizálják valamint
csökkentik szimpatikus tónust
• Szívelégtelenség valószínű:
1. BNP > 400 pg/ml
2. NT-proBNP > 1500 pg/ml

Labordiagnosztika A natriuretikus peptideket befolyásoló egyéb
tényezők
• Akut és krónikus veseelégtelenség
• Tüdőbetegségek: súlyos COPD, ARDS, Tüdőembólia, Tüdőgyulladás
• Idősebb kor
• Női nem
• Májcirrózis
• Szepszis
• Hypertonia

Labordiagnosztika Atherothrombosis/atherosclerosis
rizikóbecslése
• Instabil angina/NSTEMI/STEMI –ben 24h belül 30%-40%-
al csökken a szintjük, ezért a beteg érkezésekor szükséges
mérni:
1. Trigliceridek
2. Összes Koleszterin
3. HDL- koleszterin
4. LDL- koleszterin

Labordiagnosztika Thromboelastogram (TEG)
A coaguláció hatékonyságát teszteli : az alvadási folyamat gyorsaságát
a képződött alvadék stabilitását a trombocita funkciót vérzés és/vagy trombózis kockázatát a fibrinolysist D.I.C diagnosztizálásában segít

Labordiagnosztika
• Ioneltérések: hyponatreamia, hypo-, hyperkalaemia.
• Vesefunkció: CN, Kreatinin ( CN/Kreatinin - gyakran low
output jele) ( ACEI, NSAID, hypovolaemia)
• Májfunkció (GOT, GPT, LDH, INR, Albumin, PTT) – jobb
szívfél elégtelenségben nőnek
• Vérkép: gyakori az anaemia ( lehet hiányállapot vagy hígulás
következménye)

Funkcionális vizsgálatok
• Leggyakrabban a fizikai terhelést mint hétköznapi, fiziológiás
stresszt használjuk a cardio-vascularis rendszer állapotának
felmérésére
• Ezen belül is a terheléses elektrokardiográfia a legelterjedtebb
noninvasiv vizsgálati módszer, mellyel:
1. Becsülhető a betegség prognózisa illetve a beteg funkcionális
kapacitása
2. Megállapítható a coronaria betegség valószínűsége és
súlyossága
3. Ellenőrizhető a bevezetett terápia hatékonysága

Funkcionális vizsgálatok
• Fajtái:
• Terheléses EKG vizsgálat
1. Kerékpár ergometria (spiroergometria)
2. Járószönyeg ergometria (spiroergometria)
• 6 – perces járás teszt ( idősbeteg, claudicatio, szívelégtelenség,
mozgásszervi limitáció)
• Terheléses echokardiográfia
• Terheléses izotópvizsgálatok

Funkcionális vizsgálatok Terheléses EKG

Funkcionális vizsgálatok Spiroergometria

Paraméterek • SV (storke volume) : BK összehúzódása során kilökött vérmennyisség = 60-
100 ml
• CO (cardiac output) = Pulzus x SV (egy perc alatt kilökött vérmennyisség) =
4-8l/min
• VO2 – oxigén felhasználás; VCO2- termelt szén-dioxid
• VO2max (maximális oxigén felhasználás) = CO x maximális a-v oxigén
különbség
• Anaerob küszöb: az a pont ahol belép az anaerob anyagcsere (VO2max
40%-60%-nál )
• MET( metabolikus ekvivalencia) = nyugalmi oxigénfelvétel (1MET=3,5ml
O2/kg/min)

Intenzív fizikai megterhelés hatásai
• A paraszimpatikus tónus minimálisra csökken míg a szimpatikus aktivitás
maximális lesz munkaizomzat, agy és coronariák kivételével
vasoconstrictio jön létre.
• Megnő a noradrenalin felszabadulás és a plazma renin szint a
szisztolés-, a közép- és pulzusnyomás emelkedik ( a diasztolés nyomás
rendszerint nem változik).
• A harántcsíkolt izomzat vérkeringése fokozódik és az O2 extractioja 3x-ra
nő
• A CO a nyugalmi érték 4x- 6x-ra nő.
• A pulzusszám közeliti a maximális értékét ( HR=220-életkor években)

Ischaemiára utaló ST eltérés terhelés alatt
Három egymást követő ütésben 1- PQ jonctio: izoelektromos visszonyitási pont 2 – J pont: legalább 0.10mV (1 mm) depressziója visszanyitási ponthoz képest horizontális vagy lefele irányuló ST szakasz 3 – 80 vagy 60 ms-ra a J ponttól legalább 0.10mV(1mm) ST depresszió Nem lokalizálja az ischaemia helyét sem a culprit coronariát

A terhelés elvégzésének indikációi
• Az ISZB diagnózisának felállítása olyanoknál akiknél a betegség fennállásának valószínűsége közepes
• Vasospasticus (Prinzmetal) angina esetén
• Ismert coronaria betegek funkciónális kapacitásánal meghatározása
• Olyan ISZB esetén ahol állapotváltozás észlelhető
• Posztinfarktusos betegeknél (7. napon submaximális, 14-21.napon tünetlimitált)
• Miokardium ischaemia kimutatása revaszkularizáció elött
• Revaszkularizáció után az eredmény lemérésére (1-6 hónap) ill. a gondozás részeként. Revaszkularizáció után ismételt panaszok jelentkezése esetén.
• Funkcionális kapacitás meghatározása munkaképesség eldöntésekor ill. szívtranszplantáció előtt
• Rate reszponzív PM megfelelő beállítása
• Tereheléssel összefüggő ingerképzési zavarok vizsgálata

A terhelés ellenjavallatai
Abszolút : •AMI két napon belül. •ACS (ha gyógyszeres kezeléssel nem stabilizálható) •Tüneteket és/vagy hemodinamikai zavarokat okozó
ingerképzési, - vezetési zavar. •Tünetekkel és szignifikáns grádienssel járó aorta
stenosis. •Hemodinamikailag instabil szívelégtelenség. •Akut pulmonális embólia. •Miocarditis, akut pericarditis. •Aortadisszekció

A terhelés ellenjavallatai
Relatív: •Ismert főtörzs szűkület. •Közepesen súlyos billentyűbetegség. •Elektrolit eltérés. •Súlyos hipertónia( >200/110 Hgmm). •Tachyarrhythmia, bradyarrhythmia. •HOCM (jelentős gradienssel). •Magas fokú AV-blokk. •Akut lázas betegség. •Nem megfelelő kooperációs készség

A terhelés megszakításának indikációi
Abszolút: • A szisztolés RR csökkenése növekvő terhelés mellett
ha ischaemia is van. • Közepes vagy erősebb angina pectoris. • Központi idegrendszeri tünetek (ataxia, szédülés
fenyegető syncope). • Hipoperfúzió jelei. • Tartós kamrai tachycardia. • 1mm-nél nagyobb ST elevatio ott, ahol nincs
pathologiás. Q. • Folyamatos monitorozás feltételei megszűnnek. • A beteg kérése

A terhelés megszakításának indikációi
Relatív:
• A szisztolés RR csökkenés növekvő terhelés mellett
• Jelentős ST depresszió
• Kifáradás, fulladás
• Súlyos hipertónia
• BTSZB
• Fokozódó mellkasi panaszok

Nem diagnosztikus értékű ergometria után: - elégtelen terhelési szint - EKG értékelését akadályozó eltérés (BTSZB, WPW, PM-ritmus,
1mm-t meghaladó nyugalmi ST-depresszió) Fizikai terhelés kontraindikációja. „Silent ischaemiára” utaló EKG eltérés. Koronáriabetegség funkcionális szignifikanciájának meghatározása. Revaszkularizációs beavatkozások eredményének felmérése. Perioperatív rizikó felmérése. A miokardium életképességének megítélése. A vizsgálat dipyridamol vagy dobutamin terheléssel történik és a
falmozgászavar megszünését értékeljük.
Stressz echokardiográfia indikációja

Röntgen vizsgálat A röntgen sugár
Röntgencső (dióda)– vákuumburkolatban elhelyezett izzókatód, valamint vele szemben elhelyezett anód (anyaga vörösréz a katód felőli felületen wolframmal) Nagy feszültségű áram hatására a katódból elektronok csapodnak a wolfram lapkába elektromágneses kisugárzásra késztetve azt. A keletkezet röntgensugárzás a tér minden irányába kilép, mely káros a környezetre ezért a röntgencső le van árnyékolva így a sugár csak a vizsgálati irányba terjedhet akadálytalanul

Röntgen vizsgálat A röntgen sugár
A röntgensugarak egy divergáló kúp alakú sugárnyaláb formájában terjednek Geometriai torzítás jön létre mely függ a beteg és a képalkotó közeg közötti távolságtól valamint a mellkas szélességétől. Minél távolabb van a vizsgált személy a sugárforrástól annál kisebb a torzítás ugyanakkor annál nagyobb energia és ezáltal röntgensugár terhelés is szükséges. Ezekből adódik( a beteg és sugárforrás távolság kicsi, a szív és képalkotó közeg távolság nagyobb, a mobil rtg. készülék generátorra gyengébb) , hogy az AP felvétel csak durva eltérések diagnosztizálására alkalmas

A röntgen gép
• A hagyományos mellkas röntgen felvétel frontális és laterális nézetből készül
- Frontális nézet: postero-anterior (PA) irányú , a beteg háta a sugárforrás felé néz
- Laterális nézet: a beteg jobb oldala a sugárforrás felé néz
• Mindkét esetben a röntgencső 1,83m
távolságra van a filmtől – elfogadható kompromisszum a képélesség és a beteget érő sugárterhelés között.
• Súlyos állapotú, fekvő betegeknél alkalmazott az antero-posterior (AP) felvétel ahol a képalkotó közeg a beteg háta alá kerül

A röntgen felvétel • röntgen felvétel egy szürkeárnyalatos kép melyen a fehér és fekete közötti
átmenet a különböző szövetek által elnyelt sugarak mennyiségétől függ.
• A sugárelnyelő képesség csökkenő sorrendjében: csontok – tömör szervek –
vér – zsírszövet – tüdő - üreges szervek
• Szórás a sugár nem elnyelődik hanem energiájának egy részét leadva irányt
változtat és továbbhalad. –ez a jelenség felelős a pácienst és közvetve a
környezetett ért sugárterhelésért illetve a röntgen kép felbontását is
csökkenti
• Egy PA és laterális felvételhez szükséges sugárterhelés minimális < 1mSv
(Magyarországon a háttérsugárzás ~ 2,4mSv/év)

A normál mellkas röntgen
• A szív átmérője kevesebb mint fele a mellkas teljes átmérőjének
• A thoracalis gerinc előtt foglal helyett, 75%-a attól balra míg 25%-a attól jobbra
• A mediastinum felső része keskeny, benne elkülönül az aortaív valamint a leszálló aorta, mely végig követhető a rekeszkupolákig
• Az aortaív síkja alatt, a mediastinum két oldalán láthatók a tüdő hílusok. A bal oldali kicsit feljebb mint a jobb oldali
• Az aorta gyököt illetve a felszálló aortát a két pitvar és a tüdőartéria fedi.

A mellkas röntgen értékelése
Standard, szisztematikus megközelítést igényel:
– Lágy részek ( bőr, bőr alatti kötőszövet, zsírszövet)
– Csontok és ízületek
– Pleura, tüdők és nagy légutak
– Tüdő erezettsége
– Mediastinum
– Szív és a szívüregek
– A felvételen ábrázolódó extrathoracalis képletek

Normál mellkas röntgen

Normál mellkas röntgen

Pulmonális vénás hipertónia
A csúcsi régió tüdővénái kifejezettebb tágulatot mutatnak mint a bázis közeli tüdővénák Kerley B vonalak: rövid, vékony a pleurális felszínig húzódó horizontális vonalak a bázisok szintjén melyeket az interszticiális ödéma okoz

Jobb kamra megnagyobbodás
Izolált JK megnagyobbodás: Fallot –tetralógiában Secunder JK megnagyobbodás: mitrális billentyű betegség, krónikus pulmonális embolisatio, primer vagy secunder pulmonális hypertoniában A jobb kamra laterális, posterior és superior irányba nagyobbodik meg ezáltal :
PA felvételen csizma alakú szívárnyék Laterális felvételen retrosternális tér kitöltött lesz

Bal pitvar megnagyobbodás
Izoláltan mitrális sztenózisban jelenik meg A bal fülcse kitágul, konvex kontúr jelenik meg a pulmonális törzs és a bal kamra között A bal főhörgőt felfelé tolja A thoracalis aorta szakaszt bal felé tolja Laterális felvételen fokális hátra nyúló kidudorodást képez Krónikus mitrális sztenózisban pulmonális vaszkuláris redisztribució is megjelenik (Kerley B vonalak)

Pericardium
Általában nem különíthető el a röntgen felvételen
két esetet kivéve:
1. Jelentős pericardialis folyadék gyülem ( a szívárnyék
megnagyobbodott, ennek aetiológiáját mindig tisztázni kell)
2. Pericardilais calcificatio – gyakran csak laterális nézetből
látható, az anamnézisben pedig pericarditis szerepel

Szívsebészeti műtét utáni állapotok. Beültethető eszközök. Invazív
eszközök.
Műbillentyűk, post-sternotomias hegek, varratsorok, CABG utáni clip-ek Pace-maker illetve ICD elektródák helyzete Centrális canülök, intra-aortikus ballon pumpa, műszív katéterek helyzete Szövődmények (pneumothorax, haemothorax, malpozoció) kizárása

Szívsebészeti műtét utáni állapotok. Beültethető eszközök. Invazív
eszközök.

Echokardiográfia Olyan képalkotó eljárás melynek során mozgóképet nyerünk a szívről
• 20 000 Hz-nél magasabb frekvenciájú hangokat nevezzük UH-nak –
kisebb frekvenciájú UH mélyebbre hatol de a kapott kép
felbontása kisebb
• Piezoelektromosságot felhasználva állítjuk elő ( kvarc kristályon
elektromos feszültség hatására alakváltozás jön létre míg
összenyomás hatására elektromos feszültség)
• Doppler-hatás : a hullámhosszban és frekvenciában megjelenő
változás amely abból adódik, hogy a hullámforrás és a megfigyelő
egymáshoz képest mozog.

Echokardiográfia
• A diagnosztikus UH frekvenciája 2-50 MHz tartományba esik
• A diagnosztikában használatos UH fejek kettős, ún. adó-vevő üzemmódban dolgoznak, egyik pillanatban kibocsátják az UH-t, majd ezt követően visszavárják a visszaverődő jelet

A leggyakoribb transzducer-frekvenciák • Felnőtt beteg: 2-5 MHz
• Gyermek: 4-8 MHz
• Transoesophagealis: 3,75-7,5 MHz
• Intraoperatív: 5-10 MHz
• Intravaszkuláris: 9-30 MHz

A szívultrahang célja
• Infarktus utáni falmozgászavar, hegesedés, elvékonyodás
megállapítása
• Billentyűbetegségek diagnózisa, követése, a lehetséges
kezelések mérlegelése
• Endocarditis diagnosztizálása
• A szív üregek közti kóros irányú véráramlás diagnosztizálása
• A szív üregeiben kialakult vérrögök kimutatása
• A szívburokban meggyűlő folyadék kimutatása, szükség
esetén célzott punctioja

Vizsgálati síkok
• Parasternalis hossztengelyi sík
• Parasternalis rövidtengelyi sík
• Csúcsi négyüregi sík • Csúcsi hossztengelyi sík • Csúcsi kétüregi sík • Subcostalis rövidtengelyi
sík • Subcostalis négyüregi sík

Echokardiográfiás módszerek
• Kétdimenziós ECHO – A szív anatómiájáról ad részletes
felvilágosítást – Alkalmas a bal kamra-funkció
megítélésére (ejekciós frakció) – Perikardiális folyadék, szívben lévő
tumorok, trombusok vagy egyéb terimék kimutatása

Kétdimenziós echokardiográfia

Echokardiográfiás módszerek
• M-mód echokardiográfia – Egyetlen sugárnyaláb mentén detektált
UH-képleteket időben mozgatva jeleníti meg
– Az aortagyök az aortabillentyűvel, a bal pitvar, a mitrális billentyű vitorlái, a bal kamra ürege figyelhető meg

M-mód echokardiográfia

M-mód echokardiográfiával meghatározott paraméterek
• Mért paraméterek normál érték(mm) • Aortagyők átmérője (diasztoléban) 20-37 • Bal pitvari átmérő (szisztoléban) 19-40 • Balkamra-átmérő (diasztoléban) 40-55 • Interventricularis septum vastagság
(diasztoléban) 6-11 • Bal kamra hátsó fala (diasztoléban) 6-11 • Jobb kamra átmérő (diasztoléban) <30

Echokardiográfiás módszerek
• Doppler echokardiográfia – Pulzatilis Doppler
– Folyamatos hullámú Doppler
– Színkódolt Doppler

Pulzatilis Doppler-módszer
• A bal kamra diasztolés funkciójának vizsgálatára használható
• Meghatározható vele a perctérfogat

Folyamatos hullámú Doppler-módszer
• Csúcs és átlaggrádiens meghatározása
• Billentyűszájadék nagysága
• Pulmonalis nyomás meghatározása
• Mitralis insufficientia áramlási spektruma alapján a bal kamra kontraktilitására is lehet következtetni

Színkódolt Doppler-módszer
• Normális és kóros áramlások pozíciója és lokalizációja

Színkódolt Doppler-módszer előnyös tulajdonságai
• Normális és kóros áramlások azonnali diffenciálása
• Stenozisok áramlásának vizuális megjelenítése
• Optimalis szögkorrekció alkalmazása • Regurgitaciós jet-ek azonnali detektálása • Regurgitációk súlysossági fokának
szemikvantitatív becslése

Színkódolt Doppler-módszer előnyös tulajdonságai II.
• Összetett áramlási rendellenességek gyors szétválasztása
• Nem várt, rendellenes áramlások pontos felderítése
• Többszörös shunt-áramlások egzakt detektálása • Septumdefektusok esetén az effektív áramlási
keresztmetszet mérése • Intrakardiális áramlások időbeli lefutásának
elemzése (színes M-móddal)

Doppler hemodinamika
• Billentyűszűkűletek felett mért grádiensek meghatározása
• A mitralis és aortabillentyű felszínének kiszámítása
• Insufitientiák, regurgitaciós volumen, ennek aránya a perctérfogathoz
• Regurgitációs frakció meghatározása • Artéria pulmonalis szisztolés nyomásának
kiszámítása • Bal kamra végdiasztolés nyomása és kontaktilitása

Transoesophagealis echokardiográfia
• Forgatható fejjel rendelkező transzducer – bármilyen síkot előállíthatunk vele (multiplan vagy omniplan transzducer)
• A transzducer vége mozgatható • Kétféle méretben van:
– Felnőtt 12-14 mm (40 kg felett) – Gyerek 4-7 mm
• Szemi-invazív vizsgálat • Fektetés: bal oldalfekvés

Transoesophagealis echokardiográfia II.
• Szövődmények: – Oesophagus perforáció
– Laryngospasmus
– Eszköz levezetése sikertelen

Transoesophagealis echokardiográfia III.
• Kontraindikációk: – Kardiológiai jellegű nincs
– Az eszköz levezetésével kapcsolatos: • Oesophagus strictura
• Diverticulum
• Tumor

Transoesophagealis echokardiográfia IV.
• Egy komplett vizsgálatnak tartalmaznia kell: – Az oesophagusból végzett vizsgálatot
(felső oesophagus: billenytűk, pitvarok, pitvari fülcse, nagyerek, alsó oesophagus: kamrák, billentyűk)
– Transgastricus vizsgálatot – Az aorta vizsgálatát

Terheléses echokardiográfia
• Indikációi: – Nem diagnosztikus értékű terheléses EKG után – „Silent ischaemia” esetén – Határérték koronáriabetegség funkcionális
jelentőségének meghatározására – Terápiás beavatkozások (CABG, PTCA)
eredményességének megítélésére – A késői prognózis megítélésére (postmyocardialis
infarctus) – Perioperatív rizikó felmérésére (nem szívműtétre kerülő
betegeken) – A miokardium életképességének megítélésére

Terheléses echokardiográfia II.
• Fajtái: – Fizikai megterhelés
– Gyógyszeres terhelés • Dipyridamol
• Dobutamin
• Legnagyobb probléma: – Szubjektív (a falmozgászavar megítélése nagy
gyakorlatot igényel)

Intraoperatív echokardiográfia
• Fajtái: – Preoperatív
• Előzetes diagnózis megerősítése
• Fel nem ismert elváltozások detektálása
• Látott malformatio műtét előtti súlyosságának felmérése

Intraoperatív echokardiográfia II.
• Fajtái: – Intraoperatív
• Műtét közbeni állapot monitorozása
• Miokardium-fukció kontrollálása
• Műtét közbeni ischaemia megítélése

Intraoperatív echokardiográfia III.
• Fajtái: – Posztopertív
• Mitralis plastica eredményének az ellenőrzése
• A műtét eredményének azonnali felmérése • Nem kielégítő eredmény esetén a műtét
azonnal folytatható még a perfúzió befejezése és a mellkasfal zárása előtt

Szünet

Invazív kardiológiai vizsgálatok
Definíció: Invazívnak nevezzük azokat a
beavatkozásokat, amelyek a bőrfelület megsértésével járnak (függetlenül attól, hogy diagnosztikus vagy terápiás beavatkozásról van-e szó).

Invazív kardiológiai vizsgálatok
• Felosztása I.: – Haemodinamika
• Jobbszívfél katéterezés – Perifériás véna percután punkciója után Seldinger
technikával eljutnak a jobb szívfélbe, majd a pulmonalis artériákba
• Balszívfél katéterezés – Perifériás artária punkciója után Seldinger technikával
bevezetett katéterrel retrográd jutunk el az aortába, majd a bal kamrába
» Non coronaria interventio » Coronaria interventio

Invazív kardiológiai vizsgálatok
• Felosztása II.: – Elektrofiziológia
• Elektrofiziológiai vizsgálat • PM, ICD beültetés • Ablatio
– Egyéb • IABP • ECMO

Invazív haemodinamika
• Történeti áttekintés: – 1929 – Werner Forssmann – önkisérlet – ureter
katéter bal cubitalis vénán keresztül a jobb szívfélbe, majd továbbtolta egy pulmonalis artériába
– 1940-es évek vége Harken és Bailey – szíven belüli zárt műtétek
– 1953 első nyitott szívműtét (J. H. Gibbon) – 1956 Cournard és Ricards szívkatéterezés
alapjai miatt Nobel díj, Forssmann-nal közösen

A szívkatéterezés technikája
• Behatolási kapu: – Artéria femoralis – Artéria radialis – Artéria brachialis
• Technika: – Seldinger
• Üreges szúrótűn keresztül vezetődrótot jutattunk az érbe • A tű kihúzása után szelepes hüvelyt (introducer, sheth)
helyezünk az érbe • Ezen keresztül vezetjük fel a katétert az aortán át a
koszorúerek szájadékába vagy aortabillentyűn túl a bal kamrába

Seldinger technika

Invazív kardiológiai vizsgálatok
Koszorúserek

A katéter útja • Normális katéter út:
– Véna cava inferior – jobb pitvar – jobb kamra – artéria pulmonalis
• Kóros katéter út: – Véna cava inferior – jobb pitvar – bal
pitvar (ASD vagy nyitott foramen ovale)

A szívciklus
során lejátszódó változások

Intracavitális nyomásmérés
• Normál értékek (Hgmm): – VC: középnyomás: 2 – 8 – JP: „a” hullám: 3 – 6, „v” hullám: 1 – 4,
közép: 1 – 5 – JK: szisztolés: 20 – 30, végdiasztolés:
2 – 7, – AP: szisztolés: 15 – 30, diasztolés:
4 – 13, közép: 9 – 18,

Intracavitális nyomásmérés II.
• Normál értékek (Hgmm): – PCW (pulmonalis capillaris éknyomás): lásd mint
BP
– BP: „a” hullám: 4 -14, „v” hullám: 6 – 16, közép: 6 – 12,
– BK: szisztolés: 90 – 140, végdiasztolés: 6 – 12,
– AO: szisztolés: 90 – 140, diasztolés: 70 – 90, közép: 70 – 110.

Intracavitális nyomásmérés III.
• Pitvari görbe: „a” hullám = pitvari szisztolé
„c” hullám = kamrai kontrakció eleje, a billentyű csukódik
„x” lejtő = pitvari relaxáció
„v” hullám = kamraszisztolé, közben telődik a pitvar
„y” lejtő = az A –V billentyű kinyílása

Intracavitális nyomásmérés IV.
• Kamrai görbe:
Szisztolé:
I. fázis: izovolumetriás kontrakció
II. fázis: billentyű nyit, gyors ejekció
III. fázis: lassult ejekció
IV. fázis: billentyű zár, izovolumetriás relaxáció
Diasztolé:
I. fázis: gyors telődés
II. fázis: lassú telődés
III. fázis: végdiasztolé

Intracavitális nyomásmérés V.
• Nagyér görbe: Anakrot fázis = gyors ejekció
Katakrot fázis = lassult ejekció
Incizura = billentyűzárás

Oxymetria
• Valamennyi elérhető szívüregből, nagy és kis érből vérmintát vehetünk oxigén-szaturáció meghatározásra
• Ebből megfelelő képlet alkalmazásával kiszámíthatjuk a shunt-keringés mértékét

Oxymetria II.
• Qp (pulmonalis áramlás) /Qs (szisztémás áramlás) = Szisztémás artériás oxigén szaturáció – kevert vénás oxigén szaturáció
Pulmonalis vénás oxigén szaturáció – pulmonalis artériás oxigén szaturáció
Normálisan a Qp/Qs = 1
Qp/Qs < 1, 5 = enyhe bal - jobb shunt
Qp/Qs = 1,5 – 2,0 = közepes bal – jobb shunt
Qp/Qs > 2,0 = súlyos bal - jobb shunt

Perctérfogat mérés
• Fajtái: – Fick módszer
• Oxigénfogyasztást, vénás és artériás oxigén szaturációkat mérünk – képlet alapján számoljuk a perctérfogatot
– Indikátor – diluciós módszer
• Vitális festék vagy bizonyos hőmérsékletű folyadék vagy izotóp beadása után higulást regisztrálunk és ebből számolunk cardiac output-ot

További mérési lehetőségek
• Vaszkuláris rezisztencia mérés
• Billentyű-area számítás

Szelektív koronarográfia
• Megmutatja a koszorúér - artériák lumenébe boltosuló plakkok kiterjedését és a véráramlást korlátozó átmérőcsökkenést
• Első koronarográfia: 1958 F. Mason Sones Clevelandben

Koronarográfia
• Indikációi: – Angina pectoris
– Terheléses vizsgálatnál mutatott magas kockázat
– Szívmegállást túlélő betegek
– Malignus ritmuszavarok

Koronarográfia II.
• Ellenjavalat:
– Beteg nem egyezik bele a revascularizációba
– Dokumentált kontrasztanyag allergia
• Relatív ellenjavalat:
– Veseelégtelenség
– Súlyos keringési elégtelenség
– Véralvadási zavarok
– Lázas állapot
– Súlyos anaemia

Koronarográfia III.
• A katéter helyzetét rtg átvilágítás alatt követik
• Leggyakrabban 5 – 7 French átmérőjű katétert használnak
• A szűkületek mértékét vizuálisan vagy kvantitatív angiográfiás szoftverrel számolják ki

Koronarográfia IV.
• Szignifikáns szűkület: – Az ép koronária átmérőjéhez képest
50 %-nál nagyobb mértékű szűkület
• IVUS: – Intravasculáris ultrahang – az érfalban
játszódó folyamatokat mutatja meg

Koronarográfia V.
• Intrakoronáriás nyomásmérés jelentősége: – Adenosinnal kiváltott maximális
vasodilatáció alatt a szükület előtti és utáni nyomás aránya - 0,7 FFR (frakctinal
flow reserve) érték alatti szükületek okoznak jelentős miokardiális ischaemiát

Koronarográfia VI.
• A bal és jobb koszorúér egyedi fejlettsége alapján megkülönböztetünk jobb – és bal domináns illetve kiegyenlített típusú koszorúér keringést

Koronarográfia VII.
• A három fő koronáriaágat , a jobb koszorúeret (RCA: right coronary artery), a bal elülső leszálló ágat (LAD), és a körebfutó ágat (LCX: left circumflex artery) egyaránt proximális, mediális és disztális szegmentumokra osztjuk és oldal és végágaikat is azonosítva 16 fő szegmentumot különböztetünk meg.


PCI Percutaneous transluminal coronary angioplasty

A szív elektrofiziológiai vizsgálata
• A ritmuszavarok diagnosztikája évtizedeken át kizárólag 12 elvezetéses EKG segítségével történt
• A 60-as években a szívkatéterezéssel együtt fejlesztették ki az intrakardiális elektrogrammokat
• Programozott stimuláció kidolgozása 1972-ben

EFV (elektrofiziológiai vizsgálat) • Kezdetben csak diagnosztikai
beavatkozás volt – Ritmuszavarért felelős aritmogén szövet jelenlétének
kimutatása, a ritmuszavar kiválthatóságának és kiolthatóságának, hemodinamikai következményeinek vizsgálata, gyógyszeres és elektromos beavatkozások hatásának megítélése
• Transzkaktéteres abláció megjelenése – terápiás beavatkozás

EFV (elektrofiziológiai vizsgálat) • Az elektródakatétereket vénás vagy
artériás úton, Seldinger technikával juttatják a megfelelő szívüregbe
• Az elektródakatérek általában nem lumenesek
• Az adott vizsgálat során alkalmazott elektródakatéterek számát, típusát és szíven belüli pozicionálását a ritmuszavar határozza meg

Katéterek a szívben

EFV (elektrofiziológiai vizsgálat) • Az endokardiumról unipolaris és bipoláris
elektrogramok vezethetők el.
– Unipoláris elvezetés: • Elektródkatéter egy pólusa és két
testfelszíni elvezetésből létrehozott centrál terminál közötti regisztrálás
– Bipoláris elvezetés: • Két (ugyanazon a katéteren lévő
szomszédos) intrakardiális elektródról regisztrálnak

EFV (elektrofiziológiai vizsgálat) • Endokardiális elektrogramok a szív
bármely üregéből elevezethetők
• Diagnosztikai jelentőségénél fogva kiemeleten fontos a His-köteg elektrogram regisztrálása

• His – köteg elektrogram részei: – A hullám:
• Pitvari elektrogram
– H hullám: • His-potenciál
– V hullám: • Kamrai elektrogram
EFV (elektrofiziológiai vizsgálat)

EFV (elektrofiziológiai vizsgálat) • His – köteg EKG értékelése:
– P – A idő: • a testfelszíni EKG P – hullámának kezdetétől
a His köteg A – hullámának első gyors komponenséig
• Jelzi a jobb pitvari depolarizáció időtartamát a szinusz csomótól az AV – csomóig
• Normál értéke: 25 – 60 msc

EFV (elektrofiziológiai vizsgálat) • His – köteg EKG értékelése I.:
– A - H idő: • Az A – hullám első gyors kilengésétől a His –
potenciáls kezdetéig
• Normál értéke: 50 – 120 msc
– H – V idő: • A His – potenciál kezdetétől a legkoraibb
kamrai depolarizációt jelző hullám kezdetéig
• Normál értéke: 35 – 45 msc

EFV (elektrofiziológiai vizsgálat) • A His EKG elemzése II.:
– Pitvar – kamrai átvezetési zavarok
– Blokk helyének meghatározása
– Supraventricularis tachycardiák mechanizmusának tisztázása
– Tawara – szár re-entry mechanizmusának diagnózisa

EFV (elektrofiziológiai vizsgálat) • Tachycardia alatt a különböző
szívterületekről elvezetett elektrogramok lehetővé teszik az aktivációs sorrend, a legkorábbi depolarizáció helyének meghatározását – ritmuszavar kiindulási pontja

EFV (elektrofiziológiai vizsgálat) • Az intracardiális ingerlés céljai I.:
– Dokumentált klinikai ritmuszavarok beindítása, reprodukálása
– Klinikai ritmuszavarok kiolthatóságának vizsgálata ingerlési technikákkal
– Az AV – csomó és/vagy járulékos köteg anterográd és retrográd vezetési sajátoságainak vizsgáalat

EFV (elektrofiziológiai vizsgálat) • Az intracardiális ingerlés céljai II.:
– Refrakter periódus meghatározása a szív különböző üregeiben
– Speciális ingerlési technikák komplex ritmuszavarok mechanizmusának meghatározásához, főleg transzkatéteres abláció előtt

EFV (elektrofiziológiai vizsgálat)
• A szív intracardiális ingerlését végezhetjük:
– Jobb fülcse
– Jobb kamra csúcsa
– Jobb kamra kifolyó traktus
– Sinus coronarius
– Bal pitvar
– Bal kamra – kamrai tachycardia, kamrafibrilláció veszély!

EFV (elektrofiziológiai vizsgálat) • Ingerlési technikák I.:
– Folyamatos stimulálás • Tachycardia miatt végzett vizsgálat alatt a
tachycardiával azonos frekvenciával folyamatosan ingereljük a szívet
– Inkrementális ingerlés • Meghatározza az anterográd pitvar – kamrai
átvezetés 1:1 ciklushosszát
• Beindíthatóak a re-entry mechanizmuson alapuló aritmiák

EFV (elektrofiziológiai vizsgálat) • Ingerlési technikák II.:
– Extrastimulus text • Meghatározható vele egy adott szívterület
effektív refrakter periódusa (ERP)
• Alkalmas re-entry tachycardiák reprodukálására
• Kiváltható vele triggerelt aktivitáson alapuló tachycardia

EFV (elektrofiziológiai vizsgálat) • A tachycardiák megszűntethetőségének vizsgálata
különösen olyan betegekben fontos, akiknél antitachycardiális eszköz (ICD) implantációja jön szóba
• A tachycardia terminációhoz elegendő lehet egyetlen, kritikus kapcsolási idejű extrastimulus, máskor a tachycardia frekvenciáját meghaladó (overdrive) folyamatos ingerlésre lehet szükség
• A folyamatos ingerlés lehet állandó (burst) vagy emelkedő (ramp) ferkvenciáju

EFV (elektrofiziológiai vizsgálat) • Indikációk I.:
– Bradyaritmia I. • Panaszos beteg, szinuszcsomó – betegség
gyanúja esetén, ha a panasz és a bradyaritmia között ok – okozati kapcsolat nem bizonyított
• Panaszt okozó, dokumentált szinuszcsomó - betegség esetén, a pitvar – kamrai átvezetés vizsgálatára, az optimális PM kiválasztásához

EFV (elektrofiziológiai vizsgálat) • Indikációk II.:
– Bradyaritmia II. • Panaszos betegen, ha a panaszok hátterében
His – Purkinja – blokk feltételezhető, de nem bizonyított
• Krónikus intraventrikuláris vezetési zavarhoz társuló panaszok esetén, amelynek oka nem tisztázott

EFV (elektrofiziológiai vizsgálat) • Indikációk III.:
– Tisztázatlan etiológiájú megszédüléssel, eszméletvesztéssel járó rosszullétek esetén
• Organikus szívbetegséghez társuló eszméletvesztés, aminek okát az elvégzett neurológiai és kardiológiai vizsgálatok nem tisztázták
• Olyan eszméletvesztés, amit palpitáció előzött meg
• Ismétlődő syncope organikus szívbetegség nélkül, aminek okát neurológiai és kardiológiai vizsgálatok nem tisztázták és a billenő asztal teszt is negatív volt

EFV (elektrofiziológiai vizsgálat)
• Indikációk IV.: – Tisztázatlan eredetű palpitációk esetén
• Panaszt okozó palpitáció, ami sporadikus jelentkezése és viszonylag rövid tartama miatt nem sikerült EKG-n dokumentálni, de hátterében ritmuszavar feltételezhető

EFV (elektrofiziológiai vizsgálat) • Indikációk V.:
– Keskeny QRS – komplexus tachycardia • Tervezett radiofrekvenciás abláció előtt
• Gyakori, panaszt okozó, gyógyszer – refrakter tachycardia, amelynek a pontos mechanizmusára, kiindulási helyére, elektrofiziológiai tulajdonságaira vonatkozó információ szükséges a legmefelelőbb terápia (gyógyszer, abláció, PM, műtét) megválasztásához

Kesekeny QRS tachycardia

EFV (elektrofiziológiai vizsgálat) • Indikációk VI.:
– Széles QRS – komplexus tachycardia
• Olyan széles QRS – komplexus tachycardia, amelynek pontos mechnaizmusa a rendelkezésre álló EKG – felvételek alapján nem határozható meg és a pontos diagnózisnak terápiás konzekvenciája van az adott betegen
• Tartós kamrai tachycardia Sotalol kezelés esetén a gyógyszerhatás megítélésére
• Tartós monomorf kamrai tachycardia tervezett radiofrekvenciás ablációja előtt

Széles QRS tachycardia

EFV (elektrofiziológiai vizsgálat) • Indikációk VII.:
– WPW – szindróma
• Tervezett járulékos köteg abláció előtt
• Kamrai pre – excitációhoz társuló tisztázatlan eredetű syncope vagy abortált szívhalál
• Panaszmentes beteg EKG – ján kamrai pre – excitációval, aki olyan magas rizikójú foglalkozást vagy sportot kíván folytatni, ami miatt a járulékos köteg elektrofiziológiai tulajdonságainak, veszélyes aritmia kiválthatóságának megítélése feltétlenül szükséges

WPW (Wolf – Parkinson – White)
szindróma

EFV (elektrofiziológiai vizsgálat) • Indikációk VIII.:
– Kamrai extrasistole, nem tartós kamrai tachycardia
• Nem tartós kamrai tachycardia organikus szívbetegen, megromlott balkamrafunckióval, korábban lezajlott myocardium infarctus után
• Panaszt okozó gyógyszeres terápiára rezisztens monomorf kamrai extrasistolek vagy nem tartós kamrai tachycardiák esetén etrvezett radiofrekvenciás abláció esetén

Kamrai ES

EFV (elektrofiziológiai vizsgálat) • Indikációk IX.:
– Abortált szívhalál • Minden olyan szívhalált követően, ami nem
Q – hullám infarctus akut szakaszához társult
• Acut myocardialis infarctus akut szakaszát követő 48 órán túli szívhalál, ami nem aktív myocardium ischaemiához társult.

Köszönöm megtisztelő figyelmüket!
Related Documents