1 INTRODUCERE Importan ț a ș i noutatea temei: ”Reabilitarea respiratorie a pacienț ilor cu BPOC” Sănătatea plămânului a fost neglijată mult timp de agenda publică, în prezent, Bronhopneumopatia Obstructiv ă Cronică (BPOC) fiind afecț iunea care afect ează aproximativ 10% din populaţia de peste 40 ani ș i care reprezint ă o cauz ă majoră de mortalitate ș i morbiditate pe glob. Potrivit Organizaţiei Mondiale a Sănătăţii (OMS), BPOC constituie a patra cauză de mortalitate la nivel mondial şi se preconizează că în anul 2020 va ocupa locul al treilea ca incidenţă, după bolile coronariene şi cele cerebrovasculare. Bolile de plămâni nu fac discrimare de vârstă, sex sau zonă geografi că, BPOC-ul, cancerul bronhopulmonar ș i pneumonia fiind principalele cauze respiratorii de deces în Europa de vest, centrală ș i de est. Dintre acestea, BPOC-ul ș i astmul bron ș ic cauzează mai mult de patru milioane de decese în fiecare an, cu toate că majoritatea bolilor pulmonare pot fi prevenite, în România fiind în prezent aproximativ un milion de persoane care suferă de BPOC. Din aceste motive, Forumul Internaț ional al Societăț ilor Respiratorii a desemnat anul 2010 ca fiind ”Anul Plamânului”, în semn de recunoaș tere a faptului că sute de milioane de oameni din întreaga lume suferă în fiecare an de boli respiratorii cronice c are pot fi tratate ș i prevenite ș i a recomandat ca fiind vital să se modifice modul în care oamenii se gândesc la plămânii lor ș i la creș terea importanț ei sănătaț ii plămânilor lor. Pentru a răspunde întrebărilor medicilor, autorităț ilor de sănătate publică ș i ale populaț iei în general a fost creat ghidul Ini ț iativa Globală privind Bolile Pulmonare Obstructive Cronice (GOLD) ș i s-au îmbun ăt ăț it eforturile globale de preven ț ie ș i management ale bolii. Aceast ă strategie preg ăteș te, propune diseminarea ș i adoptarea permanentă a rapoartelor ș tiin ț ifice ș i încurajeaz ă cercetarea în acest domeniu. BPCO-ul este o afecţiune inflamatorie a întregului plămân, caracterizată printr-o pierdere accelerată a funcţiei pulmonare, care restrânge independenţa pacienţilor şi îi împiedică să ducă o viaţă activă, principalul factor de risc în apariţia acestei afecţiuni pulmona re la nivel mondial fiind fumatul activ sau pasiv, urmat de poluare. În România, reabilitarea pulmonară, ca parte componentă a tratamentului complex recuperator care trebuie aplicat pacienț ilor cu BPOC simptomatici, este încă în stadiu de pionierat în multe centre de specialitate. Pozitiv este de men ț ionat că în ultimii ani speciali ș tii pneumologi, con ș tientizând importan ț a ș i beneficiile majore are reabilitării pulmonare asupra pacien ț ilor cu afecț iuni respiratorii cronice, depun eforturi susț inute pentru dezvoltarea acesteia ș i aplicarea ei la pacien ț ii care pot benefici de această terapie.

Welcome message from author
This document is posted to help you gain knowledge. Please leave a comment to let me know what you think about it! Share it to your friends and learn new things together.
Transcript

1
INTRODUCERE
Importanț a ș i noutatea temei: ”Reabilitarea respiratorie a pacienț ilor cu
BPOC”
Sănătatea plămânului a fost neglijată mult timp de agenda publică, în prezent,
Bronhopneumopatia Obstructivă Cronică (BPOC) fiind afecț iunea care afectează aproximativ
10% din populaţia de peste 40 ani ș i care reprezintă o cauză majoră de mortalitate ș i
morbiditate pe glob. Potrivit Organizaţiei Mondiale a Sănătăţii (OMS), BPOC constituie a patra
cauză de mortalitate la nivel mondial şi se preconizează că în anul 2020 va ocupa locul al treilea
ca incidenţă, după bolile coronariene şi cele cerebrovasculare.
Bolile de plămâni nu fac discrimare de vârstă, sex sau zonă geografică, BPOC-ul,
cancerul bronhopulmonar ș i pneumonia fiind principalele cauze respiratorii de deces în Europa
de vest, centrală ș i de est. Dintre acestea, BPOC-ul ș i astmul bronș ic cauzează mai mult de
patru milioane de decese în fiecare an, cu toate că majoritatea bolilor pulmonare pot fi prevenite,
în România fiind în prezent aproximativ un milion de persoane care suferă de BPOC.
Din aceste motive, Forumul Internaț ional al Societăț ilor Respiratorii a desemnat anul
2010 ca fiind ”Anul Plamânului”, în semn de recunoaș tere a faptului că sute de milioane de
oameni din întreaga lume suferă în fiecare an de boli respiratorii cronice care pot fi tratate ș i
prevenite ș i a recomandat ca fiind vital să se modifice modul în care oamenii se gândesc la
plămânii lor ș i la creș terea importanț ei sănătaț ii plămânilor lor.
Pentru a răspunde întrebărilor medicilor, autorităț ilor de sănătate publică ș i ale
populaț iei în general a fost creat ghidul Iniț iativa Globală privind Bolile Pulmonare
Obstructive Cronice (GOLD) ș i s-au îmbunătăț it eforturile globale de prevenț ie ș i
management ale bolii. Această strategie pregăteș te, propune diseminarea ș i adoptarea
permanentă a rapoartelor ș tiinț ifice ș i încurajează cercetarea în acest domeniu.
BPCO-ul este o afecţiune inflamatorie a întregului plămân, caracterizată printr-o
pierdere accelerată a funcţiei pulmonare, care restrânge independenţa pacienţilor şi îi împiedică
să ducă o viaţă activă, principalul factor de risc în apariţia acestei afecţiuni pulmonare la nivel
mondial fiind fumatul activ sau pasiv, urmat de poluare.
În România, reabilitarea pulmonară, ca parte componentă a tratamentului complex
recuperator care trebuie aplicat pacienț ilor cu BPOC simptomatici, este încă în stadiu de
pionierat în multe centre de specialitate. Pozitiv este de menț ionat că în ultimii ani specialiș tii
pneumologi, conș tientizând importanț a ș i beneficiile majore are reabilitării pulmonare asupra
pacienț ilor cu afecț iuni respiratorii cronice, depun eforturi susț inute pentru dezvoltarea
acesteia ș i aplicarea ei la pacienț ii care pot benefici de această terapie.

2
Reabilitarea pulmonară este esenț ială ș i aduce beneficii majore, având o contribuț ie
importantă asupra vieț ii pacienț ilor cu BPOC ș i alte afecț iuni respiratorii cronice, deoarece
îmbunătăț eș te semnificativ toleranț a la efort si calitatea vieț ii, reduce simptomatologia,
numărul ș i gravitatea exacerbărilor ș i, implicit, adresabilitatea la medicul de familie sau
specialist ș i consumul medicaț iei de urgenț ă, diminuă semnificativ numărul internărilor ș i al
cheltuielilor cu spitalizarea, contribuind astfel la creș terea supravieț uirii, cunoscut fiind că
după o exacerbare pacienț ii cu BPOC se refac într-o perioadă mai lungă de timp iar refacerea
nu este completă, exacerbările influenț ând ș i mortalitatea, care este mult mai crescută după
exacerbări repetate.
Obiectivele generale ale lucrării:
- de a evidenț ia importanț a reabilitării respiratorii aplicată corect ș i la momentul
potrivit, în funcț ie de stadiul afecț iunii, pacienț ilor cu BPOC, care s-au adresat serviciului
nostru de reabilitare respiratorie, acumularea unui bagaj de cunoș tinț e teoretice ș i practice cît
mai complex referitor la reabilitarea respiratorie, la modalităț ile propriu-zise de reabilitare
(mijloace, metode ș i tehnici), la modalităț ile subiective ș i obiective de evaluare clinică ș i
funcț ională a pacienț ilor cu BPOC pentru includerea într-un program de reabilitare pulmonară;
- de a acumula informaț iile ș i cunoș tinț ele pentru selectarea celei mai indicate
metodologii de reabilitare luând în considerare diagnosticul pozitiv, gravitatea ș i stadiul
afecț iunii, bolile asociate, antecedentele heredo-colaterale ș i personale fiziologice ș i
patologice, precum ș i datele generale ale pacientului, precum ș i dacă a mai beneficiat sau nu de
tratament de reabilitare;
- de a utiliza în practică individualizat, pentru fiecare pacient în parte, cunoș tinț ele
acumulate pentru evaluarea clinico-funcț ională, structurarea obiectivelor de reabilitare generale
ș i specifice ș i alcătuirea programelor de reabilitare ș i reintegrare socio-profesională.
Lucrarea de disertaț ie cu tema: ”Reabilitarea respiratorie a pacienț ilor cu
BPOC” abordează în prima parte aspectele generale referitoare la structura ș i funcț ia
aparatului respirator pentru a înț elege modificările care apar la nivelul acestora ș i sunt
caracteristice BPOC-ului, noț iuni necesare pentru a aplica cât mai corect metodele ș i
mijloacele de reabilitare respiratorie, necesare remedierii acestor modificări parț ial reversibile
prezente în această afecț iune complexă ș i reintegrării socio-profesionale ale pacienț ilor cu
aceste afecț iuni.
În următoarea parte a lucrării sunt prezentate succint aspectele caracteristice legate de
boală: definiț ie, factori declanș atori ș i de întreț inere, manifestări clinice ș i paraclinice,

3
diagnostic pozitiv ș i diferenț ial, stadializare clinico-paraclinică, măsuri de prevenț ie primară
ș i secundară, insistându-se pe tratamentul de reabilitare respiratorie, care alături de cel
farmacologic asigură o evoluț ie favorabilă a pacientului cu BPOC, cu condiț ia ca acesta să-l
respecte ș i să ne devină ”partener”.
Ultima parte a lucrării prezintă o parte din aspectele practice privind aplicarea
tratamentului complex recuperator respirator la pacienț ii cu BPOC, care se internează în Secț ia
Clinică Recuperare Medicală Respiratorie a Spitalului Clinic de Recuperare unde beneficiază de
o echipă multidisciplinară de specialiș ti ș i de dotarea adecvată desfăș urării acestor activităț i,
cu indicaț iile, contraindicaț iile ș i limitele aplicării acestuia la aceș ti pacienț i, care în
majoritatea cazurilor au ș i multe comorbidităț i, ș i care la externare sunt preluaț i de medicii
de familie ș i echipele de specialiș ti care se ocupă de îngrijirea lor la domiciliu.

4

5
Capitolul 1.: Noț iuni de structură ș i fiziologie ale aparatului respirator
1.1.: Noţiuni de anatomie a aparatului respirator
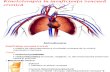
Aparatul respirator (figura 1.1.) este format din totalitatea organelor care contribuie la
realizarea schimburilor de gaze dintre organism ș i mediul extern. În plus, prin partea superioară
a cavităţii nazale se percepe mirosul, la nivelul mucoasei olfactive, iar laringele, un alt segment
al aparatului respirator, realizează fonaţia datorită corzilor vocale inferioare.
Figura 1.1.: Aparatul respirator (după T. Sbenghe, 1983)
Aparatul respirator este alcătuit din:
1. căile respiratorii, organe care au rol în vehicularea aerului:
- cavitatea nazală ș i faringele, care formează căile respiratorii superioare ș i
- laringele, trahea ș i bronhiile, care constituie căile respiratorii inferioare;
2. plamânii, organe la nivelul cărora are loc schimbul de gaze (oxigen ș i dioxid
de carbon).

6
Plămânii
Plămânii reprezintă principalele organe ale aparatului respirator, sunt situaţi în cavitatea
toracică, deasupra diafragmului ș i au forma unor jumataţi de con secţionat de la vârf spre bază,
masa medie a celor doi plămâni fiind de 1300g.
Structura plămânilor este cea a unei glande tubuloacinoase, fiind formată dintr-un
sistem de canale aeriene ș i dintr-o multitudine de saci alveolari. Plămânul drept are trei lobi:
superior, mijlociu, inferior, care sunt delimitaţi de două scizuri, în timp ce cei doi lobi ai
plămănului stâng, superior ș i inferior, sunt delimitaţi de o singură scizură. Fiecare lob pulmonar
este alcătuit din segmente, care reprezintă unităţile anatomice, funcţionale ș i clinice ale
plămânului, iar fiecare segment este format din lobuli, unităţile morfofuncţionale ale plămânilor,
care au formă piramidală, cu baza spre suprafaţa plamânilor iar vârful suspendat de o bronhie
supra-lobulară, îndreptat spre hil. În jurul lobulului se află ţesut conjunctiv bogat în fibre elastice,
celule conjunctive ș i celule macrofage. Lobulul pulmonar este constituit din: bronhiolă
respiratorie → canale alveolare → alveole pulmonare → împreună cu vase de sânge, limfatice,
fibre motorii nervoase ș i senzitive.
Alveola pulmonară (figura 1.2.) are peretele alveolar, care este format dintr-un epiteliu,
sub care se găseș te o bogată reţea capilară ce provine din ramificaţiile arterei pulmonare (aduc
sânge venos din ventriculul drept). Suprafaţa epiteliului alveolar este acoperită cu o lamă fină de
lichid numită surfactant.
Surfactantul are în structură celule secretoare, rolul său fiind de a reduce travaliul
muscular, ceea ce scade reculul elastic pulmonar la volume mici, menţine echilibrul alveolar ș i
stabilizează expirul.
Mai mulţi lobuli pulmonari se grupează în unităţi morfologice ș i funcţionale mai mari
numite segmente pulmonare. Segmentul pulmonar este unitatea morfologică ș i funcţională,
caracterizată prin teritoriu anatomic cu limite precise, cu pedicul bronhovascular propriu ș i
aspecte patologice speciale. Segmentele pulmonare corespund bronhiilor segmentare cu acelaș i
nume, fiind cîte 10 segmente pentru fiecare plămân, care se grupează la rândul lor formând lobii
pulmonari.

7
Figura 1.2.: Alveola pulmonară (după T. Sbenghe, 1983)
Vascularizaţia ș i inervaţia plămânului
La nivelul plămânului există două circulaţii sanguine:
Circulaţia funcţională (figura 1.3.) este asigurată de artera pulmonară, care ia naș tere
din ventriculul drept ș i se capilarizează la nivelul alveolelor pulmonare. Circulaţia funcţională
de întoarcere este asigurată de venele pulmonare, care se varsă în atriul stâng, încheindu-se
astfel mica circulaţie, în care artera pulmonară conţine sânge neoxigenat, care se încarcă cu O2
ș i se întoarce prin venele pulmonare, care conţin sânge oxigenat, la atriul stâng.
Figura 1.3.: Circulaţia pulmonară (după T. Sbenghe, 1983)
Circulaţia nutritivă face parte din marea circulaţie ș i aduce plamânului sânge încărcat
cu substanţe nutritive ș i oxigen. Această circulaț ie este asigurată de arterele bronș ice, ramuri
ale aortei toracice, care irigă arborele bronș ic. O parte din sânge se întoarce în venele bronș ice,
care se varsă în venele azygos ș i acestea în vena cavă superioară ș i atriul drept iar o altă parte
din sânge se întoarce prin venele pulmonare în atriul stang. Cantitatea de sănge care trece prin
anastomozele bronș ice este 1% din totalul sângelui care vascularizează plămânul. În condiţii

8
patologice, precum insuficienţa cardiacă, bronș iectazii, etc. debitul anastomotic poate ajunge la
80% din totalul sângelui care irigă plămânul.
Inervaţia plămânului este realizată de sistemul nervos vegetativ printr-un plex pulmonar
anterior ș i unul posterior, cea motorie fiind asigurată de sistemul nervos simpatic (fibre
postganglionare) ș i parasimpatic (nervul vag) iar cea senzitivă este anexată simpaticului ș i
parasimpaticului (cele mai multe fibre senzitive sunt în legătură cu nervul vag). Sistemul nervos
simpatic are acţiune bronhodilatatoare ș i vasodilatatoare prin relaxarea musculaturii bronș ice
iar sistemul nervos parasimpatic asigură bronhoconstricț ia, vasoconstricț ia ș i hipersecreţia de
mucus.
1.2.: Noț iuni de fiziologie a aparatului respirator
Mecanismul respiraţiei
Respiraţia reprezintă una din funcţiile esenţiale ale organismelor vii, prin care se asigură
aportul de O2 din mediul extern ș i transportul acestuia până la nivel celular, în paralel cu
eliminarea în atmosferă a CO2 rezultat din metabolismul celular. Plămânul urmează în mod pasiv
mişcările cutiei toracice ș i schimburile dintre aerul atmosferic şi cel alveolar se realizează pe
seama diferenţei de presiune din inspir şi expir.
Aceste schimburi se desfăşoară în mai multe etape, strâns corelate între ele, ș i într-o
strictă succesiune, primele două reprezentând respiraț ia externă pulmonară:
ventilaţia pulmonară;
difuziunea şi schimbul de gaze la nivelul membranei alveolo-capilare;
transportul gazelor în sânge şi respiraţia celulară.
Sistemul respirator funcț ionează ca o pompă pentru ventilare eficientă ș i ca suprafaț ă
de schimb gazos, eș ecul acestora determinând hipercapnie ș i/sau hipoxemie.
A. Ventilaţia pulmonară
Ventilaţia pulmonară este procesul prin care se realizează circulaţia alternativă a aerului
între mediul ambiant şi alveolele pulmonare, antrenând astfel pătrunderea aerului bogat în O2 în
alveole şi eliminarea CO2 către exterior. Factorii care contribuie la ventilaţia pulmonară sunt:
mişcările cutiei toracice – expansiune în expir şi retracţie în inspir;
elasticitatea toracelui, care permite revenirea la starea iniţială după ce contracţia
musculaturii este urmată de relaxare în inspir;
presiunea negativă intrapleurală, care în starea de repaus a plămânilor este mai mică
decât cea atmosferică cu 5-6 mm Hg.

9
Organele respiraţiei externe sunt:
plămânii şi cutia toracică, care sunt organe pasive ș i
muşchii respiratori, care sunt organe active.
Între plămâni şi pereţii cutiei toracice se interpune pleura cu cele două foiţe ale sale:
foiţa visceral, aderentă de plămân ș i
foiţa parietală, aderentă de cutia toracică.
Mecanica respiratorie are două faze (figura 1.4.)
Introducerea aerului în plămâni (inspirul)
Eliminarea aerului din plămâni (expirul)
Figura 1.4.: Mecanica respiratorie (după T. Sbenghe, 1983)
Inspirul este un act motor activ determinat de contracţia muș chilor inspiratori, care
modifică volumul cutiei toracice în toate cele trei diametere. Modificarea diametrului vertical
este condiţionată de acţiunea muș chiului diafragm, care prin contracţie se orizontalizează, ceea
ce conduce la creș terea volumului cutiei toracice. Modificarea diametrului transversal ș i
antero-posterior este condiţionată de ridicarea coastelor ș i sternului prin acţiunea muș chilor
intercostali externi. Diametrul antero-posterior este modificat prin ridicarea coastelor I - V, iar
cel transversal prin ridicarea ș i rotaţia în afară a coastelor VI - XII.
În condiţiile în care organismul are nevoie de o cantitate mai mare de oxigen sau atunci
cand este pus în situaţia de a efectua o inspiratie forţată, acţiunea este realizată de următorii
muș chi:

10
sternocleidomastoidian;
trapez;
ai spatelui;
scalene ș i
pectoral.
Creşterea volumului cutiei toracice este însoţită de expansiunea plămânilor, care este
favorizată de bogăţia fibrelor elastice din structura parenchimului pulmonar şi determinată de
existenţa aderenţei funcţionale între cutia toracică şi plămâni.
Expirul reprezintă mişcarea în sens contrar inspiraţiei, în cursul căreia are loc revenirea
la volumul iniţial a cutiei toracice şi a plămânului. În condiţii de repaus, expiraţia este un act
pasiv care nu necesită contracţia musculaturii respiratorii. Revenirea la volumul iniţial al cutiei
toracice şi plămânului este consecinţa elasticităţii cartilajelor costale şi a ligamentelor toracice, în
prima fază şi a elasticităţii parenchimului pulmonar, în ultima fază. În urma acestei reveniri,
presiunea intrapulmonară creşte cu 2 - 4 mm Hg faţă de presiunea atmosferică şi aerul se elimină
din plămâni în exterior. În anumite condiţii, pentru realizarea expiraţiei forţate, participă la
realizarea actului expirator o serie de muşchi accesorii:
muşchii abdominali ș i
muşchii intercostali interni.
Când se contractă muşchii abdominali, care au originea pe bazin şi inserţia pe rebordul
costal (marginea inferioară a cutiei toracice) se produce o presiune mare intraabdominală care
apasă asupra diafragmului micşorând şi mai mult volumul cutiei toracice. Studiile observaţionale
au evidenț iat că mişcările respiratorii nu se produc la toţi indivizii la fel, stabilindu-se trei tipuri
respiratorii:
respiraţie de tip costal superior, întâlnită la femei;
respiraţie de tip costal inferior, întâlnită la bărbaţi ș i
respiraţie de tip abdominal, întâlnită la copii şi sportive, care este cel mai
economicos, prin el consumându-se mai puţină energie în efectuarea lucrului respirator.
În mod normal ritmul sau frecventa respiratorie este de 16 - 18 respiratii pe minut ș i
atât amplitudinea miscarilor respiratorii, cât si frecventa se adapteaza la nevoile de oxigen ale
organismului ș i la cantitatea de bioxid de carbon acumulată în urma oxidărilor celulare.
În timpul unui inspir normal, în plămâni intră o cantitate de cca 500 cm3 de aer ș i tot
atât este eliminată printr-un expir liniș tit, acesta reprezentând volumul expirator curent. Pe
lângă cei 500 cm3 de aer respirat curent, printr-o inspiraț ie forţată se mai pot introduce în
plămâni încă 1500 cm3 de aer, numit volum inspirator de rezervă, iar printr-o expiratie forţată
care urmează imediat unei expiraţii liniș tite, se poate elimina din plămâni cantitatea de 1500

11
cm3 de aer denumit volum expirator de rezervă. Suma celor trei valori de aer, volumul respirator
curent, volumul inspirator de rezervă ș i volumul expirator de rezervă, constituie capacitatea
vitală, care are valoare în jurul a 3.500 - 4.500 cm3 de aer, valoare care oscilează în funcţie de
vârstă, sex, gradul de dezvoltare fizică ș i activitate depusă.
După expiraţia forț ată efectuată în urma unei inspiratii profunde, în plămâni mai
rămâne un volum de aproximativ 1.500 cm3 de aer, numit volum rezidual. Capacitatea vitală
împreună cu volumul rezidual formează capacitatea pulmonară totală, care are în mod normal o
valoare de 4.500 - 5.000 cm3 de aer.
Cantitatea de aer ventilată de plămâni timp de un minut în condiţii de repaus reprezintă
debitul respirator şi poate fi obţinut prin produsul dintre volumul curent şi frecvenţa respiratorie.
Astfel, la un adult la care volumul curent este de 500 ml, iar frecvenţa respiratorie este de 12
cicluri/min, debitul ventilator va fi de 6 l, iar în efortul fizic debitul ventilator creşte la 80 - 100
l/minut. Volumul de aer care poate fi respirat într-o perioadă de timp prin respiraţii voluntare cu
amplitudine şi frecvenţă maximă reprezintă debitul respirator maxim şi are valoare de 180 - 200
l/minut.
Dacă măsurarea volumelor pulmonare conferă o serie de parametri statici care
caracterizează aparatul toraco-pulmonar, pentru obţinerea unei informaț ii legate de funcţia
ventilatorie se utilizează măsurarea debitelor ventilatorii. Dintre acestea cele mai utilizate sunt
debitul ventilator de repaus (V), care reprezintă cantitatea de aer ventilată în timp de un minut în
condiţii de repaus ș i poate fi obţinută prin produsul dintre volumul curent ș i frecvenţa oscilaţiei
ș i debitul ventilator maxim (Vmax), care reprezintă cantitatea de aer maximă care poate fi
ventilată ca urmare a creș terii maximale a frecvenţei ș i amplitudinii respiratorii, putând atinge
valori de pâna la 150 1/minut la persoanele antrenate.
B. Schimbul de gaze la nivelul pulmonar
La nivelul plămânului are loc în permanenţă un schimb de gaze între aerul din alveole şi
gazele dizolvate în sângele venos (figura 1.5.), care ajunge la acest nivel pe calea vaselor
capilare. În cadrul acestui schimb oxigenul trece din aerul alveolar în sângele venos, iar CO2,
aflat în exces în sângele venos, trece în aerul alveolar. Ca urmare la nivel pulmonar sângele
încărcat cu CO2 se oxigenează prin procesul de hematoză, părăsind plămânii prin venele
pulmonare. Difuziunea gazelor se face în virtutea gradientului de presiune parţială a oxigenului
şi a CO2 de o parte şi de alta a membranei alveolo-capilare. Sângele sosit prin artera pulmonară
este încărcat cu CO2 având o presiune parţială de 47 mm Hg. În aerul alveolar, CO2 are o
presiune parţială de numai 40 mm Hg. Conform legilor fizice, CO2 va difuza de la presiunea mai
mare din capilare la presiunea mai mică din aerul alveolar. În aerul alveolar O2 se găseşte sub o

12
presiune parţială de 100 mm Hg iar în sângele capilar de 40 mm Hg şi va difuza din aerul
alveolar în sângele capilar, conform aceloraș i legi fizice.
Reglarea ș i controlul respiraţiei
Deoarece este un act fiziologic, respiraţia este reglată ș i adaptată perfect la nevoile
organismului. Reglarea respiraţiei constă în modularea activităţii centrilor respiratori prin
acţiunea gazelor respiratorii (CO2 şi O2) şi variaţiile de pH ale sângelui şi mai ales ale lichidului
cefalorahidian. Aceste substanţe influenţează centrii respiratori acţionând atât direct asupra
neuronilor respectivi cât şi indirect, prin intermediul chemoceptorilor din zonele reflexogene ale
aparatului cardiovascular.
În reglarea respiraț iei, rolul CO2 este esenţial şi de aceea a fost denumit hormon
respirator. CO2 acţionează direct asupra centrilor respiratori, creşterea presiunii parţiale a CO2
Schimbul de gaze în plămâni
Schimbul e gaze în
plămâni nu este o simplă
trecere a O2 din aerul
pulmonar în curentul
sanguin; - glucidele
ţesutului pulmonar
interacţionează cu
oxigenul din aer în reacţie
chimică de tip oxidativ
(ardere) Alveola –
unitatea elementară de
structură şi funcţie a
procesului de schimb de
gaze;- o bilă de dimensiuni
microscopice în ţesutul
pulmonar care este
totdeauna plină cu gaz.
Membrana alveolară
Membrana capilarului
Eritrocote ,,incărcate”
cu CO2.
Trecerea CO2 din sânge
în alveolă
Trecerea O2 din aerul
alveolar în sânge
Eritrocite cu oxigen,
sânge arterial
Figura 1.5.: Schimbul de gaze la nivel pulmonar
numită hipercapnee declanşează hiperventilaţie iar scăderea presiunii CO2 determină rărirea
respiraţiei şi chiar oprirea ei (apnee). Creşterea presiunii CO2 stimulează respiraţia prin
intermediul chemoreceptorilor alveolari şi ai zonelor reflexogene. O2 are un rol mai redus în
reglarea respiraț iei, scăderea presiunii O2 din sângele arterial excitând chemoreceptorii zonelor
reflexogene cu declanș area hiperventilaţiei, dar are efecte mai slabe prin acț iune directă asupra

13
centrilor respiratori.
Tipuri respiratorii
O respiraţie corectă reprezintă însumarea, într un singur act, a celor trei tipuri de
respiraţie, respectiv, tipul abdominal, costal inferior şi costal superior.
Tipul respirator abdominal mai este denumit ș i tipul diafragmatic, bazal, fiind
caracteristic pentru bărbaţi. El se caracterizează prin coborârea diafragmului în inspir, ceea ce
determină o creştere a volumului toracic (longitudinal) şi a circumferinţei bazei toracice Acest
tip respirator prezintă mai multe avantaje, precum: stimularea activităț ii inimii, scăderea
tensiunii arteriale, stimularea digestiei ș i reglarea activităț ii intestinale, fiind însă un tip
respirator incomplet, deoarece aerează doar zonele inferioare ale plămânului.
Tipul respirator costal inferior determină, de asemenea, o aerare superficială, aerul
fiind dirijat către zonele mijlocii ale plămânului. Acest tip respirator se întâlneşte în special la
bărbaţii după vârsta de 40 45 de ani, datorită scăderii mobilităţii la nivelul toracelui. În inspir,
coastele inferioare se ridică şi se îndepărează, determinând mărirea de volum a cutiei toracice în
plan lateral şi, parţial, în plan antero posterior.
Tipul respirator costal superior determină o respiraţie incompletă, deoarece zonele
superioare sunt mici, cu consum crescut de energie şi eficienţă minimă. Acest tip respirator este
specific femeilor, însă, constituie şi o adaptare a organismului la diferiţi factori, precum poziţia
corpului şi a segmentelor în acţiune sau efort, având avantajul de a contribui la întărirea
ganglionilor limfatici hilari din plămâni. În inspir, cutia toracică este ridicată de coastele
superioare, umeri ș i claviculă, aerul intră în vârfurile plămânilor ș i diafragmul se ridică şi
împiedică dilatarea plămânilor în partea inferioară.
În timpul unei respiraţii corecte toate zonele plămânului primesc în acelaşi timp
cantitatea corespunzătoare de aer şi se realizează dilatarea în cele trei planuri ale cutiei toracice.
Acest proces al respiraţiei cuprinde trei faze: în prima fază are loc deplasarea în jos a
diafragmului, cu destinderea peretelui abdominal înainte, când aerul pătrunde în părţile inferioare
ale plămânului, urmată de a doua fază când are loc dilatarea coastelor bazale ș i pătrunderea
aerului în etajele mijlocii ale plămânului, urmată de cea de a treia fază realizată prin ridicarea
umerilor ș i pătrunderea aerului în etajele superioare pulmonare.
Capitolul 2.: BPOC
2.1.: Definiț ia BPOC

14
Bronhopneumopatia obstructivă cronică (BPOC) se caracterizează prin obstrucț ia
căilor aeriene, care este progresivă, incomplet reversibilă ș i asociază un răspuns inflamator
anormal la nivel pulmonar la particule toxice ș i gaze. Această obstrucț ie a căilor aeriene se
datorează unei combinaț ii de leziuni inflamatorii ale căilor respiratorii si ale parenchimului
pulmonar, leziunile inflamatorii cronice din BPOC fiind de obicei rezultatul expunerii
îndelungate la fumul de ț igară (GOLD 2009).
Cercetările ultimilor ani au demonstrat că BPOC este o patologie complexă, sistemică,
cu o componentă pulmonară bine definită dar ș i cu multiple manifestări extrapulmonare ș i
importante comorbidităț i, care pot contribui suplimentar la severitatea sa, ghidurile clinice
internaț ionale considerând BPOC-ul ca o patologie care, deș i nu este vindecabilă, poate fi
prevenită si tratată eficient, cu importante beneficii atât pentru pacient cât ș i pentru sistemele de
sănătate.
2.2.: Date generale despre BPOC
BPOC este o afecț iune pulmonară cu prevalenț ă în continuă creș tere, cu impact
devastator atât asupra celor afectaț i de această boală, cât ș i asupra familiilor lor. Este o
afecț iune care ucide milioane de oameni la nivel mondial. Stadiile de inceput ale bolii sunt de
cele mai multe ori nerecunoscute, deș i riscul ca o persoană să aibă BPOC poate fi determinat
extrem de simplu prin spirometrie, test care este foarte de uș or de efectuat, rapid ș i nedureros.
Cu cât BPOC-ul este depistat mai devreme, cu atât tratamentele instituite în fazele de debut pot
să prevină mai eficient scăderea funcț iei pulmonare.
Cele mai frecvente simptome ale afecţiunii sunt respiraţia îngreunată sau nu de efort,
descrisă de pacient ca „lipsă de aer”, tusea cronică şi expectoraţia. Pe măsură ce boala
progresează, simptomatologia se înrăutăţeşte, exacerbările apar cu o frecvenţă mai mare,
determinând accelerarea evoluţiei şi diminuarea calităţii vieţii pacientului cu BPOC.
BPOC-ul se instalează lent, în aproximativ 20 de ani, fiind o afecț iune perfidă, iniţial
”tăcută”, pentru ca atunci când devine simptomatică, pentru foarte multe persoane depistarea să
fie tardivă. Afecţiunea are patru stadii de evoluț ie, iar costul spitalizării pentru o persoană aflată
în forma cea mai gravă ajunge la 2.500 de euro. Adeseori BPOC-ul nu este diagnosticat corect
ș i precoce, deoarece în unele faze se poate confunda uşor cu astmul bronşic. De aceea, se
recomandă ca la semne precum respiraţia dificilă sau tusea persistentă, mai ales la un fumător, să
fie consultat medicul.
In lipsa tratamentului, BPOC este o afecț iune progresivă, care pe masură ce se
agravează, modifică dramatic activităț ile zilnice ale pacienț ilor, care ajung să întimpine

15
dificultăț i majore în respiraț ie sau au senzatia de sufocare atunci când urcă treptele, se plimbă
sau chiar când se spală sau se îmbracă dimineaț a.
Fără respiraț ie viaț a nu este posibilă. Anul 2010 a fost declarat „An al Plămânilor“ ș i
este momentul să ne îndreptăm atenț ia ș i asupra acestei afecț iuni, care este responsabilă de
decesul a cca 3 milioane de persoane în fiecare an. Îngrijorător este că la nivel mondial rata de
sub-diagnosticare a BPOC-ului este extrem de ridicată, fiind situată îinte 25 ș i 50%.
În România, conform unui studiu realizat în 2008 de Societatea Româna de
Pneumologie ș i CPSS, exista la acea dată cel puț in 1 milion de cazuri de BPOC, iar accesul la
serviciile medicale era în continuare redus (< 50% dintre pacienț i beneficiase de o spirometrie
în ultimul an).
La nivel mondial, cel mai des întâlnit factor de risc pentru BPOC este consumul de
tutun sub formă de ț igarete. Alț i factori de risc sunt pulberile industriale ș i noxele chimice
existente în mediul de lucru, ca ș i fumul produs prin arderea combustibililor biologici: cărbune,
lemn sau gunoi de grajd, folosite pentru încălzire sau gătit, în încăperi slab ventilate, situaț ie
întâlnită în special în ț ările în curs de dezvoltare.
Bronhopneumopatia obstructivă cronică (BPOC) este o maladie respiratorie
binecunoscută medicilor specialiș ti pneumologi sau interniș ti ș i medicilor de familie, datorită
caracterului cronic al afecț iunii, prevalenț ei sale ridicate (peste 500/100.000) ș i consumului
mare de resurse medicale. Din nefericire, BPOC este singura maladie la care mortalitatea este în
creș tere, prognozându-se că în anul 2020 ea va ajunge cu 163% mai mare decât în 1965,
depăș ind rata mortalităț ii cauzate de bolile cardiovasculare. Fiind recunoscută ca o boală legată
de fumat, multă vreme BPOC a fost tratată ca o maladie auto-produsă, existând tendinț a de a
trata superficial pacienț ii care "erau vinovati că sunt bolnavi". Ultimele date, legate în principal
de mortalitatea în creș tere dar ș i de recunoaș terea faptului că un tratament cronic corect poate
duce la îmbunătăț irea condiț iei pacientului ș i la rărirea exacerbărilor, au certificat necesitatea
unor standarde universale de diagnostic ș i tratament ale bolii. Standardul GOLD (Global
Initiative for Chronic Obstructive Lung Disease) a fost lansat în anul 1998, suferind de atunci
reactualizări periodice, ultima în decembrie 2009.
2.3.: Efectele sindromului obstructiv
Pentru a alcătui un program de reeducare funcț ional pentru bolnavii cu BPOC este
obligatoriu să se înț eleagă procesele fiziopatologice determinate de sindrommul obstructiv
prezent în această afecț iune, procese care justifică măsurile terapeutice ș i de recuperare.
2.3.1. Perturbarea fluxului aerian

16
In mod fiziologic, aerul circulă prin bronhii în regim ,,laminar’’, în sindromul
obstructiv, datorită mecanismelor care îngustează lumenul bronș ic, schimbându-se regimul de
curgere a aerului în ,,regim turbulent’’, sistem în care moleculele se miș că dezordonat, lovindu-
se între ele ș i de peretii bronș ici, ceea ce determină o pierdere de energie de transport cu
aproximativ 30 %. Aceste fenomene necesită pentru un acelaș i flux aerian forț e (presiuni) mai
mari, rezistentele la flux fiind ș i ele mai mari, ceea ce implică creș terea travaliului muscular
respirator pentru a asigura presiunile necesare de curgere ale aerului. În regimul turbulent, cu cât
viteza aerului este mai mare, cu atât rezistenta la flux va creste ș i va necesita o forț ă mai mare.
2.3.2.Perturbarea volumelor pulmonare
Obstrucț ia bronș ică determină creș terea volumului rezidual (VR) ș i a capacităț ii
reziduale funcț ionale (CRF) ș i, mai ales, afectează volumele de aer mobilizabile ca volumul
expirator maxim pe secundă (VEMS), volumul expirator de rezervă (VER) ș i ventilaț ia
maximă pe minut (Vmx) (volume care arată un expir deficitar).
2.3.3. Perturbarea distribuț iei aerului intrapulmonar
Într-un plămân normal aerul inspirat se distribuie în proporț ii egale la toate unităț ile
morfofuncț inale respiratorii. Spre deosebire de acesta, într-un plămân cu sindrom obstructiv
difuz volumele de aer primite de unităț ile morfofuncț ionale sunt foarte diferite datorită
posibilităț ilor diferite de destindere, ,,raport de expansiune”, ale fiecăreia, unele unitati primind
volume normale de aer, altele volume mai reduse ș i altele volume foarte reduse.
Cu cât frecvenț a respiratorie este mai mare, cu atât distribuț ia aerului va fi mai
inegală ș i mai redusă, deoarece complianț a dinamică depinde de frecvenț ă ș i în acelaș i
timp, aceasta determină creș terea vitezei fluxului aerian care măreș te rezistenț a bronș ică.
2.3.4. Perturbarea schimburilor gazoase alveolare
Schimbul gazos fiziologic la nivelul membranei alveolocapilare este dependent de
normalitatea celor doi factori determinanț i, ventilaț ia alveolară (VO) ș i circulaț ia capilară
(Q), ș i de raportul lor (VA/Q), raport care în mod normal este egal cu 0,8.
Tulburările de distribuț ie determinate de sindromul obstructiv diminuă acest raport,
determinând hipoventilaț ie alveolară, ceea ce face ca sângele care trece prin acest compartiment
să fie incomplet oxigenat ș i să ajungă apoi la cord în amestec cu sânge bine oxigenat sosit din
compartimentele bine ventilate ș i oxigenate. În funcț ie de proporț ia oxigenului în acest
amestec se înregistrează o scădere mai mare sau mai mică a gradului de oxigenare capilară
(SaO2), respectiv o insuficienț ă pulmonară mai mult sau mai puț in severă. Spre deosebire de
oxigen, CO2 poate fi mai repede evacuat din plămân, de aceea în perturbările raportului VA/Q nu
se înregistrează valori crescute ale CO2 în sânge.
2.3.5. Perturbarea travaliului ventilator

17
Sindromul obstructiv măreș te rezistenț a la flux a aerului, atât în inspir, cât ș i în expir,
rezistenț a crescută în căile aeriene necesitând o creș tere de presiune a coloanei de aer pentru a
invinge această rezistenț ă. Pentru a genera această presiune este necesar ca musculatura
respiratorie să-ș i mărească travaliul prin creș terea tensiunii de contracț ie a muș chilor în
activitate ș i prin contracț ia unor muș chi, care sunt de obicei inactivi în respiraț ia de repaus
(muș chii inspiratori de rezervă, muschii expiratori). În felul acesta costul ventilator va creș te de
câteva ori, ceea ce se traduce clinic prin dispnee, iar fiziopatologic prin producere suplimentară
de CO2 ș i consum crescut de O2 de către musculatura respiratorie.
2.3.6. Perturbările gazelor sanguine
Sindromul obstructiv din BPOC perturbă schimbul gazos la nivelul membranei alveolo-
capilare prin modificarea raportului VA/Q (ventilaț ie alveolară ș i capilară), a cărui scădere
determină hipoxemie. Apariț ia hipoxemiei semnifică instalarea insuficienț ei pulmonare, care
este denumită ,,insuficienț ă pulmonară parț ială sau de distribuț ie”.
2.3.7. Perturbările cardiocirculatorii
Sindromul obstructiv din BPOC cu toate modificările pe care le induce, mai ales prin
deficitul în O2 al sângelui, delanș ează macanisme compensatorii din partea organismului, cea
mai importantă perturbare fiind apariț ia hipertensiunii în artera pulmonară cu afectarea
consecutiva a cordului drept.
2.4.: Evaluarea clinică a aparatului respirator
Evaluarea funcţiei respiratorii este obligatorie nu numai pentru diagnosticarea
afecţiunilor respiratorii, ci şi pentru alcătuirea programelor recuperatorii şi pentru aprecierea
rezultatelor obţinute prin aplicarea acestora. În general, se acceptă ca sinonimi termenii de
evaluare şi testare atunci când vorbim de diagnosticarea stării funcţionale a unui organ sau aparat
în totalitate. Evaluarea sau testarea funcţiei respiratorii beneficiază de metode complexe şi
numeroase. Cu toate acestea un număr foarte redus de bolnavi pot beneficia de o explorare
funcţională completă a aparatului respirator. În lipsa ei, câteva teste simple, cu aparatură la
îndemână pot da elemente de bază pentru stabilirea tipului şi gradului disfuncţiei respiratorii şi,
în consecinţă, orientează programele de reabilitare pulmonară.
Aprecierea gradului de dispnee la efort se poate realiza prin intermediul anamnezei:
Dispneea de gradul I este cea care apare la urcatul treptelor;
Dispneea de gradul al II-lea apare ș i la mersul pe terenul plat în ritmul impus de
o persoană sănătoasă;
Dispneea de gradul al III-lea apare ș i la mersul pe teren plat, în ritm propriu;
Dispneea de gradul al IV-lea apare şi la efectuarea activităţilor uzuale;

18
Dispneea de gradul al V-lea care apare şi în repaus.
Testul conversaţiei şi al cititului
În timpul conversaţiei cu bolnavul se observă atent modul în care acesta respiră, dacă se
instalează dispneea, care este intensitatea acesteia şi dacă apar fenomene de cianoză. De
asemenea, se observă respiraţia pacientului punându-l să citească cu glas tare un text ș i
solicitându-i diverse ritmuri de citit. Efectuat de mai multe ori, acest test permite o apreciere
asupra capacităţii respiratorii, a volumului pulmonar ș i al gradului de obstrucţie al căilor
aeriene.
Testul televizorului
Constă în supravegherea ș i observarea pacientului de către personalul medical sau
solicităm această observaţie unui membru al familiei în timp ce pacientul urmăreşte atent un
program la televizor. În această situaţie sau în altele, în care atenţia este complet deviată de la
propria respiraţie se poate constata respiraţia de repaus, influenţată numai de condiţiile
patologice ale bolnavului şi nu de factorii psihici.
Testul apneei
Constă în a solicita pacientului cu BPOC să execute o apnee cât mai lungă posibil după
un inspir maxim, constatându-se că durata apneei va fi cu atât mai scurtă sau aproape imposibilă,
cu cât disfuncţia respiratorie este mai severă. Cronometrată, durata apneei reprezintă un test de
evaluare a bolii sau de eficacitate a tratamentului aplicat.
Testul lumânării
Pacientul cu BPOC ţine, la o distanţă oarecare de cavitatea bucală, o lumânare aprinsă
în care suflă. Cu cât distanţa la care ț ine lumânarea este mai mică, cu atât sindromul obstructiv
este mai sever, ameliorarea acestui sindrom permiând distanţarea lumânării faţă de pacient.
Perimetrul toracelui
Cu o bandă centrimetrică obişnuită se măsoară circumferinţa toracelui în expir şi inspir
maxim, la baza toracelui, la mijloc şi subaxilar, notându-se nivelele unde s-au executat
măsurătorile. Evoluţia acestor măsurători în dinamică, mai ales în sindroamele restrictive,
reprezintă o apreciere indirectă a ameliorării capacităţii vitale sau a ameliorării bolii netratate.
Pulsul şi tensiunea arterială intră în examenul de rutină obligatoriu. Tahicardia este
frecventă datorită hipoxemiei, insuficienţei cardiace sau utilizării abuzive de medicamente
simpatomimetice, dar ș i stările psihică ș i emoţională, pot fi singurele cauze ale tahicardiei.
Pulsul este un indicator al stării bolnavului, oferind indicii şi asupra terapiei. De asemenea,
creşterea tensiunii arteriale reprezintă un pericol în plus pentru cord şi trebuie de urgenţă tratată.
Analizarea pulsului şi a tensiunii arteriale au valoare mai ales în efort, oferind relaţii mai ales
asupra consumului de oxigen al miocardului.

19
Examenul clinic al bolnavului este cel mai important pentru stabilirea diagnosticului de
afecţiune respiratorie şi pentru aprecierea în timp a evoluţiei bolii. Cianoza, datele obiective
pulmonare, cantitatea şi aspectul sputei, ritmul cardiac trebuie urmărite cu atenţie deoarece
furnizează date pe baza cărora se pot face aprecieri asupra funcţiei cardio-respiratorii.
Ameliorarea acestor semne clinice prin metode kinetoterapeutice denotă ameliorarea funcţiei
respiratorii.
Auscultaţia plămânului realizată cu competenţă poate da relaţii importante de evaluare
indirectă funcţională.
2.5.: Evaluarea paraclinică a aparatului respirator
Explorarea funcţională a plămânului este necesară pentru:
a) precizarea diagnosticului în bolile a căror notă dominantă este de ordin funcţional (astm,
emfizem, BPOC, fibroze etc.);
b) evaluarea deficitelor funcţionale pulmonare într-o fază precoce, în care măsurile
profilactice sau terapeutice sunt încă eficace;
c) evaluarea deficitelor funcţionale ireversibile, în sensul unui "bilanţ funcţional" pentru a
controla pierderile funcţionale şi în expertiza capacităţii de muncă pentru a aprecia concomitent
cu rezervele funcţionale pulmonare restante şi capacitatea de muncă a bolnavului;
d) urmărirea în timp, prin examinări periodice, a evoluţiei tulburărilor identificate în vederea
aplicării măsurilor profilactico-curative necesare (schimarea regimului de muncă, terapia
funcţională etc.).
În toate împrejurările menţionate, scopul explorării funcţionale este de a stabili
diagnosticul de tulburare a funcţiei pulmonare, indicând natura şi gradul acestei tulburări,
precum şi răsunetul acestor modificări asupra homeostaziei oxigenului şi bioxidului de carbon în
sângele arterial.
2.5.1.Explorarea imagistică radiologică ca metodă de evaluare funcț ională
Explorarea radiologică este utilă în diagnosticarea bolilor bronho-pulmonare prin
semnele pozitive pulmonare pe care le înregistrează, dar ș i prin absenţa unor semne radiologice,
aşa zisele semne negative, îndepărtând astfel bolile specifice care generează o simptomatologie
clinică asemănătoare. Examenul radiologic este folosit pentru diagnostic şi pentru evaluarea
funcţională, în practică fiind folosite mai frecvent trei procedee radiologice: radioscopia,
radiografia ș i procedee radiologice speciale.
Radioscopia urmăreşte identificarea modificărilor de transparenţă pulmonară
(luminozitate crescută pulmonară, slabă diferenţă de luminozitate între inspir şi expir maxim şi
mai ales menţinerea hipertransparenţei şi în expir dovedeşte existenţa unui sindrom obstructiv).

20
Radiografia evidenț iază şi poziţia diafragmului: în hiperinflaţii diafragmul este în poziţie joasă,
uneori existând o asimetrie de poziţie a cupolelor diafragmatice. Testul cel mai important este
jocul diafragmatic în inspir şi expir maxim, care în cazuri normale este de cel puţin 5 centrimetri,
măsurat pe linia medio-claviculară. Radiografia este folosită şi în scopul calculării unor indici,
precum volumul radiologic total (VRT) pe două radiografii, una în inspir forţat, iar alta în expir
forţat prin formula:
VRT = coeficientul (o,632) x I x L x P
I = înălţimea toracelui;
L = lăţimea toracelui;
P = profunzimea toracelui.
VRT se calculează în inspir şi expir, diferenţa acestor volume reprezentând capacitatea
vitale. Volumele de aer mobilizate pot fi aproximate prin 3 radiografii efectuate la sfârşitul
expirului de repaus, inspirului maxim ș i la sfârşitul expirului maxim.
Scintigrafia de ventilaț ie se efectueaza cu ajutorul unui circuit în care se introduce o
cantitate cunoscută de gaz radioactiv (Kr, Xe). Tehnica permite realizarea de studii cantitative
ale ventilaț iei, global pentru cei doi plămâni, diferenț iat stânga/dreapta, sau regional (baze,
vârfuri pulmonare).
2.5.2. Explorarea funcț ională
Explorarea funcț ională respiratorie are ca scop evaluarea funcț iei respiratorii pentru
determinarea prezenț ei, naturii ș i extinderii disfuncț iei pulmonare ventilatorii obstructive
prezentă la pacienț ii cu BPOC (sindromul obstructiv defineș te o afectare ventilatorie generată
prin creș terea rezistenț ei la flux în căile aeriene, de obicei în cursul expirului).
Măsurarea CV, a volumelor şi capacităţilor pulmonare în general, este esenţială pentru
interpretarea unor parametri funcţionali dependenţi de volumul pulmonar, cum sunt: debitele
ventilatorii, rezistenţa la flux în căile aeriene, elasticitatea pulmonară, transferul gazos prin
membrana alveolo-capilară.
Spirograful este instrumentul de elecţie pentru determinarea CV şi a subdiviziunilor
acesteia, spirograma fiind prima treaptă în explorarea funcţională pulmonară.
Comportamentul mecanic pulmonar poate fi cuantificat prin următorii parametri:
volume ș i capacităț i (parametri dimensionali predominant statici);
debite (parametri dinamici);
parametri biomecanici vâsco-elastici (rezistenț a la flux, complianț a sau
elastanț a pulmonară)
a. Parametrii statici: volume ș i capacităț i respiratorii

21
a.1. Capacitatea vitala (CV) reprezintă cantitatea maximă de gaz care poate fi
mobilizată într-o singură miș care ventilatorie forț ată ș i reprezintă o sumă de volume, care
sunt măsurate la nivelul orificiului bucal atunci când aparatul toraco-pleuro-pulmonar trece din
poziț ia expiratorie maximă în poziț ia inspiratorie maximă. Pe traseul spirografic se determină
componentele capacităț ii vitale (CV): volumul curent (VC), volumul inspirator de rezervă
(VIR) ș i volumul expirator de rezervă (VER).
a.2. Capacitatea inspiratorie (CI) este volumul maxim de aer care poate fi inspirat când
aparatul toraco- pulmonar îș i schimba poziț ia de expir de repaus în cea de inspir maxim ș i se
calculează pe spirogramă ca fiind egală cu suma VC+VIR.
a.3. Capacitatea reziduală funcț ională (CRF) este volumul de gaz care se găseș te în
plămâni în poziț ia de repaus expirator, reprezentând volumul de gaz care pătrunde, se amestecă
ș i se diluează în aerul inspirat înainte de a intra în procesele de transfer alveolo-capilar ș i
transport sanguin al O2 ș i CO2. Mărimea CRF exprimă echilibrul dintre forț ele de retracț ie
elastică ale plămânului ș i toracelui, care se opun la nivelul suprafeț ei pleurale. Determinarea
CRF se realizează prin metoda diluț iei spirometrice a gazelor inerte (N2, He) sau pletismografie
corporală (body –pletismografie).
a.4. Volumul rezidual (VR) este volumul de gaz care rămâne în plămâni la sfarș itul
unei expiraț ii complete forț ate, pe care subiectul viu nu-l poate elimina, astfel că determinarea
acestui volum se realizează prin calcul: VR = CRF –VER sau prin metoda diluț iei gazelor inerte
(N2, He) în respiraț ie unică, în circuit deschis.
a.5. Capacitatea pulmonară totală (CPT) este volumul de gaz conț inut în plămâni la
sfarș itul unui inspir complet ș i se determină prin metoda diluț iei He prin inspiraț ie unică în
circuit deschis sau prin metoda radiologică, de măsurare a CPT pe radiografii toraco-pulmonare
efectuate în incidenț e postero-anterioare ș i laterale,cu subiectul în apnee după un inspir
maximal.
b. Parametrii dinamici: debite ventilatorii
Debitele ventilatorii reprezintă parametri biomecanici de performanț ă, care evaluează
cinematica pompei ventilatorii ș i se măsoară de obicei în cursul unei manevre expiratorii
maximale ș i forț ate (expirograma forț ată maximală), prin înregistrarea unui inspir forț at sau
a unei ventilaț ii forț ate. Rezultatul se poate exprima în debite medii măsurate pe expirograma
forț ată sau în debite instantanee maxime, măsurate pe curba flux –volum.
b.1 Pe expirograma forț ată se determină următorii parametri:
- volumul expirator maxim pe secundă (VEMS), care reprezintă volumul de gaz
expulzat din plămâni în prima secundă a expirului forț at ș i se exprimă în litri sau % din prezis,
după corecț ia BTPS;

22
- raportul VEMS x 100/CV sau indicele de permeabilitate bronș ică (IPB) Tiffeneau-
Pinelli, este un indice valoros pentru identificarea disfuncț iilor ventilatorii obstructive;
- debitul expirator maxim pe fracț iuni ale CV: pentru jumatatea mijlocie a CV forț ate
(FEF 25-75), pentru al treilea sfert al CV (FEF50-75), între 75% ș i 85% din CV (FEF75-85), care
permite diagnosticul precoce al sindromului obstructiv;
- ventilaț ia maximă, care reprezintă volumul de aer expirat într-un minut în cursul unei
ventilaț ii maximale ș i se determină prin calcul indirect: MVV (maximal voluntary ventilation)
= VEMS × 30
b.2. Bucla flux-volum
Pe bucla flux-volum, care reprezintă înscrierea grafică a fluxului de aer produs în timpul
expiraț iei în raport cu volumul de aer expirat, se pot determina următorii parametri:
- debitul expirator maxim de vârf (PEF = peak expiratory flow), care reprezintă valoarea
maximă a fluxului de aer ce poate fi generat în cursul unui expir maxim ș i forț at, care începe
din poziț ia inspiratorie maximă;
- debitul expirator maxim instantaneu la 50 %, respectiv la 25 % din CV (MEF50,
MEF25), care reprezintă debitul expirator maxim atins în momentul în care în plămân au mai
ramas 50, respectiv 25 % din CV.
Debitele expiratorii maxime instantanee sunt parametri mai sensibili decât VEMS
pentru depistarea precoce a tulburărilor ventilatorii obstructive din căile aeriene distale.
Teste farmacodinamice
Pentru confirmarea diagnosticului, când testele spirografice indică prezenţa sindromului
obstructiv este important de determinat reversibilitatea totală sau parţială a procesului
obstructiv bronşic. Pentru acesta se efectuează un test în care pacientul inhalează un medicament
cu acţiune bronhodilatatoare, după care la aproximativ 15 minute se repetă înregistrarea
spirografică a VEMS.
O creştere mai mare de 15% a valorii VEMS după administrarea substanţei
bronhodilatatoare denotă existenţa unui proces reversibil în cauzalitatea sindromului obstructiv.
Testul are importanţă diagnostică deoarece în BPOC reversibilitatea după bronhodilatator este
sub 15 % ș i peste această valoare în astmul bronşic, unde sub bronhodilatator se normalizează
complet sau aproape complet valorile spirografice. În acelaşi timp, testul farmacodinamic pozitiv
la bronhodilatator dă indicaţii asupra faptului că bronhodilatatoarele respective pot fi prescrise în
tratament.
2.6.: Diagnosticul pozitiv în BPOC
Suspiciunea de BPOC poate fi susț inută pe baza următorilor parametri:

23
a. Vârsta > 35 - 40 ani;
b. Simptome de BPOC:
- Tuse:
cronică: minim trei luni pe an, doi ani consecutiv = diagnostic de bronș ită
cronică;
deseori productivă, cu spută mucoasă ș i uneori mucopurulentă;
predominant matinală ("toaleta bronș ică");
poate fi absentă;
- Dispnee:
simptomul central în BPOC;
apare iniț ial la eforturi mari: alergat, cărat greutăț i mari, muncă fizică grea;
pacientul nu mai poate face aceleaș i eforturi ca persoanele de aceeaș i vârstă cu
el;
fumătorii au tendinț a de a minimaliza simptomele ș i de a le considera normale
pentru un fumător de o anumită vârstă;
lent progresivă (în ani) de la eforturi mari la eforturi minime (vorbit) ș i chiar în
repaus;
uneori poate apare ș i în crize diurne sau nocturne, uneori însoț ite de wheezing;
NU este proporț ională cu gradul afectării funcț iei ventilatorii (spirometrie);
c. Factori de risc pentru BPOC:
consumul de tutun sub formă de ț igarete este principalul factor de risc, fiind
cuantificat în pachete-an (Pachetul-an (PA) este definit ca un pachet de ț igarete
(20 ț igarete) fumat pe zi timp de un an; numărul de pachete-an fumate se
calculează înmulț ind numărul de pachete fumate pe zi cu numărul de ani de
fumat: astfel, un pachet pe zi 10 ani (1 x 10) sau 10 ț igarete pe zi 20 de ani (0,5
x 20) sau 2 pachete pe zi timp de 5 ani (2 x 5) înseamnă la toț i 10 pachete-an);
riscul de BPOC apare după un istoric de fumat de peste 20 pachete-an;
expunerea profesională la pulberi sau gaze;
d. Examen fizic:
poate fi normal în formele uș oare de boală;
În BPOC se pot întâlni următoarele anomalii:
obezitate sau hipoponderalitate;
semne de obstrucț ie: expir prelungit (durata auscultatorie a expirului este egală
sau mai lungă decât a inspirului), raluri sibilante ș i ronflante, expir cu buzele ț uguiate;
semne de hiperinflaț ie: torace "în butoi" (diametru antero-posterior mărit),

24
hipersonoritate la percuț ie, diminuarea murmurului vezicular, atenuarea zgomotelor cardiace;
semne de cord pulmonar cronic: galop drept, edeme gambiere (până la anasarcă),
hepatomegalie de stază, jugulare turgescente;
semne de insuficienț ă respiratorie: cianoză centrală, flapping tremor, alterarea
stării de constienț ă;
Tabloul clinic al BPOC (istoricul ș i examenul fizic) este relativ nespecific, mai ales în
formele uș oare ș i moderate de boală. De aceea este necesară confirmarea diagnosticului prin
spirometrie, care permite în plus ș i stadializarea bolii. În absenț a spirometriei diagnosticul de
BPOC este incert.
Spirometria obiectivează obstrucț ia căilor aeriene, care este definită ca:
- VEMS < 80% din valoarea prezisă ș i
- VEMS/CVF < 70% din valoarea prezisă,
unde VEMS reprezintă volumul expirator maxim în prima secundă (valoarea VEMS prezisă se
calculează în funcț ie de vârstă, înălț ime, rasă ș i sex) ș i CVF capacitatea vitală forț ată.
Aceste valori ale spirometriei sunt utilizate pentru clasificarea severităț ii BPOC.
Gradarea severităț ii BPOC după valoarea procentuală a VEMS:
- UȘ OR: VEMS = 80% din prezis;
- MODERAT: 50%< VEMS< 80%;
- SEVER: 30%<VEMS< 50%;
- FOARTE SEVER VEMS<30% sau 30%<VEMS< 50% asociat cu
insuficienț a respiratorie.
Clasificarea BPOC se realizează în funcț ie de prezenț a simptomelor ș i a valorilor
obț inute prin spirometrie (tabel 2.6.1).
Tabel 2.6.1.: Clasificarea BPOC în funcț ie de severitate (GOLD 2009)
Stadiul O: La
risc
Tuse cronică ș i producț ie de spută; funcț ie pulmonară normală
Stadiul I:
BPOC uș or
Limitarea uș oară a fluxului de aer ș i de obicei, dar nu întotdeauna, tuse ș i
producț ie de spută cronică FEV1/FVC < 70 % FEV1 ≥ 80 % din prezis
Stadiul II:
BPOC
moderat
Accentuarea limitării fluxului de aer ș i, de obicei, progresia simptomelor cu dispnee de efort
50 % ≤ FEV1 < 80 % din prezis
Stadiul III:
BPOC sever Accentuarea progresivă a limitării fluxului de aer, creăterea dispneei ș i exacerbări repetate cu impact asupra calităț ii vieț ii pacientului
FEV1 < 50 % din prezis

25
30 % ≤ FEV1 < 50 % din prezis
Stadiul IV:
BPOC foarte
sever
Limitare severă a fluxului de aer
FEV1 < 30% din prezis sau FEV1 < 50% din prezis ș i insuficienț ă respiratorie cronică
Exacerbarile pot fi ameninț ătoare de viaț ă
Volumele şi capacităţile pulmonare (figura 2.6.1.)
Volumul curent (V.C.) = introducerea prin inspiraț ia normală în plămâni a unui
volum de 500 ml aer care este eliminat prin expiraț ie;
Volumul inspirator de rezervă (V.I.R.) = volumul introdus în plămân printr-o
inspiraț ie forț ată (1500 ml aer);
Volumul expirator de rezervă (V.E.R.) = volumul de aer expirat printr-o
expiraț ie forț ată, care urmează după o inspiraț ie obiș nuită (1000 - 1500 ml aer);
V.C. + V.I.R. + V.E.R. = C.V.( capacitatea vitală) = 3500 ml aer,
Volumul rezidual (V.R.) = volumul de aer rămas în alveole, care poate fi expulzat
din plămâni doar prin deschiderea toracelui (1500 ml);
C.V. + V.R. = C.P.T. (capacitate pulmonară totală) = 5000 ml aer;
Frecvenț a miș cărilor respiratorii în repaus la ♀ = 16/minut, iar la ♂ = 18/minut;
Debitul ventilator = V.C. (500 ml) x frecvenț a respiratorie;
Figura 2.6.1.: Volumele şi capacităţile pulmonare

26
2.7.: Diagnosticul diferenţial al BPOC (tabel 2.7.1.)
Tabel 2.7.1.: Diagnosticul diferenţial al BPOC
BPOC ASTM
BRONȘ IC
ALTELE
Fumător sau ex-fumător aproape întotdeauna posibil
cancer pulmonar
Simptome înainte de 35 ani rar frecvent
Tuse cronică / spută comună; iniţial poate
fi „bronşită de iarnă”
rar
Prezenţa atopiei neobiș nuită frecvent
Dispnee persistentă ș i
progresivă
intermitentă,
episodic
Episoade de wheezing nocturn rar frecvent
Hemoptizie mai puţin frecventă şi
minoră
absentă cancer pulmonar,
TBC pulmonar
Spută excesivă purulentă relativ frecventă absentă Bronș iectazii
posibile
Terapeutic: ameliorare VEMS > 400ml
după bronhodilatator inhalator sau 30
mg Prednisolon/zi timp de 2 săptămâni
nu da
2.8.: Tratamentul BPOC
Obiectivele tratamenului includ:
Prevenirea progresiei bolii;
Reducerea simptomelor;
Ameliorarea toleranț ei la efort;
Ameliorarea statusului de sănătate;

27
Prevenirea apariț iei complicaț iilor;
Prevenirea ș i tratamentul exacerbărilor;
Prevenirea sau limitarea efectelor adverse ale tratamentului;
Întreruperea fumatului.
Componentele programului de tratament:
1. Evaluarea ș i monitorizarea bolii;
2. Reducerea factorilor de risc;
3. Tratamentul BPOC stabil;
4. Tratamentul exacerbărilor.
Componenta 1: Evaluarea ș i monitorizarea bolii
Anamneza trebuie să evalueze:
Expunerea la factorii de risc, inclusiv intensitatea ș i durata;
Antecedentele patologice personale: astm, alergii, sinuzite, polipoză nazală,
infecț ii respiratorii;
Istoricul familial de BPOC sau alte boli respiratorii cronice;
Pattern-ul apariț iei simptomelor;
Istoricul exacerbărilor ș i al spitalizărilor pentru boala respiratorie;
Prezenț a comorbidităț ilor care pot contribui la limitarea activităț ii;
Corectitudinea tratamentelor medicale curente;
Impactul bolii asupra vieț ii pacientului, incluzând limitarea activităț ii, stări de
depresie sau anxietate, impactul economic;
Suportul social ș i familial disponibil pentru pacient;
Posibilităț ile de reducere a factorilor de risc, în special întreruperea fumatului.
Spirometria ș i alte teste folosite pentru evaluarea pacienț ilor în stadiile II- IV:
Teste de bronhodilataț ie: pentru excluderea diagnosticului de astm ș i pentru
ghidarea deciziilor terapeutice iniț iale.
Rx. torace: rareori stabileș te diagnosticul în BPOC, explorarea fiind utilă pentru
excluderea altor diagnostice alternative, ex. tuberculoza.
Gazometrie: se efectuează la pacienț ii cu VEMS < 40% din prezis sau care
prezintă semne clinice sugestive de insuficienț ă respiratorie sau insuficienț ă cardiacă dreaptă.
Semnul clinic major al insuficienț ei respiratorii este cianoza iar semnele clinice ale
insuficienț ei cardiace includ edemele gambiere ș i creș terea presiunii venoase jugulare.
Insuficienț a respiratorie este susț inută de PaO2<8.0kPa(60 mmHg), cu sau fără
PaCO2>6.7kPa(50 mmHg).

28
Screening pentru deficitul de alfa 1 antitripsină: se efectueaza la pacienț ii cu
vârsta sub 45 de ani care dezvoltă BPOC sau la pacienț ii cu istoric familial puternic de BPOC.
Componenta 2: Reducerea factorilor de risc
Întreruperea fumatului este este cea mai eficace ș i cost-eficace metodă care reduce
riscul de a dezvolta BPOC ș i care încetineș te progresia bolii.
Strategia de consiliere pentru combaterea fumatului (5A):
1. ASK: Identifică sistematic toț i fumătorii, la orice vizită.
2. ADVISE: Sfătuieș te toț i fumătorii să întrerupă fumatul într-o maniera clară,
puternică ș i personalizată.
3. ASSESS: Determină dorinț a de a încerca un sevraj.
4. ASSIST: Ajută pacientul cu un plan de sevraj, oferă-i consiliere practică ș i suport
social intra-tratament ș i recomandă-i folosirea unei terapii suportive.
5. ARRANGE: Planifică vizitele de monitorizare (follow-up) prin telefon sau direct.
Prevenirea fumatului: încurajează politicile comprehensive de control ale fumatului
ș i programele cu mesaje clare, consistente ș i repetate antifumat.
Expunerile ocupaț ionale: atenț ionează pacienț ii asupra prevenț iei primare, cel
mai bine obț inută prin eliminarea sau reducerea expunerii la variate substanț e de la locul de
muncă, dar ș i asupra celei secundare, obț inută prin detectarea precoce a bolii ș i supravegherea
ei.
Poluarea interioară ș i exterioară: implementează măsuri de reducere ș i evitare a
poluării interioare produsă de combustibilii folosiț i pentru gătit ș i încălzire în spaț ii
insuficient ventilate ș i sfătuieș te pacienț ii să monitorizeze anunț urile publice despre calitatea
aerului ș i, în funcț ie de severitatea bolii lor, să evite exerciț iile în aer liber poluat sau să stea
în casă în timpul episoadelor poluante.
Componenta 3: Tratamentul BPOC stabil
Principii
Determinarea severităț ii bolii pe baze individuale: simptome, limitarea la flux,
frecvenț a ș i severitatea exacerbărilor, complicaț iile, insuficienț a respiratorie,
comorbidităț ile ș i statusul general de sănătate;
Implementarea unui plan de tratament în trepte, adaptat severităț ii;

29
Alegerea medicaț iei în acord cu preferinț ele naț ionale ș i culturale, cu
preferinț ele pacientului ș i în funcț ie de disponibilitatea locală a medicamentelor.
Educarea pacientului reprezintă un mijloc important de a îmbunătăț i îndemânarea
pacientului în administratrea tratamentului, de a facilita cunoaș terea de către pacient a bolii ș i
implicit creș terea complianț ei la tratament.
Tratamentul farmacologic trebuie iniț iat precoce în vederea reducerii ratei
exacerbărilor, îmbunătăț irii calităț ii vieț ii ș i încetinirii progresiei bolii, preferându-se calea
inhalatorie de administrare a acestuia.
Bronhodilatatoarele reprezintă medicaț ia centrată pe simptome ș i se
administrează "la nevoie", pentru a diminua simptomele intermitente sau accentuate, ș i
permanent pentru prevenirea ș i reducerea simptomelor persistente. Alegerea între beta2-
agoniș ti, anticolinergice, metilxantine sau terapie asociată depinde de disponibilitatea
medicaț iei ș i raspunsul individual exprimat prin gradul de reducere al simptomelor ș i
apariț ia reacț iilor adverse. Tratamentul permanent cu beta2-agoniș ti de lungă durată este mai
eficace ș i convenabil decât tratamentul cu beta2-agoniș ti de scurtă durată, dar mai scump iar
combinaț iile de medicamente cu mecanisme diferite de acț iune ș i durată pot creș te gradul de
bronhodilataț ie cu efecte adverse mai puț ine. Teofilina este eficace în BPOC, dar din cauza
potenț ialei toxicităț i sunt preferaț i beta2-agoniș tii inhalatori când sunt disponibili.
Glucocorticosteroizii: se recomandă tratament regulat cu corticosteroizi inhalatori
doar la pacienț ii cu VEMS < 50 % din prezis ș cui exacerbări repetate. Tratamentul prelungit
cu corticosteroizi inhalatori poate diminua simptomele la acest grup atent selecț ionat de
pacienț i dar nu modifică declinul pe termen lung al VEMS, relaț ia doză-răspuns ș i siguranț a
pe termen lung nefiind cunoscute.
Vaccinurile: antigripal - 1 dată sau de 2 ori/an: toamna ș i iarna ș i cel
antipneumococic.
Antibioticele: nerecomandate cu excepț ia tratamentului exacerbărilor
infecț ioase ș i altor infecț ii bacteriene.
Mucoliticele (Mucokinetice, Mucoreglatoare): sunt recomandate la pacienț ii cu
spute foarte vâscoase, dar beneficiile în general sunt foarte mici.
Antitusivele: folosirea regulată este contraindicată în BPOC-ul stabil.
Stimulantele respiratorii: nerecomandată folosirea regulată.
Tratamentul nefarmacologic include reabilitarea pulmonară, oxigenoterapia de lungă
durată ș i intervenț iile chirurgicale.

30
o Reabilitarea pulmonară: programele includ antrenament fizic, consiliere
nutriț ională ș i educaț ie, ș i au scopul de a reduce simptomele, de a îmbunătăț i calitatea
vieț ii ș i supravieț uirea ș i de a creste participarea la activităț ile zilnice.
o Oxigenoterapia de lungă durată (OLD) (>15 ore/zi): administrată la pacienț ii
cu insuficienț ă respiratorie cronică creste durata de supravieț uire ș i are un impact benefic
asupra hipertensiunii pulmonare (HTP), asupra policitemiei (Ht > 55 %), capacităț ii de efort,
mecanicii pulmonare ș i statusului mental.
Scopul OLD este de a creș te nivelul PaO2 în repaus la min. 8 kPa (60 mmHg), ș i/sau
să obț ina o SaO2 de min. 90 %, care să prezerve funcț ia organelor vitale prin asigurarea unui
aport corespunzător de oxigen.
Recomandă OLD pentru pacienț ii cu stadiul IV de BPOC dacă:
o PaO2 = 7.3 kPa (55 mmHg) sau SaO2 = 88 %, cu sau fără hipercapnie sau:
o 7.3 kPa (55 mmHg) = PaO2 = 8.0 kPa (60 mmHg) sau SaO2 = 89 %, daca este
evidentă HTP, edemele periferice sunt sugestive pentru insuficienț a cardiacă congestivă, sau
pacientul are policitemie.
Tratamentele chirurgicale: bulectomia sau transplantul pulmonar poate fi luat în
considerare la cazurile selecț ionate atent (pacienț ii în stadiul IV de BPOC foarte sever),
neexistând o evidenț ă suficientă care să susț ină utilizarea pe scară largă a chirurgiei
reducț ionale.
Medicamente folosite frecvent pentru BPOC (GOLD 2009)
Medicament Inhaler (μg)
Soluț ie pentru
nebulizator
(mg/ml)
O ral Injectabil
(mg)
Durata de
acț iune (ore)
Beta2-agoniș ti cu durată
scurtă de acț iune
Fenoterol 100-200(MDI) 1 0.05%(Sirop)
4-6
Salbutamol (albuterol) 100,200(MDI&DPI) 5 5mg(dj)
Sirop0,024% 0.1, 0.5 4-6
Terbutalină 400,500(DPI) - 2.5, 5(dj) 0.2, 0.25 4-6
Cu lungă acț iune
Formoterol 4.5-12(MDI&DPI)
12+
Salmeterol 25-50(MDI&DPI)
12+
Anticolinergice
Cu scurtă acț iune

31
Ipratropium bromide 24,40 (MDI) 0.25-0.5
6-8
Oxitropium bromide 100 (MDI) 1.5
7-9
Cu lungă acț iune
T iotropium 18 (DPI)
24+
Combinaț ii de beta2-
agoniș ti cu scurtă actiune
+anticolinergice inhalator
Fenoterol/ipratropium 200/80 (MDI) 1.25/0.5
6-8
Salbutamol/ipratropium 75/15 (MDI) 0.75/4.5
6-8
Metilxantine
Aminofilina
200-600mg
(pastile) 240mg Variabil, >24
Teofilina(SR)
100-600mg
(pastile) Variabil, >24
Glucocorticoizi inhalatori
Beclometazona 100,250,400
(MDI&DPI) 0.2-0.4
Budesonide 100,200,400 (DPI) 0.20, 0.25, 0.5
Fluticazona 50-500 (MDI&DPI)
T riamcinolon 100 (MDI) 40
4
0
Combinatie de beta2-
agoniș ti cu lungă
acț iune+glucocorticoizi inhalator
Formoterol/budesonide 4.5/80,160 (DPI)
(9/320)(DPI)
Salmeterol/fluticazona 50/100,250,500 (DPI)
25/50,125,250 (MDI)
Glucocorticoizi sistemici
Prednison
Metilprednisolon 10-2000mg
5-60mg (dj)
4,8,16mg dj)
MDI= metered dose inhaler; DPI= dry powder inhaler
Tratamentul recomandat pentru fiecare treaptă de severitate BPOC (GOLD 2009)
Clasificare 0: La risc I: Uș or II: Moderat III: Sever IV: Foarte sever

32
caracteristici Simptome cronice
Expunere la factori
de risc
Spirometrie normală
FEV1/FVC<70%
FEV1≥ 80%
Cu sau fără
simptome
FEV1/FVC<70%
50%≤ FEV1<80%
Cu sau fără
simptome
FEV1/FVC<70%
30%≤ FEV1<50%
Cu sau fără
simptome
FEV1/FVC<70%
FEV1<30% sau FEV1<50% din
prezis+ IRC
Evitarea factorilor de risc; vaccinare antigripală
Adaugă bronhodilatatoare cu scurtă durată de acț iune la nevoie
Adaugă tratament regulat cu unul sau mai multe bronhodilatatoare
cu durată lungă de acț iune. Adaugă reabilitarea.
Adaugă glucocorticoizi inhalatori dacă sunt
exacerbări repetate
Adaugă oxigenoterapie
de lungă durată daca e IRC.
Consideră tratamentul chirurgical
FEV1 = VEMS
Componenta 4: Tratamentul exacerbărilor
BPOC se asociază adesea cu exacerbarea simptomelor, multe exacerbări fiind
determinate de infecț ii ale tractului respirator sau de creș terea poluării aerului, deș i în aproape
1/3 din cazuri cauza nefiind determinată.
Severitatea exacerbărilor se evaluează utilizând următorii parametri:
1. Testele funcț ionale pulmonare:
PEF < 100 L/min sau VEMS < 1L indică o exacerbare severă ș i
2. Gazometria arterială (în spital):
PaO2 < 8.0 kPa (60 mmHg) ș i/sau SaO2 < 90% cu sau fără PaCO2 > 6.7kPa (50
mmHg) la aer atmosferic indică insuficienț ă respiratorie;
PaO2 < 6.7 kPa, PaCO2 > 9.3 kPa (70 mmHg) ș i pH < 7.30 sugereaza un episod
ameninț ător de viaț ă, care necesită monitorizare atentă ș i tratament critic.
3. Rx torace: identifică complicaț ii precum pneumonia ș i alte diagnostice alternative care
pot mima simptomele unei exacerbări.
4. EKG: ajută la diagnosticul hipertrofiei ventriculare drepte, aritmiilor ș i episoadelor
ischemice.
5. Alte teste de laborator:
Cultura ș i antibiograma din spută pentru identificarea infecț iei dacă nu este
răspuns la tratamentul antibiotic iniț ial;
Teste biochimice pentru a detecta tulburările electrolitice, diabetul zaharat ș i
nutriț ia deficitară.

33
În prezent există posibilităț i de tratament eficiente pentru pacienț ii diagnosticaț i cu
BPOC, aceste terapii ajutându-i pe aceș ti pacienț i să se simtă mai bine ș i să iș i poată
continua viaț a într-un mod activ.
Capitolul 3.: Reabilitarea respiratorie în BPOC
3.1.: Definiț ie ș i date generale
Dispneea, senzaț ia de sufocare sau lipsa de aer, nu este doar un atribut inevitabil al
înaintării în vârstă, ci poate fi un semn al bolii, iar pacienț ii care au asemenea simptome ar
trebui să se adreseze medicului ș i să-ș i verifice funcț ia pulmonară, mai ales dacă sunt ș i
fumători. Aceș ti pacienț i îşi limitează progresiv efortul fizic datorită dificultăţii de a respira,
iar în final mor prin insuficienţă respiratorie.
Reabilitarea respiratorie este recunoscută în prezent internaţional ca o componentă
obligatorie a îngrijirii bolnavului cu BPOC având ca scop redobândirea/menţinerea capacităţii de
efort. European Respiratory Society (ERS) defineşte Reabilitarea respiratorie “ca o intervenţie
medicală complexă, bazată pe dovezi, multidisciplinară, care se adresează bolnavilor cu afecţiuni
respiratorii cronice, care sunt simptomatici, şi frecvent au activităţile zilnice reduse datorită bolii.
Reabilitarea respiratorie este integrată în tratamentul individualizat al pacientului şi are ca scop

34
să reducă simptomele, să optimizeze capacitatea de efort şi să reducǎ cheltuielile de sănătate prin
stabilizarea sau limitarea manifestărilor sistemice ale bolii”.
BPOC reprezinț ă o problemă majoră de sănătate în lume, având o prevalenț ă crescută
ș i fiind considerată una dintre principalele afecț iuni care se însoț esc de un grad crescut de
disabilitate. Pentru reducerea gradului de disabilitate la aceș ti pacienț i se recomandă
reabilitarea respiratorie, alături de celelalte mijloace terapeutice.
Reabilitarea respiratorie este un continuum de servicii medicale adresat pacienț ilor cu
BPOC ș i familiilor acestora, care are ca scop obț inerea ș i menț inerea nivelului maxim de
funcț ionare a individului în societate. Ea este recomandată, de cele mai importante ghiduri
internaț ionale de tratament, în majoritatea stadiilor bolii. Prin componentele sale (antrenament
la efort, antrenament al musculaturii respiratorii, educaț ie, consiliere, etc.), reabilitarea
respiratorie opreș te spirala disabilităț ii progresive la pacienț ii cu BPOC.
Reabilitarea respiratorie presupune o intervenț ie multidisciplinară, dar individualizată,
asupra pacientului, având ca scop reducerea dispneei ș i reeducarea capacităț ii de efort, care
duc la ameliorarea calităț ii vieț ii ș i la scăderea costurilor medicale ș i sociale pentru individ,
familie ș i societate.
Programele de reabilitare pulmonară cuprind: educaț ia pacientului ș i a familiei
acestuia, întreruperea fumatului sau evitarea acestuia, kinetoterapia, balneo-fizioterapia,
aerosoloterapia, terapia nutriț ională ș i ocupaț ională ș i la pacienț ii din stadiile foarte grave
oxigenoterapia de lungă durată la domiciliu sau CPAP.
3.2.: Testele de mers
Testarea de efort standardizată cardio-respiratorie furnizează informaţiii complete
asupra mecanismelor intoleraţiei la efort, dar este o investigaţie scumpă şi consumatoare de timp,
necesită un laborator bine echipat şi personal special înstruit ș i în plus, nu este întotdeauna
posibilă la pacienţii cu afectare funcţională severă. Risipa de resurse poate fi evitată selectând
pacienţii care pot beneficia de testare cardiopulmonară completă, în laborator, printr-un algoritm
de explorare care să includă teste mai simple.
Spre deosebire de testarea standardizată în laborator, testele de teren (de mers) folosesc
resurse puţine şi sunt uşor de efectuat. Mersul este familiar oricui, iar abilitatea de a merge este
mai relevantă clinic pentru viaţa de zi cu zi decât performanţa maximală abţinută prin testele de
efort standardizate. Informaţiile nu înlocuesc rezultatele testelor de laborator, ci sunt
complementare.
Testele de mers se pot realiza în ritmul de mers al pacientului sau cu ritm impus.

35
Testele desfăşurate în ritmul de mers al pacientului (self-paced) măsoară distanţa
parcursă într-o perioadă fixă de timp. Testul de 12 minute furnizează rezultate valide şi
reproductibile, sensibile la intervenţia terapeutică şi care se corelează bine cu rezultatele testelor
cardio-respiratorii standardizate, dar este prea obositor pentru pacient. Teste de mers cu durată
mai scurtă (2 minute) au reproductibilitatea mai slabă, motiv pentru care astăzi se practică de
rutina testul de mers de 6 minute.
Testele cu ritm impus (externallz-paced): pacientul merge în ritm impus de un semnal
auditiv cu cadenţă crescătoare sau cu cadentă constantă.
Testul de mers de 6 minute (TM6)
Pentru realizarea sa sunt necesare:
Un culuar de lungime cunoscută (cel puţin 30 de metri: întoarcerile repetate
obosesc pacientul), rectiliniu, plat şi necirculat;
Pulsoximetru;
Tensiometru;
Cronometru (sau ceas cu secundar);
Scale pentru analiza dispneei;
Ideal: o sursă de oxigen portabil.
Pacientul trebuie să acopere o distanţă cât mai mare în intervalul de 6 minute, mergând
în ritm propriu, susţinut, între cele două capete ale culoarului, fără să alerge. Pacientul se poate
opri pentru a se odihni în timpul celor 6 minute, dar trebuie să-şi reia mersul cât mai repede
posibil.
Întrucât există practici diferite privind desfăşurarea propriu-zisă a testului, ducând la
rezultate variabile şi greu de comparat intra şi inter-individual, consensurile internaţionale au
stabilit reguli pentru standardizarea testului de mers de 6 minute:
Testul trebuie să se desfăşoare pe un culoar, nu pe covor rulant sau în aer liber;
Pacientul, odihnit în ora precedentă, cu medicaţia curentă administrată în mod
obişnuit, trebuie bine instruit înaintea testului;
Încurajările trebuie riguros standardizate, fără comenzi clare de grăbire a pasului
sau de oprire petru odihnă: din 30 în 30 de secunde, se folosesc propoziţii standard, ex: „ E foarte
bine, continuaţi la fel!”;
După fiecare minut se comunică timpul rămas;
Pacientul nu trebuie să vorbească în timpul mersului;
Sursa de oxigen ( daca există) trebuie purtată de către supervizor.
A. Întreruperea testului de mers este necesară în caz de:
Durere toracică;

36
Dispnee intolerabilă;
Vertij;
Slăbiciune extremă;
Desaturare sub 85%;
Tahicardie mai mare de 80% din frecvenţa cardiacă maximă teoretică (220-vârsta)
La cererea expresă a pacientului.
La început şi după terminarea testului se măsoară tensiunea arterială, frecvenţa cardiacă,
saturaţia arterială a oxigenului (SaO2). În timpul testului se monitorizează, cu ajutorul puls-
oxiometrului, frecvenţa cardiacă şi SaO2. Dispneea de efort se cuantifică pe scala Borg şi pe
scala analog vizuală.
B. Contraindicaţiile testelor de mers
Infarct miocardic recent (o lună);
Angor instabil;
Episod de decompensare respiratorie cu acidoză;
Tromboflebită evolutivă şi/sau embolie pulmonară recentă;
Pericardită acută;
Urgenţă hipertensivă;
Criză de bronhospasm;
Febră;
Tahicardie de repaus (<120/min) (contraindicaţie relativă);
TA >180/mmHg în repaus (contraindicaţie relativă).
Chiar dacă incidentele sunt foarte rare, supervizorii testelor trebuie să fie antrenaţi în
acordarea primului ajutor, iar detaliile planului de acţiune în urgenţă trebuie cunoscute de către
toţi membrii echipei.
Fiziopatologie. Dacă este bine realizat, TM6 este un test de efort de putere constantă
(rectangulară) în care se măsoară capacitatea pacientului de a se adapta la viaț a cotidiană, fiind
un test de rezistenţă sub-maximal, şi nu unul de performanţă.
Frecvenţa cardiacă creşte la începutul testului, apoi rămâne în platou (cu execepţia
pacienţilor cu afectare cardio-pulmonară foarte severă, la care frecvenţa cardiacă poate creşte din
nou pe parcursul testului).
Testul de 6 minute este validat de corelaţia bună a DM6 cu lucrul mecanic, frecvenţa
cardiacă şi mai ales cu VO2max obţinute prin testele clasice de efort maximal (mai puţin cu
SaO2 şi gradul dispneei).

37
Distanţa parcursă în timpul testelor de mers corelează mai bine cu CV decât cu VEMS
la pacienţii cu obstrucţie bronşică şi mai bine cu DLCO decât cu VEMS la cei cu afectare
interstiț ială.
Indicaţiile TM6
Testul de mesrs de 6 minute este indicat la orice pacient cu patologie respiratorie
cronică la care se urmăreşte evaluarea capacităţii funcț ionale, ca şi la pacienţii cu boli cardio-
vasculare pentru:
Măsurarea răspunsului la diverse intervenţii: rezecţii pulmonare, reabilitare
respiratorie, transplant pulmonar, chirurgie de reducere a volumului pulmonar, tratament
vasodilatator, intervenţii în insuficienţa cardiacă;
Evaluarea statusului funcţional şi a invalidităţii în BPOC, fibroză chistică,
insuficienţă cardiacă, boli vasculare periferice;
Predicţia morbidităţii şi mortalităţii în BPOC, insuficienţă cardiacă şi
hipertensiunea pulmonară;
Titrarea debitului de oxigen necesar la efort.
Interpretare şi corelaţii clinice
Parametrul cel mai important urmărit prin TM6 este distanţa parcursă în timpul testului
(DM6). Enright şi Sherrill au stabilit în 1998 formule de predicţie pentru distanţa parcursă în 6
minute prin testarea a 290 de subiecţi sănătoşi, caucazieni cu vârstă cuprinsă între 40 şi 80 de
ani. Distanţa parcursă depinde de parametrii antropometrici (vârstă, înălţime, greutate) şi de sex.
În 2003, Enright comunică alte ecuaţii de predicţie, după ce testează o populaţie heterogenă
social şi rasial, din care elimină toţi subiecţii cu patologie cardiovasculară, respiratorie sau
locomotorie, rămânând 437 femei şi 315 bărbaţi sănătoşi.
Formulele de predicţie sunt:
Pntru femei: distanţa teoretică (în metri) = 493 + (2,2*înălţimea în cm) – (0.93
*greutatea în kg) - (5,3*vârsta în ani).
Pentru bărbaţi: se adaugă 17 metri la formula folosită pentru femei.
Limita inferioară a normalului este distanţa teoretică minus 100 de metri.
Conform acestor formule de calcul, distanţa medie teoretică parcursă de vârstnicul
sănătos este de 400 de metri, mai mică decât cea propusă în 1998 prin ecuaţiile Enright şi
Sherrill (500 m) şi mult mai mică decât cea propusă de Rikli şi Jones în 1999 (655 m) şi decât
Troosters în 1999 (631 m).
Această variabilitate a rezultatelor la subiecţii de vârste asemănătoasre se datorează atât
diferenţelor între populaţiile testate (persoanele de rasă neagră au mers cu 40 de m mai puţin la
TM6 decât cele de rasă albă), cât şi criteriilor de selecţie (voluntari antrenaţi selectaţi telefonic,

38
faţă de sedentari selectaţi cu ocazia vizitelor medicale anuale). Desfăşurarea testului induce şi ea
variabilitatea: în studiul publicat de Rikli şi Jones, voluntarii au mers în grupuri de de 2-3, în aer
liber, pe un traseu continuu rectangular, fiind sfătuiţi să meargă cât mai departe posibil şi
beneficiind de câteva minute de încălzire izometrică înainte de test, ca şi de un test de probă
înainte de TM6 propriu-zis. Studiul condus de Enright şi publicat în 2003 a respectat
recomandările ATS, ceea ce subliniază necesitatea standardizării metodologiei.
C. Avantajele TM6
Simplu
Ieftin
Aplicabil indiferent de vârstă, sex, nivel de instruire, gradul afectării respiratorii
Bine tolerat, comod pentru pacient
Reproductibilitate bună (dacă se respectă protocolul standard)
Relevant pentru nivelul activităţii fizice curente
La variabilitatea rezultatelor contribuie efectul încurajării (distanţa de mers creşte cu
30.5 metri faţă de testul de mers fără încurajări), al învăţării (repetarea testului în interval scurt
de timp, de până la câteva zile, face ca al 3-lea test să fie mai bun cu 78 de metri decât primul) şi
impactul formei sau dimensiunii traseului.
În mod ideal, pacientul trebuie retestat în aceleaşi condiţii: pe acelaşi parcurs, de către
aceeaşi persoană şi la aproximativ aceeaşi oră, pentru a nu afecta reproductibilitatea testului.
Distanţa parcursă în 6 minute scade în bolile pulmonare obstructive sau restrictive, la
pacienţii cu boli neuromusculare sau articulare dar şi în insuficienţa cardiacă. DM6 depinde şi de
condiţia fizică (gradul de antrenament). O distanţă mică parcursă în timpul TM6 este nespecifică
şi nu poate stabili singură diagnosticul.
Un adult neantrenat care merge în pas normal acopera 700 metri în 6 minute, spre
deosebire de un sportiv, care aleargă 1500 de metri în acest interval sau de un pacient aflat pe
lista de aşteptare pentru proteză de şold, care merge în 6 minute 200 de metri.
Pentru un barbat sănătos de 1.75 metri şi 75 de kg, distanţa parcursă în 6 minute scade
între 40 şi 80 de ani de la 680 la 480 metri, deci cu 5 metri pe an; pentru o femeie sănătoasă
scăderea este de 5.75 metri pe an.
Pentru aprecierea evoluţiei naturale sau a eficacităţii terapeutice, trebuie interpretate
schimbările apărute în statusul funcţional al pacientului. Un studiu din 1997 sugerează că o
ameliorare în capacitatea de deplasare este percepută clinic începând de la creşterea distanţei
parcurse în 6 minute cu 40 de metri, iar o agravare începând de la scăderea acesteia cu 70 de
metri.
Reabilitarea respiratorie sau cardiacă duc la creşterea DM6 cu 25-20 %.

39
D. Dezavantajele TM6
Depinde de motivarea pacientului şi a supervizorului
Măsoară o singură variabilă (distanţa parcursă)
Mai greu de standardizat şi mai puţin reproductibil decât testele de efort maximal
Nu permite aflarea cauzelor limitării la efort.
S-a sugerat că produsul între distanţa la TM6 şi greutatea persoanei (travaliul TM6 sau
WT6work) ar fi un parametru mai fidel decât DM6 în aprecierea capacităţii funcţionale.
Comparaţia între diferite teste
TM6 este preferat de consensurile internaţionale tuturor celorlalte teste de teren, datorită
avantajelor sale. Alegerea tipului de mers în cadrul unui protocol de reabilitare depinde atât de
tradiţia şi experienţa echipei de reabilitare (înMarea Britaniei se preferă testul navetei), cât şi de
dotarea centrului, de starea pacientului şi de interesul explorării (incremental pentru nivelul de
antrenament, anduranţă pentru evaluarea rezultatelor terapiei).
Toate evidenţele arată că pacienţii cu patologie respiratorie desaturează mai mult în
timpul testelor de teren (test de mers 6 minute, testul navetei incremental) decât la ciclo-
ergometru. Dispneea este mai intensă la testele de teren decât în laborator, lucru parţial
explicabil prin faptul că pe cicloergometru sau covorul rulant, poziţia sprijinită a braţelor
micşorează travaliul ventilator.
Pentru a aprecia rezultatele reabilitării respiratorii, comparaţia între testul de mers 6
minute, testul incremental şi cel de anduranţă la cicloergometru a relevat că cel mai sensibil la
efectul terapeutic a fost timpul de anduranţă la cicloergometru. În acest studiu, după 6 săptămâni
de antrenament centrat pe exerciţii izotonice ale membrelor inferioare, distanţa de mers s-a
îmbunătaţit cu 16%, VO2max la testul maximal la cicloergometru cu 53%, iar timpul de
anduranţă la pedalare cu 144%.
Dintre scopurile reabilitării respiratorii, două dintre cele mai importante sunt creşterea
performanţei la efort şi scăderea dispneei pentru un anumit tip de efort (ambele reflectând gradul
de autonomie a pacientului).
Schimbările induse de reabilitarea respiratorie depind foarte mult de protocolul de
antrenament ales în cadrul programului de reabilitare.
De reţinut
Abilitatea de a merge este o măsură rapidă şi ieftină a stării funcţionale şi o componentă
importantă a calităţii vieţii, reflectând autonomia persoanei care este redusă semnificativ la
pacienţii cu patologie respiratorie cronică. Testele de mers permit evaluarea statusului funcţional
şi a invalidităţii, măsurarea răspunsului la diverse intervenţii (ex. Reabilitarea respiratorie) şi
sunt bune predictoare ale morbidităţii şi mortalităţii.

40
Testul de mers de 6 minute este un test practic, uşor de realizat şi bine tolerat, apreciind
răspunsul global cardiac, respirator şi locomotor la efortul submaximal. Deşi nu oferă informaţii
specifice despre funcţionarea fiecărui sistem, este larg utilizat în evaluarea cardiopulmonară.
3.3.: Evaluarea dispneei
Dispneea este un factor fundamental de alterare a calităţii vieţii, care justifică punerea în
acţiune a unui program de antrenare la efort. Stadiile de manifestare ale dispneei de efort pot fi
precizate de mai multe scale de evaluare.
Scala Sadoul ș i Polu este o scală ordinală, ea atribuind un indice numeric stadiilor de
apariţie ale dispneei:
Stadiul 0: absenţa dispneei
Stadiul 1: dispnee la urcatul a două etaje
Stadiul 2: dispnee la un etaj sau mers rapid
Stadiul 3: dispnee la mersul pe un teren plat
Stadiul 4: dispnee la mers lent
Stadiul 5: dispnee la efort redus (activităţi zilnice: a vorbi, a se îmbrăca, a se spăla, etc.)
Scala analog vizuală (SAV) este deja utilizată în evaluarea fenomenului dureros ș i
constă de asemenea într-o scală ordinală de măsurare de la 0 la 10, extremele fiind caracterizate
prin 0: absenţa dispneei şi 10 dispnee maximală.
Scala lui Borg modificată este o scală verbală asociată cu una numerică ș i constă într-o
scală cu intervale care introduc o distanţă aritmetică între modalităţile variabile:
10: dispnee maximă
9: dispnee extrem de severă
8:
7: dispnee foarte severă
6:
5: dispnee severă
4: dispnee aproape severă
3: dispnee moderată
2: dispnee lejeră
1: dispnee foarte lejeră
0,5: dispnee abia notabilă
0: absenţa dispneei
Scala lui Borg respectă aspectul exponenţial al dezvoltării percepţiilor corporale în
funcţie de stimuli şi este mult mai favorabilă pentru studiile comparative.

41
3.4.: Evaluarea tusei, şi mai ales cea grasă (productivă), este semnalul de apel în
majoritatea patologiilor secretante ș i oferă informaţii asupra cantităţii de secreţii care ajung la
nivelul traheei şi zonelor reflexe ale tusei.
Evoluţia sa cantitativă se poate face în funcţie de frecvenţa tusei grase, ziua şi noaptea,
în funcţie de activitate, la repaus sau la efort, auzit şi exprimat de către pacient sau auzit şi relatat
de către părinţii sau apropiaţii pacientului dacă avem de a face cu un nou-născut. Această tuse
grasă poate fi expresia secreţiilor de origine bronşică, dar şi a secreţiilor ce provin de la nivelul
rinofaringelui posterior.
Tusea iritativă (neproductivă), numită uneori seacă, reflectă o stare inflamatorie în
principiu fără obstrucţie şi nu va fi reţinută drept criteriu de obstrucţie decât dacă ea se
suprapune unei tuse grase şi măreşte gravitatea.
La cotaţia 0 nici o tuse grasă nu este auzită în timpul nopţii sau al zilei de părinţi şi în
timpul şedinţei, kinetoterapeutul provoacă tusea prin solicitare traheală şi nu obţine decât o tuse
normală neproductivă.
Cotaţia 1 se caracterizează prin prezenţa unei tuse grase, cu frecvenţă mai mult sau mai
puţin joasă care apare în timpul unui efort al pacientului şi într-un mod cu totul excepţional în
timpul zilei sau în timpul tusei provocate în timpul şedinţei.
In ceea ce priveşte cotaţie 2 ea indică prezenţa tusei grase spontane, atât ziua cât şi
noaptea, atât în repaus cât şi în efort. O tuse iritativă poate întări caracterul de gravitate.
3.5.: Evaluarea expectoraţiei bronşice
Dacă nu putem cunoaşte cantitatea exactă de secreţii bronşice la un moment dat,
cantitatea de secreţii expectorate oferă indicii relative, care dacă este comparată la fiecare şedinţă
ne va putea informa asupra evoluţiei, despre creşterea sau scăderea volumului său.
Cuantificarea volumului de secreţie pune problema limitelor, dacă la 0 este simplu să
spui că nici o secreţie nu a fost expectorată, limita între cotaţia 1 şi 2 este mai greu de determinat.
S-a propus numărul de 5 expectoraţii drept limită superioară a cotaţiei 1.
Cotaţia 0 se exprimă prin absenţa totală a secreţiei bronşice şi aceasta pe parcursul
întregii şedinţe.
Cotaţia 1 se caracterizează prin prezenţa unei mici cantităţi de secreţii în arborele
bronşic, care fie a fost acumulată în timpul expectoraţiei (de la 1-5 expectoraţii), fie vizualizată
de terapeut în timpul a uneia sau mai multor deglutiţii ( 5), fie culeasă prin aspiraţie bronşică.
Cotaţia 2 este exprimată prin expectoraţia, deglutiţia sau aspiraţia unei cantităţi de
secreţii bronşice superioare a 5 expectoraţii.

42
Cotarea secreţiilor nu se referă la aspectul calitativ al secreţiei, culoarea lor şi calitatea
reologică, ci oferă date cu titlu indicativ pentru a specifica o stare inflamatorie sau infecţioasă: M
= mucoasă, MP = mucopurulentă, S = seroasă.
3.6.: Testarea la efort
Respiraţia pulmonară face parte integrantă din complexul de sisteme care concură la
aprovizionarea celulelor organismului cu O2 şi la depurarea lor de CO2 produs al arderilor.
Rostul testării la efort fizic (muscular) este de a furniza informaţii asupra modului în
care funcţionează sistemele integrate care iau parte la schimbul gazos dintre mediul
înconjurător şi celulele organismului, în condiţiile creşterii cerinţelor metabolice determinate
de activitatea musculară.
Testul la efort poate:
stabili sau preciza diagnosticul;
obiectiva acuzele pacientului (în primul rând dispneea);
releva mecanismul prin care este limitată capacitatea de adaptare la efort:
ventilator, cardio-circulator, muscular şi preciza natura acestuia (de ex. limitare ventilatorie
restrictivă ori obstructivă, limitare circulatorie etc);
evalua severitatea unui handicap funcţional;
orienta tratamentul;
evalua evoluţia bolii;
evalua efectul terapeutic;
individualiza reantrenarea la efort.
Pe durata susţinerii efortului dozat, subiectul va trece prin 3 faze funcţionale
succesive de răspuns la efort:
1) faza de adaptare (3 – 4 minute) a funcţiilor respiratorii, circulatorie şi metabolică
În aceasta fază începe să se acumuleze o “datorie de oxigen“ care va fi recuperată în fazele
terminale;
2) faza de echilibru funcţional (steady state), care poate dura un timp variabil, în
funcţie de gradul de solicitare a organismului. În aceasta perioadă, consumul de O2 şi
generarea de CO2 sunt proporţionale cu consumul metabolic, ventilaţia corespunde
necesităţilor schimburilor gazoase, iar debitul cardiac rămâne constant;
3) faza de revenire (6 – 8 minute) reprezintă perioada de timp de după întreruperea
efortului fizic în care parametrii funcţionali revin la valorile de repaus. Durata fazei de
revenire depinde de intensitatea efortului fizic.

43
Tehnica probei presupune realizarea unor etape succesive:
Pre–testarea, care include informarea
pacientului asupra modului de desfăşurare a
probei, cu obţinerea acordului scris al acestuia. Se
adaugă: realizarea unui examen clinic complet al
pacientului; înregistrarea unui traseu EKG de
repaus pe 12 derivaţii.
Testarea, este etapa de efectuare propriu–
zisă a probei de efort. La începutul studiului se fixează electrozii pentru traseul E.K.G. şi
manşeta de tensiometru pentru monitorizarea T.A. Apoi, pacientul va executa o acomodare
(“încălzire”) prin efectuarea unui efort minimal (ex.: pedalarea pe cicloergometru cu
creşterea sarcinii cu 10 Watt timp de 1 minut), după care proba va continua prin creşterea
treptată a sarcinii de efort până la valoarea maximală.
Pe parcursul probei se vor monitoriza traseul E.K.G. şi T.A., cu înregistrarea grafică
şi stocarea computerizată a datelor la fiecare treaptă de efort. În cazul apariţiei complicaţiilor
(dureri precordiale, dispnee, cianoză, etc.) sau a unor modificări semnificative de puls, traseu
E.K.G. sau valori tensionale, se va întrerupe proba.
Post–testarea: după terminarea probei propriu–zise, efortul va fi continuat la un nivel
de aproximativ 25 Watt, pentru evitarea
colapsului circulator. Se monitorizează T.A. şi
traseul E.K.G. timp de 5 minute, după care
pacientul va rămîne în repaus în clinostatism

44
timp de 30 de minute, sub strictă supraveghere din partea personalului medical.
Parametrii urmăriţi sunt:
– frecvenţa cardiacă: valoarea frecvenţei cardiace atinse de subiect în timpul probei
de efort reprezintă şi un parametru de identificare a nivelului maximal (220 – vârsta în ani)
sau submaximal (80 – 85% din valoarea maximală) atins de pacient în timpul desfăşurării
testului;
– tensiunea arterială: se vor determina valorile tensiunii arteriale sistolice şi
diastolice, precum şi tensiunea arterială diferenţială;
– consumul de oxigen: evaluarea acestui parametru permite evaluarea nivelului de
efort şi a gradului de adaptare la solicitare a pacientului. În această categorie de parametri se
disting:
a) consumul maxim de oxigen (VO2 max), care depinde de modul de efectuare a
exerciţiului şi gradul de antrenament ș i evaluează starea funcţională cardio-pulmonară;
b) indicele de antrenare (Fitness index – FI), care se poate deduce din relaţia dintre
frecvenţa cardiacă (HR – heart rate) şi consumul maxim de oxigen (VO2 max):
VO2 max (ml / kg / min)
FI = ---------------------------- ---------
HR (bătăi / min )
Valorile indicelui de antrenare se interpretează astfel: foarte bun = 20, 5;
bun = 16, 5 – 20, 5; satisfăcător = 12, 5 – 16, 5; slab = 8, 5 – 12, 5; foarte slab = 8, 5.
Exerciţiul muscular se efectuează cu ergometre, care sunt aparate utilizate pentru
realizarea şi măsurarea efortului prestat, a cărui putere poate fi făcută să varieze între limite
destul de largi. În practică se utilizează cel mai frecvent două tipuri de ergometre: covorul rulant
ș i cicloergometrul.
Covorul rulant permite să se obţină efortul muscular printr-o activitate obişnuită,
mersul, iar puterea efortului poate fi modificată de tehnician schimbând fie viteza de deplasare a
benzii pe care merge subiectul, fie înclinarea benzii faţă de orizontală, fie ambele deodată. Dar
mărimea efortului prestat nu poate fi evaluată cu precizie pentru că ea depinde nu numai de cei 2
factori menţionaţi, ci şi de greutatea subiectului (persoane de greutăţi diferite care merg pe covor
rulant la aceeaşi viteză şi pantă a benzii, efectuează eforturi de puteri diferite), tipul mersului ș i
lungimea pasului. Aceș ti factori influenţează mărimea actuală a lucrului mecanic efectuat la
covorul rulant, efortul pe covor rulant exprimându-se în km/oră iar panta suprafeţei pe care se
merge în grade %.

45
Bicicleta ergometrică (cicloergometrul) permite să se obţină efortul prin pedalare
împotriva unei rezistenţe, a cărei mărime, ca şi frecvenţa pedalării pot fi modificate, variind
astfel puterea efortului prestat. Avantajul bicicletei ergometrice constă în posibilitatea de a varia
rapid mărimea efortului şi în faptul că acesta nu depinde de greutatea subiectului, iar
cicloergometrul conferă o mai bună condiţie de recoltare a aerului expirat şi a sângelui, precum
şi de măsurare a tensiunii arteriale.
Efortul efectuat la covorul rulant este întrucâtva mai mare decât cel realizat pe
cicloergometru, deoarece masa musculară solicitată este mai mare în primul caz, aportul maxim
de O2 fiind cu aprox. 7% mai mic pe cicloergometru, dar diferenţele nu par a fi semnificative în
condiţii clinice.
Protocoale folosite pentru testarea de efort:
1. Teste de efort la putere constantă (efort dreptunghiular): efortul este efectuat un timp
definit, de regulă 5 – 8 minute, la aceeaşi putere, apoi în funcţie de rezultatele obţinute, repetat,
după o pauză de durată convenabilă (între 3o min ș i 2 ore) la o putere inferioară sau superioară
menţinută constant acelaşi interval de timp;
2. Testul de efort la putere progresiv crescândă (testul în trepte sau de efort triunghiular):
puterea efortului este crescută la intervale prestabilite de la 1 la 6 minute, iar măsurările sunt
efectuate către sfârşitul fiecărui interval, testul continuând până la atingerea valorii maxime a
prelevării de O2 sau până la apariţia semnelor şi simptomelor care impun întreruperea efortului.
În general, durata exerciţiului muscular variază între 8 ș i 15 minute.
Testele în trepte sunt folosite mai frecvent, scopul fiind determinarea puterii efortului la
care prelevarea de O2, ventilaţia sau frecvenţa cardiacă ating valori maxime şi modul în care
evoluează diferiţii parametri ai efortului. În cursul testelor în trepte cu durată scurtă de 1 – 3
minute pentru fiecare treaptă, nici schimburile gazoase nici ventilaţia şi nici răspunsul
cardiovascular nu ating starea stabilă.
Capitolul 4.: Implementarea unui program comprehensiv de reabilitare
pulmonară
4.1.: Definiţia şi componentele unui program de reabilitare pulmonară
Recuperarea medicală reprezintă „medicina a treia”, după medicina preventivă şi
medicina farmacologică. Aparatul respirator este şi el unul dintre domeniile care ofertează o
gamă largă de entităţi, care reclamă escaladarea unui program de recuperare medicală pulmonară
(PRP) complex.

46
Un PRP reprezintă o structură complexă, multidimensională, de servicii care se
adresează pacienţilor cu dizabilităţi/invaliditate şi decondiţionare determinate de boli pulmonare
cronice, precum şi familiilor acestora, cu scopul de a optimiza performanţa fizică şi psihosocială
şi de a asigura o mai mare autonomie pacientului. Optimizarea tratamentului medical, sevrajul
tabagic, educarea terapeutică, kinetoterapia, dietetica, suportul psihosocial ș i re-antrenamentul
la efort, fac parte integrată dintr-un PRP, iar gradul lor de impact este evidenț iat de medicina
bazată pe dovezi (EBM-evidence based medicine): nivel A de evidenț e.
Cât de importantă este reabilitarea pulmonară (RP) în viziunea American College of
Chest Physicians (ACCP), American Thoracic Society (ATS) ș i European Respiratory Society
(ERS) se poate deduce şi din faptul că în toate ghidurile din ultimii 10 ani, dacă ne referim numai
la BPOC, RP este recomandată a se începe cât mai precoce, chiar din stadiul II.
Preconizăm că noţiunile sau datele expuse se vor referi primordial la BPOC, pe de o
parte dat fiind frecvenţa mare în populaţie a acestei maladii şi trendului ascendent imperios (cu o
rată de creştere de 163 %) estimat de OMS în ultimile decenii, trend care va continua şi în
următoarele decade, plasând-o până în 2020 pe locul al II-lea ca şi cauză de mortalitate şi pe
locul al V-lea ca handicap; iar pe de altă parte, pentru că programele vizând alte boli pulmonare
cronice, precum fibroza chistică, broşiectaziile, bolile neuromusculare etc, fac obiectul unei
tratări în capitole rezervate specific.
4.2.: Infrastructură, facilităţi, echipamente
Pentru derularea unui PRP trebuie să existe o infrastructură adecvată, dotată cu
aparatura necesară testării ș i antrenării la efort. Acestu lucru se poate realiza optim în cadrul
unui centru „dedicat” care să cuprindă:
unitate cu paturi (în cazul spitalizărilor de zi);
cabinet de consultaţie;
cabinet de explorări funcţionale respiratorii;
cabinet pentru testare de efort;
spaţiu rezervat pentru predarea noţiunilor elementare despre boală şi factorii de
risc pacienț ilor ș i familiilor acestora;
spaţiu destinat ș edinţelor de consiliere pentru renunț are la fumat, psihoterapie
sau relaxare;
sală de sport, bine ventilată având un nivel de încălzire plăcut şi care să fie
suficient de largă pentru numărul anticipat de pacienţi care se doreşte;
culoar suficient de larg (min. 3 m) şi lung (30 m) pentru testele de mers;

47
acces facil la vestiare, grupuri sanitare, sală de tratamente;
echipament pentru intervenţie de urgenţă: defibrilatoare, oxigen, măşti, etc;
sală pentru aerosoloterapie.
Dacă mai există în dotare ș i bazin cu apă, locuri de plimbare cu ambient natural şi
nepoluat, locuri de parcare, etc, centrul respectiv se apropie de standardele de vârf.
4.3.: Echipa multidisciplinară de reabilitare pulmonară
Modelul comprehensiv de recuperare pulmonară recomandat pacienţilor cu afecţiuni
pulmonare cronice poate fi realizat doar prin implicarea unei echipe multidisciplinare, în cadrul
căreia fiecare membru deţine responsabilităţi bine stabilite, în funcţie de pregătirea sa
profesională. În timp ce unele sarcini pot fi îndeplinite de mai mulţi membri ai echipei, altele
necesită deprinderi specifice, capacitate de expertiză şi trebuie îndeplinite de un anumit membru
al acesteia.
Pentru a spori eficienţa activităţii în echipă este importantă delimitarea sarcinilor încă
de la includerea pacientului în programul de recuperare. Pentru o bună comunicare între
personalul medical, se recomandă organizarea periodică a întâlnirilor care să prilejuiască
discutarea evoluţiei pacienţilor incluşi în program, progresele dar şi dificultăţile întâmpinate,
măsurile care trebuie luate în continuare. Este utilă, de asemenea, nominalizarea unui
coordonator, care să supravegheze buna desfăşurare a programului, cunoaşterea amănunţită a
situaţiei clinice şi a evoluţiei fiecărui pacient fiind o condiţie necesară pentru coordonatorul de
program, care are datoria de a stabili consulturile periodice cu medicul curant, căruia trebuie să-i
furnizeze ultimele informaţii legate de pacient.
Medicul pneumolog, care posedă capacitate organizatorică, managerială şi abilităţi de
comunicare, este de obicei coordonatorul programului de recuperare. În România, însă,
medicului îi revin simultan multe dintre atribuţiile membrilor echipei, iar majoritatea
covârşitoare a instituţiilor de profil din ţara noastră nu beneficiază încă de avantajul unei echipe
complete de recuperare.
Ideal, componenţa echipei de reabilitare pulmonară este următoarea:
Directorul echipei multidisciplinare ar trebui să fie medicul pneumolog cu abilităţi
organizatorice şi manageriale. Acesta va trebui să împartă sarcinile în cadrul echipei de
recuperare, să urmărească îndeplinirea lor şi să conducă şedinţele periodice ale echipei de
organizare. Deşi pacienţii pot fi adresaţi recuperării pulmonare de către medici din diferite
specialităţi, directorul echipei este cel care va hotărî oportunitatea includerii acestor pacienţi în
programul de reabilitare pulmonară. Este necesară o pregătire specializată a medicului
pneumolog în managementul pacientului cu afecţiune pulmonară cronică. Acesta evaluează

48
pacientul şi face recomandările medicale necesare, recomandă includerea acestuia într-un
program de reabilitare pulmonară, stabileşte parametrii programului de antrenament în funcţie de
rezultatele testării la efort, încurajează pacientul să participe la toate acţiunile organizate în
cadrul programului, reevaluează periodic pacientul ș i susţine activitatea tuturor membrilor
echipei.
Kinetoterapeutul evaluează nevoile fizice ale pacientului, concepe şi conduce
programul de antrenament fizic, individualizează exerciţiile fizice în funcţie de toleranţa
individuală a fiecărui pacient, creează programe corespunzătoare, monitorizează pacienţii pe
durata antrenamentului, oferă sfaturi practice privind eforturile recomandate şi pe cele care nu le
pot practica în siguranţă în cadrul activităţilor cotidiene, inclusiv alte activităţi sportiv-recreative.
De asemenea, contribuie împreună cu familia pacientului la creşterea gradului de independenţă
fizică al acestuia. În timpul şedinţelor de antrenament fizic, pacienţii cu afecţiune respiratorie
cronică necesită o monitorizare atentă datorită hipoxemiei, bronhospasmului, dispneei sau altor
comorbidităţi cardiovasculare. Pentru realizarea optimă a acestei sarcini, în timpul şedinţelor de
antrenament trebuie să existe un kinetoterapeut la maxim 4 pacienţi respiratori.
Asistentul (asistenta) de recuperare participă la procesul de informare şi educare a
pacientului şi a familiei în centrele de recuperare sau la domiciliu şi asigură complianţa la
tratamentul prescris. Asistentul medical este interfaţa dinspre centrul de recuperare şi pacient.
Farmacistul comunică pacientului eventualele interacţiuni medicamentoase ce poate să
apară de-a lungul tratamentului, ajustează împreună cu medicul pneumolog dozele de
medicament la cei cu insuficienţă renală sau hepatică.
Dieteticianul se ocupă de sfatul alimentar, structura meselor şi aportul de lichide,
evaluează necesarul caloric şi proteic al pacientului, consiliază pacienţii referitor la dieta şi
obiceiurile alimentare sănătoase pe care ei trebuie să le deprindă în cadrul unor şedinţe de grup
sau individuale, furnizează informaţii privind conţinutul caloric al alimentelor, face recomandări
individualizate pacienţilor care au indicaţia de a scădea în greutate, clarifică concepţiile eronate
şi neînţelegerile pe care pacienţii le au referitor la dietă, propune reţete ale unor preparate
culinare sănătoase şi chiar demonstrează efectiv prepararea acestora.
Psihologul evaluează starea psihică a pacienţilor şi furnizează informaţiile semnificative
tuturor membrilor echipei, coordonează şedinţele de relaxare şi de mangement al stresului în
grup sau individual, facilitează schimbarea stilului de viaţă prin terapii comportamentale, are un
rol important în managementul depresiei şi anxietăţii la pacienţii cu afecţiune pulmonară cronică,
evaluează calitatea vieţii pacienţilor şi propune soluţii pentru îmbunătăţirea acesteia.
Terapeutul ocupaţional asistă pacientul cu afecţiune pulmonară cronică în redobândirea
capacităţii de a funcţiona efectiv şi independent în familie, societate, la locul de muncă venind în

49
întâmpinarea dorinţelor şi priorităţilor pacientului. Evaluează statusul funcţional şi capacitatea
pacientului de a efectua activităţile vieţii zilnice (ADL), inclusiv activitatea sexuală, activităţi
recreative şi sociale. Stabileşte împreună cu pacientul scopuri realiste, prescrie activităţi cu
caracter funcţional, astfel încât pacientul să folosească deprinderile însuşite acasă sau la locul de
muncă. Este răspunzător în mod direct de aspectele vocaţionale ale recuperării pulmonare:
stabileşte dacă pacientul este apt din punct de vedere funcţional pentru a se reîntoarce la muncă,
concepe teste de simulare a muncii pe care urmeză să o presteze pacientul, vizitează locul de
muncă, informeză angajatorul cu privire la necesităţile specifice ale pacientului cardiac,
sugerează necesitatea reorientării profesionale în cazurile ce impun această măsură. Acţiunile
sale sunt adeseori suplinite, în ţara noastră, de pneumolog, kinetoterapeut şi asistenta medicală.
Asistentul social contribuie la adaptarea psihosocială a pacienţilor şi familiilor acestora
prin educaţie şi intervenţie. Are un rol deosebit în special în faza acută a bolii, când încearcă să
detecteze orice problemă de ordin psihosocial şi oferă consiliere dacă este necesară; poartă
discuţii privind impactul bolii asupra pacientului şi familiei, a stării emoţionale a acestora, a
situaţiei financiare, facilitează accesul la servicii comunitare, vizitează bolnavul periodic în
perioada de convalescenţă.
Medicul de familie încurajează participarea pacienţilor cu afecţiuni cronice în programe
de recuperare, are un important rol educaţional, este responsabil de urmărirea pe termen lung a
pacienţilor, evaluează periodic managementul factorilor de risc pulmonar, asigură modificările în
stilul de viaţă al pacientului şi monitorizează evoluţia pacientului pe termen lung.
Recuperarea pulmonară la pacienţii cu deficienţe sau dizabilităț i respiratorii cronice
este astfel un proces continuu, care începe în spital şi se continuă în afara acestuia, la domiciliul
pacientului, având la bază o permanentă comunicare între membrii echipei de recuperare şi
pacient.
Evaluarea cunoşinţelor de specialitate şi a competenţelor membrilor echipei de
recupereare trebuie efectuată cu regularitate de către coordonatorul acesteia (anual sau la 6 luni).
De asemenea, pregătirea membrilor echipei multidisciplinare, cât şi a celor veniţi în echipă,
pentru a-şi îndeplini cu succes sarcinile, va trebui realizată cu ajutorul unor cursuri şi programe
la nivel naţional, efectuate sub patronajul Societăţii Române de Pneumologie prin intermediul
Grupului de Lucru de Recuperare Pulmonară.
4.4.: Tipuri de programe de reabilitare pulmonară
Orice PRP necesită un timp îndelungat de derulare, minim 6-8 săptămâni, ș i dacă mai
adăugăm ș i afecț iunea ca atare cu gradul de handicap respectiv, înţelegem cât de importantă
devine motivarea şi, implicit, complianţa bolnavilor.

50
De aceea, PRP trebuie să fie cât mai flexibile venind atât în întâmpinarea cerinţelor
pacienţilor, dar şi adaptate modelului de dizabilitate sau handicap al bolnavului, într-un cuvânt să
fie individualizate. Ţinând cont de modul cum pot fi satisfăcute aceste cerinţe, s-au configurat
mai multe categorii de PRP:
”in patient” - pacienţii internaţi într-o structură specializată din cauza unor
dizabilităţi sau handicapuri mari sau cei aflaţi încă instabili (convalescenţă după o exacerbare sau
după un tratament într-o secţie de terapie intensivă) sau cei capabili de a merge periodic la un
centru de RP;
„out patient”- (modelul extern de ambulatoriu) - pacienţii ambulatori care se
adresează centrului de profil venind la şedinţe de reabilitare regulat. Poate funcţiona şi sub
formula internării (staţionar) de zi, cu prezentări multiple. Pacientul trebuie încurajat ca între
şedinţe să efectueze singur un antrenament fizic la domiciliu.
„home patient” (home based pulmonary rehabilitation programs) - asistenţa
medicală de reabilitare pulmonară la domiciliul pacienţilor, care în ţara noastră ar putea fi într-un
fel asimilată cu sistemul de îngrijire la domiciliu (durata 6 săptămâni - 18 luni);
„community rehabilitation” - centre sportive/medicale/săli de sport, aflate în
arealul de domiciliu al unui grup de bolnavi. Acest tip de program este în fază incipientă de
dezvoltare.
Pacienţii cu BPOC sever se pare că ar beneficia mai mult atunci când reantrenamentul
se efectuează într-o unitate spitalicească, decât la domiciliu. Dimpotrivă, RP home patient ar fi
recomandată la bolnavii moderat afectaţi, care prezintă o toleranţă la efort mai puţin alterată şi
un nivel de anxietate mai uşor.
Pentru cei ce vor fi integraţi în programe de tip home-based, o evaluare iniţială în spital
şi supravegherea periodică sunt importante.
Durata minimă a unui program de reabilitare nu a fost precis delimitată. În funcţie de
complexitatea cazului şi posibilităţile centrului se pot face 2-3-5 şedinţe/săptămână, timp de 6-12
săptămâni, ceea ce se traduce printr-un cumul ≥ 72 ore.
După fiecare exacerbare (internare) unii autori recomandă ca pacientul să reintre într-un
program de reabilitare, indiferent dacă a mai participat.
Durata şedinţelor per săptămână este în jur de 150 minute, din care 60 minute sunt
alocate educării medicale (explicarea medicaţiei, nutriţiei, anatomiei, etc.) şi 90 minute pentru
exerciţiile fizice, această durata adaptându-se în funcţie de tipul de program.
4.5.: Selecţia bolnavilor pentru includerea în programul de reabilitare

51
RP are două scopuri majore: 1. amelorarea simptomelor şi 2. ajutarea pacienț ilor să
poată atinge un nivel optim de activitate. Acestea pot deveni realitate dacă bolnavul îşi schimbă
stilul de viaţă devenind mai activ fizic, concomitent cu asimilarea cunoştinţelor despre evitarea
factorilor de risc şi „gestionarea” simptomelor în repaus, la efort sau cele care anunţă o perioadă
instabilă.
Succesul RP este determinat, cel puţin în parte, de o selecţie corespunzătoare a
bolnavului. Candidatul ideal este pacientul cu o limitare funcţională de la moderat la severă, care
se gaseşte într-o fază stabilă consecutiv terapiei dedicate standard, neîmpiedicat sau limitat de
alte entităţi patogenice serioase sau instabile, doritor şi capabil ca să înveţe despre boala de care
suferă şi motivat să aloce timp şi efort pentru asumarea unui asemenea PRP.
Programele comprehensive de reabilitare pulmonară sunt recomandate, în special la
pacienţii care păstrează o afectare funcţională, în ciuda instituirii unei terapii farmacologice
optime.
Practic, toţi pacienţii cu boală respiratorie cronică obstructivă simptomatici ar trebui
incluşi într-un PRP de mai mică sau mai mare complexitate, în funcţie de caracteristicile bolii şi
de posibilităţile centrului spitalicesc.
Vârsta sau gradul afectării funcţiei pulmonare nu sunt un criteriu prohibitiv de selecţie,
ci orientează spre un anumit tip de PRP: De exemplu, hipoxemia de repaus nu constituie o
contraindicaţie în finalizarea cu succes a unui PRP. Realizarea unei probe de efort maximale este
indispensabilă pentru identificarea eventualelor contraindicaţii, cât şi pentru individualizarea
intensităţii antrenamentului.
Contraindicaţia absolută este lipsa de complianţă sua lipsa dorinţei de a participa la
acest program. Celelalte criterii de excludere vor fi considerate în contextul particular al
pacientului ţinând cont de comorbidităţile şi medicaţia aferentă:
Contraindicaţii generale: deficite neurologice majore, deficite neuromusculare
majore, deficite ortopedice;
Contraindicaţii pulmonare: PaO2 < 40 mmHg, PaCO2 > 70 mmHg, hipertensiune
pulmonară severă;
Contraindicaţii cardiovasculare: angina instabilă, insuficienţa cardiacă
decompensată, infarct miocardic recent (sub 4săptamâni), aritmii cardiace necontrolate, inclusiv
bloc atrio-ventricular (BAV) grad II sau III, stenoza aortică simptomatică severă, cardiomiopatia
hipertrofică, miocardita recentă, TAs în repaus > 200 mmHg, TAd în repaus >100 mmHg,
pericardita acută, anevrismul disecant suspect sau cunoscut, tromboflebita, embolia pulmonară
sau sitemică recentă.

52
Altele: disfuncţie hepatică, insuficienţă renală, cancerul metastatic, deficitul
cognitiv sever, afecţiunile psihiatrice asociate unui status deficitar al memoriei şi complianţei,
impedimente de comunicare, auz sau capacitate vizuală limitată, abuz de substanţe care
determină adicţie.
4.6.: Antrenamentul fizic
Majoritatea clinicienilor consideră antrenamentul fizic ca reprezentând componenta
centrală, „elementul cheie”, a RP. Limitarea capacităţii de efort este unul din semnele cardinale
ale BPOC, alături de dispnee şi diminuarea calităţii vieţii, inactivitatea fizică fiind cauza
principală a decondiţionării musculaturii pacientului cu BPOC. De aceea, intervenţia prin
reantrenament fizic apare ca şi o modalitate terapeutică logică.
Indiferent de tipul de antrenament fizic efectuat, important este ca acesta să se adreseze
primordial acelor grupe musculare care sunt implicate în activităţile zilnice curente (ADL), fiind
necesar ca exerciţiile fizice să se adreseze nu numai musculaturii membrelor inferioare, ci şi
celor superioare. Antrenamentul trebuie să amelioreze funcţia musculară, posturarea,
coordonarea, echilibrul şi efectuarea cât mai eficientă a ADL.
În funcţie de abilităţile pacientului şi facilităţile oferite de centru, pentru musculatura
extremităţii inferioare se vor combina plimbatul, urcarea scărilor, cicloergometria sau înotul, iar
pentru extremitatea superioară vor fi folosite de la banalele greutăţi de mână până la accesarea
circuitelor de rezistenţă. Încărcarea va trebui dozată şi supravegheată cu atenţie, mai ales la
bolnavii vârstnici şi la cei sub corticoterapie cronică, pentru a se evita riscul de rupere musculară,
a tendoanelor sau oaselor.
Deoarece musculatura centurii superioare serveşte concomitent mişcărilor membrului
superior şi procesului de ventilaţie, la bolnavii cu BPOC pot apare desincronizări în respiraţie
datorită faptului că exerciţiile fizice făcute cu braţele deturnează musculatura respiratorie
accesorie de la efortul necesar inspiraţiei spre cel efectuat de membrul superior. Pe lână aceasta,
mai trebuie luat în considerare faptul că musculatura membrelor inferioare, spre deosebire de cea
a membrelor superioare suferă modificări structurale involutive mai pronunţate (transformarea
spre fibre de tip II, mai fatigabile), care va afecta funcţia şi capacitatea globală de efort a
individului: puterea dezvoltată de qvadriceps este mai mică decât cea de la nivelul mâinii.
Analiza morfologică şi histochimică a eşantioanelor bioptice musculare, a arătat că
anduranţa musculară este mai afectată decăt puterea musculară. Cu toate acestea, exerciţiile
fizice prescrise vor căuta îmbunatăţirea atât a anduranţei, cât şi a puterii musculare.
Posturarea şi meţinerea sau revenirea la o flexibilitate cât mai bună sunt elemente care
nu trebuie omise. Astfel, se ştie că un pacient cu BPOC are o postură compromisă de nişte umeri

53
rotunzi, „lăsaţi/căzuţi”, din cauza lipsei anduranţei musculaturii centurii scapulare combinată cu
o inflexibilitate a muşchilor pectorali. Din acest motiv, întărirea musculaturii centurii cu
ridicarea şi tragerea înapoi a umerilor, împreună cu mărirea flexibilităţii pectoralilor, va duce la
arborarea unei posturi normale capabilă să restaureze o mecanică respiratorie ameliorată. Alte
metode, precum electrostimularea excito-motorie şi suportul ventilator sunt rezervate cazurilor
severe, antrenamentul aerobic la bolnavii respiratori realizând semnificative ameliorări ale
capacităţii de efort, chiar în absenţa oricăror îmbunătăţiri a testelor respiratorii statice, până la
35%.
4.7.: Evaluarea programului: monitorizare, eficacitate, beneficii
4.7.1.: Monitorizare
Evaluarea completă a bolnavilor selectaţi, cu stabilirea cât mai riguros posibil a
stadiului bolii, a simptomatologiei, a gradului de disfuncţie respiratorie, a complicaţiilor bolii, a
comorbidităţilor, a impactului pe care boala îl are asupra vieţii pacientului, constituie demersul
pentru alegerea celui mai adecvat tip de program corespunzător cazului respectiv.
Parametrii obţinuţi în urma evaluării la includerea în PRP vor fi urmăriţi şi comparaţi
periodic pentru a se cunatifica eficienţa/noneficienţa PRP, precum şi ajustarea strategiilor de
creştere a eficienţei.
În principiu, parametrii urmăriţi sunt aceeaşi ca ș i la evaluarea de la includerea în PRP,
pentru a putea obiectiva dinamica modificările obţinute: măsurarea funcţiei pulmonare,
aprecierea simptomatologiei, a toleranţei la efort, a calităţii vieţii, ADL, statusului nutriţional.
Rezultatele RP nu sunt uşor de cuantificat, adesea divergente, din cauza interferenţei
mai multor factori, cum ar fi:
Predicţia potenţialului de efort prin testarea funcţei pulmonare în repaus este
inexactă, chiar dacă sistemul cardiovascular este integru;
Între reducerea capacităţii la efort şi afectarea funcţiei pulmonare există o slabă
corelaţie;
Exacerbările frecvente sunt factori care influenţează variabilitatea parametrilor
fiziologici şi cei ai calităţii vieţii, putând masca beneficiile obţinute cu orice tip de tratament;
Modalitatea de evaluare a rezulatelor: dacă se noteză doar volumetria pulmonară,
rezultatele obţinute pot fi foarte puţin modificate, de aceea, se recomandă utilizarea indicilor
compoziţi (ex. Indicele BODE);
Heterogentitatea protocoalelor şi frecvenţa re-antrenamentelor de efort;
Influenţa contextului psiho-social.

54
4.7.2.: Eficacitate
RP s-a dovedit eficace în toate categoriile de PRP utilizate în diferite centre. Totuşi,
trebuie menţionat că majoritatea PRP a căror rezultate au fost pblicate, s-au desfăşurat în centre
specializate cu programe de tip in-patient sau out-patient. Astfel, după 1,5 - 3 luni de derularea
unui program se consideră că acesta a fost eficace dacă:
S-a obţinut o creştere a capacităţii de efort;
Testul de mers de 6 minute s-a ameliorat cu 10 - 25% (ceea ce corespunde la 50 -
80 m);
S-a obţinut o anduranţă de minimum 10 minute la mersul pe covor rulant sau
minimum 5 minute la cicloergometru, efectuată la efort submaximal;
Creşterea consumul maximal de oxigen (VO2 max);
Pentru aceeaşi intensitare a efortului fizic se constată o reducere a ventilaţiei, a
lactacidemiei şi o ameliorare a activităţii enzimelor oxidative;
S-a înregistrat o creştere ponderată mai mare de 2kg/8 săptămâni la pacienţii
subponderali;
S-a observat o îmbunatăţire semnificativă a calităţii vieţii;
Reducerea senzaţiei de dispnee în cursul efortului.
4.7.3.: Beneficii
Dacă la şedinţele de monitorizare a PRP se obț in rezultatele menț ionate, atunci ele se
vor traduce în următoarele beneficii:
reducerea simptomatologiei respiratorii (dispeneea şi fatigabilitatea);
creşterea capacităţii la efort;
îmbunătăţirea calităţii vieţii;
creşterea abilităţii de a realiza activităţile cotidiene;
ameliorearea simptomelor psihice (remiterea anxietăţii şi a depresiei);
lărgirea cunoştinţelor despre boală şi tratamentul acesteia;
reducerea spitalizărilor şi a utilizării resurselor medicale;
reinserţia profesională, pentru unii pacienţi;
creşterea supravieţuirii prin reducerea numărului ș i gravităț ii exacerbărilor.
Povara economică reprezentată de BPOC este imensă, atât prin ceea ce înseamnă
costurile directe legate de tratament/monitorizare/complicaţii, cât mai ales prin costurile
indirecte, legate de pierderile în productivitate datorate incapacităţii temporare de muncă.

55
Costurile directe per pacient/an variază între 6469 $ (USA-1993), 1154 £ (UK-1996), 4366 €
(Franţa-2004), 1876 € (Spania-2003).
Important, din punctul de vedere al RP, este că în aproape toate studiile publicate se
menț ionează că se cheltuie 25 – 35 % pentru îngrjire în spital, 40 % pe medicaţie, 15 – 30 %
monitorizare/teste diagnostice şi doar 10 – 15 % cu îngrijirea la domiciliu, respectiv aprox. 45
€/şedinţă de RP ambulatorie. În European White Book (2003) se arată că din cauza incapacităţii
temporare de muncă, numai în Europa de Vest pierderile de productivitate se cifrează la 28,5
miliarde € anual, cheltuielilor totale în ambulatoriu revenindu- le 4,7 miliarde €.
Aș adar, creș terea toleranț ei la efort, ameliorarea dispneei ș i îmbunătăț irea calităț ii
vieț ii constituie beneficiile acceptate de majoritatea autorilor. Aceste beneficii sunt superioare
în PRP out-patient, comparativ cu cele obț inute în modelul home-patient.
Duratea beneficiilor este determinată în primul rând de complianț a pacientului cu
prescripț iile făcute ș i perseverenț a sa în a-ș i schimba ș i însuș i un nou mod de viaț ă. Se va
mai avea în vedere că odată ce au încheiat PRP bolnavii au, în general, tendinț a de a sista
antrenamentul fizic. De aceea, PRP desfăș urate pe o durată mai mare ș i sub supraveghere
specializată au cele mai mari ș anse de succes de asimilare a unui nou mod de viaț ă mai activ
cu evitarea factorilor de risc. Aș adar, beneficiile pot persista între 12-18 luni după terminarea
unui PRP.
Pentru monitorizarea pacienț ilor care au finalizat un PRP, coordonatorii de programe
oferă o mentenanț ă pe o durată variabilă de timp, mentenanț ă ce constă în rumărirea pe o
durată determinată a pacienț ilor, cu supunerea acestora la câteva teste simple pentru verificarea
cunoș tinț elor, urmărirea exerciț iilor la câteva ș edinț e. Această monitorizare se poate face
atât prin mijloace de comunicare la distanț ă (e-mail, telefon) sau dacă pacientul are posibilitatea
de transport, ar fi de preferat să revină regulat la un control de rutină.
De asemenea, pacienț ii sunt încurajaț i să ț ină legătura cu personalul clinicii (pentru
informaț ii ș i eventuale neclarităț i sau chiar pentru acutizări ce pot surveni), cât ș i cu grupul
de „suport” din care au făcut parte.
Capitolul 5.: Kinetoterapia pentru reabilitarea BPOC
5.1.: Principii generale, obiective ș i metode
Kinetoterapia reprezintă metoda terapeutică de bază, indiferent de stadiul BPOC,
care se adresează direct celor mai importante verigi fiziopatologice ale bolii respiratorii ș i

56
reprezintă o terapie de permanenţă şi de domiciliu, pe care bolnavul şi-o poate aplica cu
succes oriunde s-ar găsi.
În alcătuirea unui plan de recuperare se ţine cont de următoarele principii:
1.“Primum non nocere!” Înainte de toate să nu faci rău! Principiul lui Hipocrate,
valabil pentru orice formă de terapie conservatoare sau radicală, toate celelalte principii
fiindu i subordonate.
2. Precocitatea instituirii tratamentului este un principiu care derivă din
promptitudinea stabilirii diagnosticului ș i începerii tratamentului.
3. Principiul individualizării efortului organismul răspunde individual, diferit, la
acelaşi efort.
4. Principiul progresivităţii efortului are la bază legea forţei excitantului, descrisă de
Pavlov, care spune că răspunsul organismului la efort creşte proporţional cu intensitatea
efortului.
5. Principiul economiei de energie metodologia constă în alegerea utilizării unui
număr minim de muşchi în efectuarea unei mişcări, în detrimentul unui număr maxim de
muşchi utilizaţi pentru efectuarea aceleiaşi mişcări, cu scopul unui consum minim de oxigen.
6. Principiul continuităţii efortului se bazează pe legea adaptabilităţii şi
reversibilităţii.
Obiectivele kinetoterapiei respiratorii sunt următoarele:
dezobstrucţia căilor aeriene;
reglarea volumelor pulmonare şi îmbunătăţirea schimburilor gazoase;
prevenirea şi corectarea deformărilor de statică ale ansamblului corporal;
tonifierea musculaturii respiratorii, în special al cuplului diafragm - transvers;
combaterea tensiunilor muşchilor inspiratori accesorii (sternocleidomastoidian,
trapezi, scaleni, pectorali);
controlul şi coordonarea respiraţiei;
readaptarea pacientului la efort;
reintegrarea pacientului în cadrul socio-profesional.
În cadrul kinetoterapiei respiratorii sunt incluse ș i următoarele metode, care pot fi
considerate în acelaşi timp şi etape sau obiective majore folosite în recuperarea bolnavilor cu
BPOC:
Relaxarea;
Posturarea;

57
Gimnastica respiratorie propriu-zisă sau reeducarea respiratorie;
Antrenamentul la efort dozat;
Educarea tusei;
Educarea vorbitului;
Terapia ocupaţională.
5.1.1.: Relaxarea în tratamentul BPOC
Expresia de "relaxare" este astăzi foarte frecvent utilizată atât de corpul medico-
sanitar, cât şi de marele public, dar din păcate este puţin aplicată şi mai ales incorect
aplicată. Relaxarea a devenit o metodă de mare valoare, utilizabilă în profilaxia bolilor ca şi
tratarea sau recuperarea lor. Relaxarea constituie primul pas al unui program de recuperare.
Pentru pacientul bronhopulmonar relaxarea devine o metodă terapeutică de mare
importanţă, uneori de neînlocuit, deoarece:
poate reprezenta, la unii pacienț i cu BPOC, o reală terapie pentru prevenirea
şi oprirea crizelor paroxistice, diminuând nevoia de simpatomimetice, deoarece se ştie că
hiperreactivitatea emoţională este un stimul pentru bronhospasm, dispnee şi tuse;
înlătură o serie de condiţii inhibitorii care perturbă comanda ventilatorie;
reechilibrează tonusul muscular general şi al musculaturii respiratorii în
special;
scade cererea de O2 a organismului, ca şi producţia de CO2. Anxietatea şi
tensiunea crescută musculară determină consum de O2 şi producere de CO2 crescute;
îmbunătăţeşte starea psihoemoţională a bolnavului, fiind indisolubil legată de
psihoterapie.
Prin generalizare, s-ar putea defini relaxarea ca procesul prin care un sistem, care a
fost scos din starea de echilibru revine la starea de echilibru iniţială sau la o altă stare de
echilibru. Ea este în acelaşi timp un proces organic şi unul psihologic sau, altfel exprimat,
este un proces psihosomatic cu valoare terapeutică.
Se cunosc 2 tipuri metodologice de relaxare:
A. Relaxarea "extrinsecă", în care rezolvarea stării de tensiune este mediată de un
factor extern pacientului, ceea ce creează o stare de dependenţă a acestuia de factorul extern:
1. Terapia medicamentoasă (sedative, miorelaxante, neuroplegice etc.);
2. Masajul sedativ, miorelaxant;
3. Aparatura de relaxare (masa sau fotoliul vibrant etc.);

58
4. Hipnoza.
Toate aceste metode sunt utilizate în practica medicală, în funcţie de specializarea
terapeutului. Dezavantajul acestor metode este poziţia pasivă pe care o are pacientul faţă de
terapia de relaxare, ceea ce şi face să nu se producă de fapt o adevărată relaxare, cu excepț ia
hipnozei, care prezintă particularitatea de a induce relaxarea printr-o cale parafiziologică.
B. Relaxarea "intrinsecă" este astăzi considerată ca singura capabilă să inducă o
adevărată relaxare. Subiectul îşi execută el însuşi relaxarea, este autonom, chiar dacă un
instructor îi dirijează şedinţele de relaxare până la învăţarea tehnicilor respective. Numai prin
acest gen de relaxare se asigură inhibiţia reciprocă: psihic = muşchi.
În prezent există 3 mari curente (şcoli) care realizează autorelaxarea:
1. Curentul oriental: Hatha-Yoga (India), Zen (Japonia) ș i Soufis (Iran).
Aceste curente au origine comună ș i reprezintă sistemul de autorelaxare cel mai perfect şi
complet, dar se învaţă lent, în luni şi chiar ani de zile, motiv pentru care este mai puţin un
mijloc terapeutic, cât mai mult unul profilactic.
2. Curentul fiziologic, introdus de Edmund Jacobson şi care are la bază
relaxarea progresivă pe baza principiului de identificare kinestezică a stării de tensiune
(contracţie) musculară, în antiteză cu cea a lipsei de contracţie (relaxare).
Pacientul va executa, după o anumită tehnică contracţii - decontracţii la nivelul
diverselor grupe musculare. Contracţia trebuie să aibă forţa 3 din "testingul"-ul muscular,
adică doar atât cât segmentul respectiv este ridicat antigravitaţional. Această ridicare trebuie
făcută de pacient sub imaginea "că de-abia o poate executa" . Progresiunea constă în
realizarea mentală a efortului de ridicare, desprinzând tot mai puţin segmentul de planul
patului, până când practic nu-l mai desprinde deloc decât mental. Decontractarea se face
printr-o concentrare maximă de relaxare, care determină căderea liberă a segmentului sub
imaginea "de eliberare, de cădere". Sincronizarea respiratorie cu aceste 2 faze (contracţie -
relaxare) este deosebit de importantă: se inspiră pe contacţie ș i se expiră pe faza de relaxare.
5.1.2.: Posturarea în tratamentul BPOC
Observând bolnavii bronhopulmonari, se constată că, intuitiv, unii dintre aceştia
adoptă în anumite momente mai dificile (criză de dispnee, chinte de tuse) unele poziţii
particulare ale trunchiului şi chiar ale întregului corp, poziţii care le uşurează starea de
disconfort respirator.
Postuarea are un rol important în cadrul tratamentului unui pacient respirator,
indiferent de gravitatea stării clinice, de la cei cu dispnee de gradul V, care nu pot părăsi
patul, până la bolnavul care încă îşi continuă munca obişnuită.

59
Posturile relaxante şi facilitatoare ale respiraţiei
Posturile de relaxare se execută fie în pat, în poziţe de decubit lateral, fie pe un
scaun, în poziţie şezândă, evitându-se poziţia de decubit dorsal, care poate declanşa crize le.
în decubit lateral: pacientul menţine spatele cifozat, genunchii semiflectaţi şi antebraţele
încrucişate la piept;
în poziţie şezândă: pacientul menţine trunchiul în anteflexie cu spirjin anterior pe perne,
genunchii flectaţi, plantele pe sol, iar braţele ajută sprijinul anterior;
- postura facilitatoare pentru bolnavul dispneic, aflat în criză, este cea în care pacientul se
află în ortostatism, cu spatele sprijinit de un plan dur, coloana uşor cifozată, trunchiul în
anteflexie, umerii relaxaţi, membrele superioare atârnând în faţa corpului, genunchii uşor
flectaţi;
Posturarea pentru realizarea drenajului bronşic
Pacienţii care expectorează au nevoie de această metodă terapeutică, în scopul
evacuării secreţiilor bronşice. În acest caz, programul kinetic va fi individual şi se solicită
pacientului să şi aducă un borcan închis, ce conţine o cantitate de dezinfectant.

60
Metoda are la bază principiile gravitaţiei şi ale curgerii fluidelor datorită
gradientului de înălţime. Eficacitatea drenajului creşte prin asocierea acestei tehnici cu trei
factori: modularea fluxului aerian prin căile respiratorii în funcţie de fazele respiraţiei,
exercitarea unei presiuni externe pe torace în timpul expirului, care va creşte fluxul expirator,
ș i executarea de vibraţii sau tapotaj toracic.
Drenajul postural se execută obligatoriu dimineaţa, însă, în funcţie de necesităţi, se
poate executa de mai multe ori pe zi, cu 10 15 minute înainte de şedinţa de posturare
recomandându-se administrarea unui aerosol bronhodilatator. Ș edinţă de drenaj bronşic
durează maximum 45 de minute; durata unei poziţionări fiind de 5 10 minute.
Ca reguli generale, se respectă următoarele indicaţii: zonele cele mai încărcate se
drenează primele, la încheierea unei poziţionări, pacientul respirând profund, cu accent pe
expir, şi tuşeşte de câteva ori, expectorând într un recipient pe care trebuie să l aibă în
permanenţă la dispoziţie. După fiecare poziţionare, timp de aproximativ 1 minut,
kinetoterapeutul va executa vibraț ii sau tapotări deasupra segmentului care trebuie drenat
(când sputa este fluidă). Cele mai utilizate poziţii adoptate de pacient pentru realizarea
drenajului bronşic sunt:
pentru lobii superiori:
- regiunea anterioară: pacientul aşezat, cu trunchiul ridicat la verticală, cu sprijin pe perne;
- regiunea posterioară: pacientul în poziţie şezândă, uşoară anteflexie a toracelui superior pe
o pernă;
pentru lobii inferiori:
- regiunea anterioară: pacientul se aș ează în decubit dorsal, capul este menţinut pe pat fără
pernă ș i se plasează două perne sub şolduri, astfel încât capul să fie cu 30 cm sub nivelul
şoldurilor;

61
- regiunea posterioară: pacientul este aș ezat în decubit ventral, fruntea se sprijină pe mâini
ș i se plasează două perne sub şolduri, astfel încât capul să fie cu 30 cm sub nivelul
şoldurilor;
regiunea laterală:
- pacientul se aș ează în decubit lateral, cu 3 perne sub şold (drept şi, respectiv, stâng), astfel
încât diferenţa de nivel între regiunea şoldului şi regiunea capului să fie de 50 cm.
5.1.3.: Reeducarea respiratorie
Reeducarea respiratorie în cadrul tratamentului BPOC are următoarele obiective:
1. Să crească volumele de aer mobilizabile, pentru întreg plămânul sau numai în anumite
regiuni pulmonare;
2. Să scadă travaliul ventilator prin scăderea rezistenţelor dinamice la flux, prin
creşterea complianţei toracice sau prin ambele metode;
3. Să tonifice musculatura respiratorie;
4. Să controleze şi să coordoneze ritmul respirator.
a. Dirijarea aerului la nivelul căilor respiratorii superioare presupune reeducarea
inspirului şi expirului.
Inspirul pe nas rămâne forma cea mai fiziologică a respiraţiei: se solicită pacientului
să inspire pe nas, lin, prelung (imitând mirosirea unei flori), întrucât executarea forţată

62
determină bronhospasmul. Inspirul mobilizează diafragmul, fapt evidenț iat şi de bombarea
abdomenului.
Inspirul se execută pe nas, iar expirul pe gură, cu buzele strânse (ca pentru fluierat)
sau pronunţând literele “f”, “h”, “s”, “pf”. Această tehnică, numită “respiraţia cu buzele
strânse” (pursed lips breathing) creează o presiune reglabilă la ieşirea aerului în atmosferă,
împiedicând astfel colapsul bronș ic expirator.
Inspir Expir
b. Reeducarea respiraţiei abdominale presupune învăţarea respiraţiei abdominale
corecte: pacientul se află în decubit dorsal, cu capul în anteflexie prin sprijin pe pernă ș i cu
genunchii flectaţi, pentru relaxarea musculaturii abdominale. Mişcările respiratorii se vor
efectua sub control manual: inspirul va fi însoţit de antepulsia abdomenului, expirul de
retropulsia abdomenului. După ce se va obţine o respiraţie abdominală corectă, se vor asocia
mişcărilor abdominale cele ale toracelui inferior, realizând astfel cel mai corect model
respirator, cel al respiraţiei abdomino toracice inferioare.
c. Reeducarea respiraţiei costale are la bază conştientizarea mişcărilor toracice ce
se realizează prin producerea de către kinetoterapeut a unor contrarezistenţe pentru mişcările
costale, astfel forţând muşchii să lucreze la o tensiune crescută, mult mai uşor de sesizat de
către pacient: mâinile kinetoterapeutului se plasează pe zona dorită, cu degetele de a lungul
coastelor; se solicită expirul complet timp în care mâinile kinetoterapeutului execută o
presiune pe peretele costal, ce creşte pe măsură ce se apropie sfârşitul expirului (este faza de
punere în tensiune a musculaturii respective); inspirul va găsi în zona antrenată o
contrarezistenţă creată de mâinile kinetoterapeutului, ceea ce va necesita o creştere a
tensiunii musculaturii inspiratorii interesate pentru realizarea fazei de inspir; în continuare,
presiunea exercitată va slăbi treptat, pe măsură ce se termină inspirul, în aşa fel încât, în

63
final, toracele să fie liber de orice presiune. Tehnica cu contrarezistenţă se execută pe
următoarele zone: a. regiunea costală inferioară; b. regiunea costală mijlocie şi c. regiunea
costală superioară.
Controlul şi coordonarea respiraţiei este un obiectiv important al reeducării
respiratorii prin care se urmăreşte scăderea tahipneei prin conştientizarea unei scheme
ventilatorii adecvate deficitului funcţional respirator şi solicitărilor variate ale activităţii
zilnice. Astfel, se urmăresc scăderea frecvenţei respiratorii şi controlul fluxului de aer.
Scăderea frecvenţei respiratorii se realizează, la bolnavul obstructiv, prin controlul raportului
între fazele ciclului respirator iar creşterea pauzei postinspiratorii, reţinerea aerului în
plămâni (apneea postinspiratorie), se utilizează în scopul egalizării ventilaţiei la nivelul
tuturor compartimentelor pulmonare.
Controlul fluxului de aer la un bolnav dispneic se realizează prin prelungirea fazei
inspiratorii, concomitent cu scăderea ritmului respirator.
5.1.4.: Antrenamentul la efort dozat
Antrenamentul la efort al pacientului cu BPOC este metoda de neînlocuit în
recuperarea acestor bolnavi. Majoritatea pacienț ilor cu BPOC au o capacitate de efort
redusă, deoarece o bună parte din ei declansează crize de efort, iar alţii pierd această
capacitate în perioadele de acutizare ale fenomenelor sau îș i elimină treptat efortul de teama
eventualelor crize de dispnee. În timpul ș edinţele de antrenament se va lucra cu un efort
care să nu depăș ească 60 - 70 % din intensitatea la care apare criza de dispnee ș i se
recomandă ca sedinţa de antrenament să înceapă cu o încalzire generală, în care efortul este
uș or, la o capacitate de 60 % din capacitatea totală de efort, treaptă care se va creș te treptat.

64
Toleranţa la efort este principala măsura pentru aprecierea capacitaţii de muncă a
bolnavului respirator.
În timpul antrenamentului la efort se vor urmări urmatorii parametrii:
apariţia sau accentuarea dispneei;
apariţia unei stari de disconfort;
apariţia sau accentuarea unei respiraţii zgomotoase;
apariţia tahipneei;
creș terea ritmului cardiac peste 110-120 sau apariț ia aritmiilor;
apariţia unor dureri toracice de tip constrictiv (gheară) sau presiune în zona
sternului.
În timpul exerciţiului fizic, necesarul de O2 celular creşte şi concomitent creşte şi
eliminarea de CO2, obligând respiraţia să ţină pasul cu noua situaţie, respectiv să menţină
homeostazia gazelor şi ionilor de H. Pentru un individ sănătos, menţinerea homeostaziei în
efort este obişnuită, deşi CO2 se produce periferic în cantităţi mari. Doar în eforturi foarte
intense, când apare lactacidemia sau la altitudine mare, se instalează hipoxemia. În general,
se spune că efortul adecvat determină o stare izocapnică, izohidrică şi hipermetabolică.
În timpul unui efort constant, ventilaţia (VE) trece prin următoarele faze:
- faza 1 este o bruscă creştere a ventilaţiei, odată cu începerea efortului.
Valoarea acestei VE variază de la individ la individ, la un efort mediu este peste 50 % din VE
a fazei a 3-a, dar de obicei rămâne sub 50 %, iar la un efort intens VE a fazei 1 este o mică
fraţiune comparativ cu VE a fazei a 3-a;
- faza a 2-a este o tranziţie, reprezentând o creştere continuă de VE până se
atinge valoarea de "steady-state". Durata ei este în funcţie de intensitatea efortului, fiind cu
atât mai lungă cu cât efortul este mai intens;
- faza a 3-a este nivelul de "steady-state" al ventilaţiei, peste care aceasta nu
mai creşte oricât am prelungi efortul.
Existenţa unei perturbări la nivelul aparatului ventilator poate determina o retenţie a
CO2 cu acidoză respiratorie la valori mult mai mici de efort decât în condiţii fiziologice.
Răspunsul ventilator la exerciţiul fizic este proporţional cu producerea de CO2 sau,
mai exact, cu eliminarea de CO2 prin plămân. În fond, prin ventilaţie se elimină CO2 din
circulaţia pulmonară, eliminare care se face în corelare cu concentraţia de CO2 alveolar cu
care este în contact sângele capilarului pulmonar. Cu cât concentraţia de CO2 va fi mai
crescută în alveole, cu atât ventilaţia va creşte mai mult şi va regla nivelul CO2 sanguin.

65
Introducerea antrenamentului fizic la o persoană cu dizabilitate respiratorie are drept
rezultat creşterea toleranţei la efort prin:
- ameliorarea ventilaţiei printr-o mai bună coordonare a "pompei motrice"
toraco-abdominale, printr-un bun antrenament al musculaturii respiratorii, ceea ce duce la o
cheltuială energetică mai mică;
- creşterea suprafeţei de schimb alveolo-capilară pulmonară, cu ameliorarea în
cele mai multe cazuri a raportului V/Q ș i ameliorarea difuziunii oxigenului;
- creşterea extracţiei periferice a O2 ș i îmbunătăţirea utilizării lui în respiraţia
tisulară;
- creşterea PaO2 la o bună parte dintre bolnavi;
- ameliorarea performanţei cardiace, prin antrenamentul la efort dozat;
-ameliorarea condiţiei psihice, prin scăderea treptată a senzaţiei de dependenţă
ș i prin dispariţia senzaţiei de teamă în faţa efortului.
5.1.5.: Educarea tusei
Obiectivul tehnicii îl constituie educarea şi nu inhibarea acesteia. Pacientul cu
BPOC trebuie să înveţe cum să tuşească, pentru a realiza prin acest act o bună evacuare a
secreţiilor bronşice. De asemenea, trebuie să înveţe cum să tuşească productiv, cu un efort cât
mai mic şi, în sfârşit, cum să tuşească fără să se expună la eventualele accidente declanşate
de chinta de tuse (rupturi alveolare, hemoragii din venulele subcutanate ale feţei sau gâtului,
hernii abdominale, etc.).
Tehnica învăţării tusei eficiente se compune din: a. poziţionarea corpului în timpul
tusei; b. modalitatea de control a respiraţiei; c. tonifierea musculaturii expiratorii.
a. Poziţiile pentru tuse sunt poziţii care facilitează expirul prin facilitarea contracţiei
musculaturii peretelui abdominal, urmată de creşterea presiunii intraabdominale, ca şi prin
contracţia musculaturii toracice, care creşte presiunea intratoracică:
poziţia şezândă, umerii relaxaţi şi rotaţi în faţă, capul şi spatele uşor flectate,
antebraţele sprijinite, genunchii flectaţi, picioarele se sprijină pe sol; o pernă în zona
abdominală, ţinută cu braţele, ajută la ridicarea diafragmului prin presarea peretelui
abdominal. În timpul expulziei aerului în tuse, trunchiul se apleacă înainte.
poziţia semişezândă sau de decubit lateral (pentru bolnavii care nu pot părăsi
patul), trunchiul ridicat şi aplecat în faţă, genunchii flectaţi.
b. Pentru a controla respiraţia în accesul de tuse, pacientul va inspira pe nas, lent şi
profund. În inspir, trunchiul va fi menţinut drept, capul ridicat, abdomenul va fi împins
înainte, presând perna.

66
Odată inspirat, aerul este păstrat câteva
secunde în plămân, gura închisă, palatul ridicat, aşa
cum se întâmplă într un căscat cu buzele lipite.
Expulzia aerului se va face în 2 3 reprize, în
timp ce trunchiul se apleacă înainte iar abdomenul se trage
înapoi. Se va urmări ca sunetul produs de tuse să fie
profund, ceea ce traduce tusea eficientă, productivă, care
antrenează căile bronşice inferioare. O tuse cu tonalitate
ridicată este o tuse ineficientă, care vine din căile
superioare traheolaringiene.
c. Tonifierea musculaturii expiratorii este un obiectiv realizabil cu ajutorul tehnicii
de gimnastică respiratorie propriu zisă.
5.1.6.: Educarea vorbitului
Vorbitul este a doua mare funcţie a aparatului respirator. Tonul se formează prin
oscilaţiile corzilor vocale, cu amplificare în cavitatea laringo-faringiană, care are rol de cutie
de rezonanţă. Vibraţia corzilor este determinată de coloana de aer expirată.
Tehnica educării vorbitului este în funcţie de gradul dispneei. Aceasta presupune să
obişnuim pacientul să exprime într o expiraţie un număr limitat de cuvinte şi silabe ș i să se
exprime în propoziţii scurte. Se vor alcătui grupuri de cuvinte pe care pacientul le va citi cu
voce tare de mai multe ori pe zi. Fiecare grup va fi rostit într un singur expir, apoi un nou
inspir şi alt grup citit, etc. Treptat aceste grupuri vor fi alcătuite din mai multe cuvinte.
Mereu se va adapta ritmul de citire la potenţialul respirator. Orice rărire a ritmului înseamnă

67
o lungire a expirului.
5.1.7.: Terapia ocupaţională
Terapia ocupaţională este arta şi ştiinţa direcţionării individului bolnav spre
participarea la anumite activităţi pentru a şi reface, întări sau îmbunătăţi performanţele, spre
a facilita însuşirea acelor abilităţi şi funcţii care sunt necesare pentru adaptare şi
productivitate şi diminuarea sau corectarea patologiei, pentru menţinerea stării de sănătate.
Pentru bolnavii cu BPOC, alegerea procedeelor de terapie ocupaţională are la bază
două criterii:
1. cunoaşterea gradului de efort solicitat de respectivul procedeu ș i
2. utilizarea acelor procedee care nu poluează în nici un fel aerul respirat de pacient.
În funcţie de forma de BPOC (uşor, moderat, sever, foarte sever), pacienţii se
încadrază într unul din următoarele grupe:
A. Pacienţi a căror activitate fizică nu trebuie restrânsă;
B. Pacienţi a căror activitate fizică nu se restrânge, dar sunt avertizaţi asupra
eforturilor intense şi competitive;
C. Pacienţi a căror activitate fizică obişnuită trebuie moderat restrânsă, iar eforturile
mai intense trebuie discontinue;
D. Pacienţi a căror activitate fizică obişnuită trebuie mult redusă;
E. Pacienţi care trebuie să rămână complet în repaus în pat sau pe scaun.
Pentru aceș ti pacienț i sunt recomandate următoarele activităţi recreative: alergare,
badminton, basket ball, billiard, ciclism, cusut/ tricotat, golf, hand ball, jocuri de cărţi,
pescuit, plimbare, scrimă, şah, tennis, volley.
5.1.8.: Tratamente prin mijloace asociate kinetoterapiei
Măsuri fizioterapice: reprezintă metodele de bază în recuperarea funcț ională a
deficitului respirator obstructiv ș i cele mai recomandate sunt aerosoloterapia, ventilaţia
asistată, oxigenoterapia ș i cura balneară.
Aerosoloterapia este terapia prin aerosoli. Aerosolul este un mediu fizic dispers,
bifazic, având o fază dispersă, lichidă sau solidă, într-un mediu de difuziune gazoasă. În
aerosolul terapeutic, particula dispersată trebuie să aibă dimensiuni mai mici de 20 microni.
Proprietăţile fizice ale aerosolilor sunt importante pentru răspunsurile fiziologice sau
terapeutice pe care le induce.
Există două principale domenii de utilizare clinică ale aerosolului:

68
a. În scop diagnostic: testul farmaco-dinamic pentru depistarea hiperactivităţii
bronşice şi testul de provocare pentru depistarea stării de alergie la diverşi alergeni;
b. În scop terapeutic pentru tratarea afecţiunilor căilor respiratorii superioare şi
inferioare, un aspect particular fiind utilizarea aerosolului în tratamentul unor afecţiuni
pulmonare. Orice boală bronho-pulmonară acută sau cronică, cu excepţia afecţiunilor
pleurale, poate beneficia de aerosoloterapie.
Ventilaț ia asistată se referă la sprijinul respiraț iei afectate de boală prin
intermediul unor aparate mecanice, electrice sau electronice (ventilatoare). Aceste aparate
generează un curent de aer cu o anumită presiune ș i un anumit volum, aer introdus cu o
inspiraţie în plămânul bolnavului. Spre deosebire de respiraţia spontană, care prezintă o
presiune negativă intrapulmonară inspiratorie, respiraţia în presiune pozitivă creează o
creș tere presională inspiratorie care, teoretic ar asigura ventilaţia compartimentelor
hipoventilate, bronhodilataţie ș i facilitarea evacuări secreţiilor.
Psihoterapia ș i terapia educaț ională
Bolnavii pulmonari prezintă o serie de tulburări psihice, anxietate sau depresie, cu
impact negativ asupra evoluţei bolii, motiv pentru care se impune o susţinută activitate
psihoterapeutică ș i educativă.
Salinoterapia
Aerosolii de salină reprezintă o veche metodă de prevenire şi ameliorare a
afecţiunilor respiratorii. Sarea ș i aerul din salină au efect benefic asupra sănătăţii pentru că
mediul nu este poluat, nu irită mucoasele ș i este total lipsit de alergeni, temperatura este
constantă, 15-16 grade C, umiditatea este ridicată, 59 – 60 %, concentraţia crescută de dioxid
de carbon stimulează respiraţia, iar procentul scăzut de ozon scade spasmul muscular.
Aerosolii din interiorul salinelor sunt formaţi în special din ioni de sodiu care, atunci când
sunt inhalaţi, calmează inflamaţia şi contribuie la refacerea mucoaselor căilor respiratorii.
Masajul este un procedeu fizioterapeutic strâns legat de kinetoterapie, deș i nu
reprezintă o metodă specifică pentru bolnavii cu BPOC, însă este des utilizat în programul
fizical recuperator. Acţiunile binecunoscute ale masajului antalgic decontracturant sau de
tonifiere, de ameliorare vasotrofică locală, ca ș i psihologică justifică pe deplin efectele sale
favorabile, facilitează expectoraţia, reduc tusea iritativă, relaxează musculatura bronș ică ș i
stimulează circulaţia pulmonară.

69
Hidroterapia
Hidroterapia înseamnă „terapia cu apă” ș i este una dintre cele mai vechi metode de
vindecare cunoscute. Există forme variate de hidroterapie, de la băile cu abur şi saună, la
duşurile cu apă rece şi băile în apă sărată sau sulfuroasă, unde pacientul poate practica înnotul în
scopuri terapeutice.
BPOC-ul a fost recunoscut ca o boală care poate fi ameliorată prin numeroase
forme de hidroterapie, iar în Europa bolnavilor cu BPOC li se prescriu regulat cure la multe băi
termale aflate în uz. Există totuşi ș i metode pe care oricine le poate încerca acasă, ca de pildă
ceva foarte simplu şi anume o baie relaxantă, cu temperatura menţinută la 32-340C timp de 40 -
60 de minute.
Capitolul 6: Concluzii
Bronhopneumopatia obstructivă cronică este o afecț iune complexă, cronică, cu
instalare lentă ș i evoluț ie prelungită, discontinuă ș i capricioasă, care durează toată viaț a ș i îi

70
crează dizabilităț i importante pacientului, care nu-ș i mai poate desfăș ura activităț ile zilnice
ș i depinde de ceilalț i membri ai familiei.
Acest pacien, care are cunoș tinț e precare în materie de sănătate, se prezintă la medic
într-un stadiu avansat de boală, când echipa medicală trebuie să-i asigure informaț iile necesare
despre afecț iunea sa, educarea medicală a pacienț ilor cu BPOC reprezentând un aspect
fundamental ș i prioritar într-un program de reabilitare pulmonară. Prin educare medicală,
pacientul ș i aparț inătorii sunt instruiț i să înț eleagă boala, să utilizeze corect resursele
medicale ș i să prevină eventualele exacerbări sau complicaț ii.
Includerea pacientului într-un program de reabilitare pulmonară, pe care să-l urmeze
apoi toată viaț a, alături de măsurile igieno-dietetice ș i tratamentul farmacologic corect ș i
complet, vor avea importante beneficii asupra stării de sănătate a pacientului, dar ș i pentru
familie ș i societate.
Beneficiile estimate ș i probate ale programelor de reabilitare pulmonară, pe care le
coordonez în cadrul Secț iei Clinice Recuperare Medicală Respiratorie a Spitalului Clinic de
recuperare Iaș i de aproximativ 20 de ani, sunt semnificative.
La pacientul cu BPOC se constată reducerea semnificativă a simptomelor diurne ș i
nocturne, cu reducerea numărului de exacerbări ș i a consumului de medicamente de urgenț ă,
cu reducerea adresabilităț ii la medic ș i a internărilor ș i implicit cu reducerea cheltuielilor
pentru pacient, familie ș i societate, dar ș i cu o reinserț ie socio-profesională mai bună.
Reducerea numărului de excerbări, cunoscut fiind că după o exacerbare pacientul cu
BPOC se reface într-un timp mult mai lung, cu deteriorarea stării aparatului bronhopulmonar, ș i
cu o rată de mortalitate mult mai mare, duce implicit la reducerea mortalităț ii ș i creș terea
supravieț uirii, dar ș i a calităț ii vieț ii pacientului.
La nivelul societăț ii se reduc esenț ial cheltuielile medicale per pacient prin reducerea
numărului de exacerbări în cadrul bolii ș i deci a spitalizărilor acestor pacienț i, fiind necesar în
continuare activarea decidenț ilor pentru decontarea tuturor serviciilor pe care le implică un
amplu program de reabilitare pulmonară.
În cadrul Spitalului Clinic de Recuperare de la Iaşi, pacienţii cu BPOC urmează regimul
igieno-dietetic ce evită alimentele excitante, coroborat cu tratamentul farmacologic propriu-zis
ș i programul de reabilitare respiratorie. Practic, noi internăm pacientul pe secţie, îi facem
examenul clinic general, anamneza insistând ș i asupra antecedentelor heredocolaterale şi
personale.
Pacientului i se efectuează apoi explorările paraclinice pneumologice, cardiace şi
circulatorii: spirometria, proba de provocare bronşică sau bronhodilataţie, în funcţie de boala
respiratorie de care suferă pacientul. Pentru testarea de efort folosim cicloergometrul sau covorul

71
rulant şi observăm astfel cât la sută suportă bolnavul din testul maximal. Urmează apoi testul de
mers de 6 minute, unde analizăm câţi paşi poate face pacientul la fiecare minut de mers. Toate
aceste teste se repetă periodic, pentru a vedea cum evoluează subiectul în timp şi ce tratament şi
stil de viaţă i se va recomanda.
În programul de de reabilitare pulmonară includem persoane de orice vârstă. Specialiştii
doresc să nu limiteze acest tratament doar la 6 săptămâni, ci să-i convingă pe pacienţi să îl
continue toată viaţa. Astfel, persoanele care au beneficiat de tratament în cadrul spitalului pot fi
chemate ulterior pentru a urma 2 sau 3 şedinţe pe săptămână, sub supravegherea echipei
complexe de reabilitare.
Echipa de reabilitare pulmonară este formată din: medic specialist pneumolog,
exploraț ionist, asistent medical, kinetoterapeut, psihoterapeut sau psiholog, asistent social,
nutriţionist. Practic, această echipă asigură toate serviciile necesare unui tratament complex de
reabilitare a pacientului cu afecţiuni respiratorii cronice.
La mulţi pacienţi se ameliorează sau chiar dispar simptomele diurne şi nocturne ale
bolii. Dacă scade numărul de exacerbări, se reduc implicit şi adresabilitatea medicală, zilele de
internare şi medicaţia, scăzând astfel costurile suplimentare pentru familie şi societate. Practic, îi
prelungim pacientului supravieţuirea, ceea ce este foarte important pentru el. Doresc să amintesc
faptul că nu includem în programul de reabilitare fumători sau persoane care fumează. Mai întâi,
consiliem persoana respectivă să renunț e la fumat şi abia după aceea o includem în programul
de reabilitare respiratorie.
Programul este contraindicat persoanelor cu tulburări psihice, vizuale şi auditive.
Statistica medicală ș i organizaț iile internaț ionale de specialitate trag un semnal de
alarmă cu privire la creşterea incidenţei BPOC (boală pulmonară cronică obstructivă) în întreaga
lume ș i, implicit, ș i în România. Ajutaţi de mass-media, am organizat seminarii medicale cu
pacienţii bolnavi de BPOC, astm bronşic, fumători şi chiar cu persoane sănătoase pentru a le
prezenta acest program de reabilitare respiratorie. Succesul a fost remarcabil, iar audienţa a fost
mare. Specialiș tii echipelor interdisciplinare au fost prezente la aceste cursuri, unde şi-au
prezentat realizările, fapt care i-a stimulat să lucreze şi mai eficient.
In cazul pacientilor cu BPOC, scopul programului de reabilitare pulmonară este de a
menț ine boala în stadiul în care se află, de a evita exacerbările ș i agravarea afecț iunii.
Programul de reabilitare pulmonară dureaza minimum trei săptămâni, dar poate fi
efectuat ș i toată viaț a. Bineinteles, pacientul poate face ș i acasă exerciț iile învăț ate la spital.
De obicei, cei care urmează un astfel de program se simt atât de bine încât încearcă sa-l continue.
Efectul reabilitării pulmonare asupra vieț ii unui pacient cu afecț iuni cronice pulmonare este
spectaculos.

72
Subliniez însă că, pentru ca reabilitarea pulmonară să aibă efectele scontate, pacientul
trebuie să urmeze corect tratamentul medicamentos ș i regimul igieno-dietetic ș i să renunț e la
fumat. De altfel, noi am încercat ș i am reuș it să realizăm un parteneriat pentru pacienț ii cu
afecț iuni cronice aflaț i în evidenț a noastră. Acest parteneriat presupune o bună colaborare
medic specialist - pacient ș i familia acestuia – medic de familie.
Programele de reabilitare pulmonară ar trebui să cuprindă un număr minim de elemente
pentru a obț ine beneficii majore: pregătire fizică, consiliere nutriț ională ș i educaț ie, scopul
reabilitării fiind de a reduce simptomele, de a îmbunătăț i calitatea vieț ii ș i a creș te
participarea pacientului la activităț ile zilnice.
BIBLIOGRAFIE
1. American College of Chest Physicians/American Association of Cardiovascular

73
and Pulmonary Rehabilitation, Pulmonary rehabilitation: joint ACCP/AACVPR evidence-based
guidelines. ACCP/AACVPR Pulmonary Rehabilitation Guidelines Panel, Chest, 112:1363–96,
1997.
2. American Thoracic Society, Pulmonary rehabilitation:1999, Am J Respir Crit
Care Med, 159:1666–82, 1999.
3. American Thoracic Society/European Respiratory Society, Skeletal muscle
dysfunction in chronic obstructive pulmonary disease. A statement of the American Thoracic
Society and European Respiratory Societ,. Am J Respir Crit Care Med, 159:S1–40, 1999.
4. Anthonisen NR, Wright EC, Hodgkin JE, Prognosis in chronic obstructive
pulmonary disease, Am Rev Respir Dis, 133:14–20, 1986.
5. Bernard S, LeBlanc P, Whittom F, et al., Peripheral muscle weakness in patients
with chronic obstructive pulmonary disease, Am J Respir Crit Care Med, 158:629–34, 1998.
6. British Thoracic Society, BTS guidelines for the management of chronic
obstructive pulmonary disease, Thorax, 52(Suppl 5):S1–28, 1997.
7. Celli BR, Cote CG, Marin JM, et al., The body-mass index, airflow obstruction,
dyspnea, and exercise capacity index in chronic obstructive pulmonary disease, N Engl J Med,
350:1005–12, 2004.
8. Celli BR, Thomas NE, Anderson JA, Ferguson GT, Jenkins CR, Jones PW,
Vestbo J, Knobil K, Yates JC, Calverley PM, Effect of pharmacotherapy on rate of decline of
lung function in chronic obstructive pulmonary disease: results from the TORCH study, Am J
Respir Crit Care Med, 178:332-8, 2008.
9. Deacon SJ, Vincent EE, Greenhaff PL, Fox J, Steiner MC, Singh SJ, Morgan MD,
Randomized controlled trial of dietary creatine as an adjunct therapy to physical training in
chronic obstructive pulmonary disease, Am J Respir Crit Care Med, 178:233-9, 2008.
10. Decramer M, Gosselink R, Troosters T, et al., Muscle weakness is related to
utilization of health care resources in COPD patients, Eur Respir J, 10:417–23, 1997.
11. Enright PL, Sherrill DL, Reference equations for the six-minute walk in health
adults, Am J Respir Crit care Med, Nov; 158 (5 PT 1): 1384-7,1998.
12. Griffiths TL, Phillips CJ, Davies S, et al., Cost effectiveness of an outpatient
multidisciplinary pulmonary rehabilitation programme, Thorax, 56:779–84, 2001.
13. Hamilton AL, Killian KJ, Summers E, et al., Muscle strength, symptom intensity,
and exercise capacity in patients with cardiorespiratory disorders, Am J Respir Crit Care
Med, 152:2021–31, 1995.

74
14. http://www.goldcopd.org the GOLD Website to access the GOLD Report, The
Global Strategy for Diagnosis, Management, and Prevention of COPD, Updated December
2009, accesat iulie 2010.
15. Jones C, Rikli RE, Beam WC, A 30-s chair stand test as a measure of lower body
strength in community residing older adults, Research quarterly for exercise and sport
(RQES), 70(2), 113-119, 1999.
16. Lacasse Y, Brosseau L, Milne S, et al., Pulmonary rehabilitation for chronic
obstructive pulmonary disease, Cochrane Database Syst Rev, CD003793, 2002.
17. Lacasse Y, Brosseau L, Milne S, Martin S, Wong E, Guyatt GH, Goldstein RS,
White J, Pulmonary rehabilitation for chronic obstructive pulmonary disease (Cochrane
review), In: The Cochrane Library, issue 3, 2004.
18. Mador MJ, Bozkanat E, Skeletal muscle dysfunction in chronic obstructive
pulmonary disease, Respir Res, 2:216–24, 2001.
19. Marquis K, Debigare R, Lacasse Y, et al., Midthigh muscle cross-sectional area is
a better predictor of mortality than body mass index in patients with chronic obstructive
pulmonary disease, Am J Respir Crit Care Med, 166:809–13, 2002.
20. National Heart, Lung and Blood Institute, Global strategy for the diagnosis,
management and prevention of chronic obstructive pulmonary disease, Bethesda, MD: National
Heart, Lung and Blood Institute, 2003, http://www.goldcopd.com., accesat iulie 2010.
21. Postolache P, Petrescu O, Respiratory rehabilitation effects on BODE Index
components and correlation with health-related quality of life in COPD, Chest, 2007—Poster
Presentations.
22. Postolache P, Petrescu O, Rotariu M, Chelariu L, Pavaluc I, Husanu D, parlog E,
Effects of long-term pulmonary rehabilitation program on BODE index components and
health-related quality of life in COPD, ERS Annual Congress, Thematic Poster Session,
Tuesday,, October 7th 2008.
23. Postolache P, Petrescu O, Rotariu M, Pulmonary rehabilitation effects on BODE
index in COPD, E-posters in free access, ERS Annual Congress, Saturday, 02 September 2006.
24. Postolache P, Rotariu M, Pavaluc I, Chelariu L, Brinzila A, Husanu D, Long-term
rehabilitation program in severe COPD: evolution of BODE Index and St. George's respiratory
questionnaire scores during 3 years , meeting.chestpubs.org/cgi/content/abstract/136/4/92S.
25. Pulmonary Rehabilitation Joint ACCP/AACVPR Evidence-Based Guidelines,
Chest, 112 / 5 / November 1997.
26. Ries AL, Bauldoff GS, Carlin BW, et al., Pulmonary rehabilitation: Joint
ACCP/AACVPR Evidence-Based Clinical Practice Guidelines, Chest, 131:4S-42S, 2007.

75
27. Rizkallah J, Man SF, Sin DD, Prevalence of pulmonary embolism in acute
exacerbations of COPD: a systematic review and metaanalysis, Chest, 135:786-93, 2009.
28. Sbenghe T., Recuperarea medicală a bolnavilor respiratori, Editura Medicală,
Bucureș ti, 13- 32, 1983.
29. Seemungal T, Donaldson G, Paul E, et al., Effect of exacerbation on quality of life
in patients with chronic obstructive pulmonary disease, Am J Respir Crit Care Med,
157:1418–22, 1998.
30. Sin DD, Stafinski T, Ng YC, et al., The impact of chronic obstructive pulmonary
disease on work loss in the United States, Am J Respir Crit Care Med, 165:704–7, 2002.
31. Stallberg B, Selroos O, Vogelmeier C, Andersson E, Ekstrom T, Larsson K,
Budesonide/formoterol as effective as prednisolone plus formoterol in acute exacerbations of
COPD. A double-blind, randomised, non-inferiority, parallel-group, multicentre study, Respir
Res, 10-11, 2009.
32. Stolz D, Rasch H, Linka A, Di Valentino M, Meyer A, Brutsche M, Tamm M, A
randomised, controlled trial of bosentan in severe COPD, Eur Respir J, 32:619-28, 2008.
33. Sullivan SD, Ramsey SD, Lee TA, The economic burden of COPD, Chest,
117:5S–9S, 2000.
34. Troosters T, Gosselink R, Decramer M, Six minute walking distance in healthy
elderly subjects, Eur Respir J, 14:270-274, 1999.
35. Tashkin DP, Celli B, Senn S, Burkhart D, Kesten S, Menjoge S, Decramer M, A
4-year trial of tiotropium in chronic obstructive pulmonary disease, N Engl J Med, 359: 1543-
54, 2008.
36. World Health Organisation, World health report 2000, Geneva: World Health
Organisation, 2000, www.who.int/whr/2000/en/statistics.htm., accesat iulie 2010.
ABREVIERI

76
BPOC: Bronhopneumopatie Obstructivă Cronică
GOLD: The Global Strategy for Diagnosis, Management, and Prevention of COPD
OMS: Organizaț ia Mondială a Sănătăț ii
O2: Oxigen
CO2: Bioxid de carbon
VEMS: Volum expirator maxim în prima secundă
CV: Capacitate vitală
CVF: Capacitate vitală forț ată
CI: Capacitate inspiratorie
VC: Volum curent
VR: Volum rezidual
CRF: Capacitate reziduală funcț ională
VIR: Volumul inspirator de rezervă
VER: Volum expirator de rezervă
VRT: Volumul radiologic total
FEF: Forced expiratory flow
MVV: Maximal voluntary ventilation
PEF: Peak expiratory flow
OLD: Oxigenoterapia de lungă durată
HTP: Hipertensiune pulmonară
MDI: Metered dose inhaler
DPI: Dry powder inhaler
ERS: European Respiratory Society
TA: Tensiune arterială
EKG: Electrocardiograma
VO2 max: Consum maxim de oxigen
FI: Fitness index
PRP: Program de recuperare pulmonară
RP: Reabilitarea pulmonară
ACCP: American College of Chest Physicians
ATS: American Thoracic Society
ERS: European Respiratory Society
BAV: Bloc atrio-ventricula
Related Documents