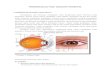
PEMERIKSAAN FISIK PADA MATA Kelengkapan dan keluasan pengkajian mata bergantung pada informa yang diperlukan. Secaraumum tujuan pengkajian mata adalahmengetahui bentuk dan fungsi mata. Sebelum melakukan pengkajian, perawat harus meyakinkan tentang tersedianya sumber penerangan/ lampu yang baik dan ruang gelap untuk tujuan tertentu. Pasien harus diberi tahu sebelumnya sehingga ia dapat bekerjasama. Untuk mempermudah pengkajian, perawatdapat berdiri atau duduk dihadapan pasien. Dalam setiap pengkajian, selalu bandingkan antara mata kanan dengan mata kiri selalu ingat bahwa normalnya mata berbentuk bulat/sferik. Dalam pengkajian mata, inspeksi merupakan teknik yang paling penting yang dilakukan sebelum palpa Peralatan yang perlu dipersiapkan bergantung pada tujuan pengkaj dilakukan. Secara umum dapat dipersiapkan oftalmoskop dan penutup mata. ambar !. "natomi mata Pemeriksaan fisik pada mata meliputi # 1. Inspeksi a. Struktur mata interna dan eksterna Pemeriksaan struktur mata eksternal dan internal mata meliputi# 1) Kelopak mata Pemeriksaankelopak mata terhadapkemungkinan kelemahan, infeksi, tumor, edema, atau kelainan. $inta pasien membuka dan menutup

Welcome message from author
This document is posted to help you gain knowledge. Please leave a comment to let me know what you think about it! Share it to your friends and learn new things together.
Transcript
PEMERIKSAAN FISIK PADA MATA
Kelengkapan dan keluasan pengkajian mata bergantung pada informasi yang diperlukan. Secara umum tujuan pengkajian mata adalah mengetahui bentuk dan fungsi mata. Sebelum melakukan pengkajian, perawat harus meyakinkan tentang tersedianya sumber penerangan/ lampu yang baik dan ruang gelap untuk tujuan tertentu. Pasien harus diberi tahu sebelumnya sehingga ia dapat bekerjasama. Untuk mempermudah pengkajian, perawat dapat berdiri atau duduk dihadapan pasien. Dalam setiap pengkajian, selalu bandingkan antara mata kanan dengan mata kiri dan selalu ingat bahwa normalnya mata berbentuk bulat/sferik. Dalam pengkajian mata, inspeksi merupakan teknik yang paling penting yang dilakukan sebelum palpasi. Peralatan yang perlu dipersiapkan bergantung pada tujuan pengkajian yang dilakukan. Secara umum dapat dipersiapkan oftalmoskop dan penutup mata. Gambar 1. Anatomi mata Pemeriksaan fisik pada mata meliputi : 1. Inspeksi a. Struktur mata interna dan eksterna Pemeriksaan struktur mata eksternal dan internal mata meliputi:1) Kelopak mata Pemeriksaan kelopak mata terhadap kemungkinan kelemahan, infeksi, tumor, edema, atau kelainan. Minta pasien membuka dan menutup matanya. Gerakan harus lancer dan simetris. Periksa kelopak mata terhadap adanya xantelasma (plak kekuningan). Meskipun tidak spesifik untuk hiperkolesterolemia, plak kekuningan ini biasanya berhubungan dengan kelainan lipid. Perhatikan distribusi dari bulu mata. Bila mata terbuka, biasanya kelopak mata atas hanya menutupi tepian atas iris. Bila mata ditutup, kelopak-kelopak mata seharusnya saling menutup sempurna, jarak antara kelopak mata ata dan bawah disebut fisura palpebra.
2) Konjungtiva Konjungtiva hendaknya diamati terhadap adanya tanda radang pendarahan. Kedua konjungtiva harus diperiksa. Konjungtiva tarsal dapat dilihat dengan membalikkan kelopak mata. Minta pasien tetap membuka matanya dan melihat ke bawah. Anda menahan sejumlah buku mata dari kelopak mata atas. Kelopak mata ituditarik lepas dari bola mata dan ujung sebuah tangkai aplikator ditekan pada tepian atas lempeng tarsal. Lempeng tarsal kemudian dengan cepat membalikkan tangkai aplikator, menggunakannya sebagai titik tumpu. Ibu jari sekarang dapat digunapakn untuk memegang kelopak mata yang dibalik, tangkai aplikator dapat diangkat. Setelah inspeksi konjungtiva tarsalis, mintalah pasien untuk melihat ke atas untuk mengembalikan kelopak mata ke posisi normal. Konjungtiva normal seharusnya berwarna merah muda. Perhatikan jumlah pembuluh darah. Normalnya hanya terlihat sedikit pembuluh darah. Mintalah pasien untuk melihat ke atas, dan tariklah kelopak mata bawah ke bawah. Bandingkan vaskularisasinya.
3) Sklera Inspeksi sclera bertujuan untuk melihat adanya nodul, hyperemia, dan perubahan warna. Sclera normal seharusnya berwarna putih. Pada individu berkulit galap, sclera mungkin berwarna sedikit agak seperti lumpur4) Kornea Kornea harus jernih dan tanpa keruhan atau kabut. Cincin keputihan pada perimeter kornea mungkin adalah arkus senilis. Pada pasien yang berusia di atas 40 tahun, penemuan ini biasanya merupakan fenomena penuaan yang normal. Apabila ditemukan pada pasien di bawah usia 40 tahun, mungkin menderita hiperkolesterolemia. Cincin kuning-kehijauan yang abnormal dekat limbus, kebanyakan ditemukan di superior dan inferior, adalah cincin Kayser-Fliescher. Cincin ini sangat spesifik dan merupakan tanda yang sangat sensitoif dari penyakit Wilson, yang merupakan degenerasi hepatolentikular akibat kelainan yang diturunkan dari metabolisme tembaga. Cincin Kayser-Fleischer disebabkan oleh penimbunan tembaga pada kornea.
5) Pupil Kedua pupil ukurannya harus sama (isokor), dan bereaksi terhadap cahaya dan akomodasi. Pada sekitar 5% individu normal, ukuran pupil tidak sama (anisokoria). anisokoria mungkin merupakan indikasi dari penyakit neurulogik. Pembesaran pupil atau midriasis, berhubungan dengan obat-obatan simpatomimetik, glaucoma, atau obat tetes mata yag menyebabkan dilatasi. Konstriksi pupil, atau miosis, terlihat dengan obat-obatan parasimpatomimetik, peradangan iris, dan terapi obat untuk glaucoma. Banyak pengobatan yang dpat menyebabkan anisokoria. Oleh karena itu sangat penting untuk memastikan apakah pasien menggunakan tetes mata atau dalam pengobatan.Abnormalitas pupil seringkali merupakan tanda dari peyakit neurologic. Kondisi yang dikenal sebagai Pupil Miotonik Adie adalah dilatasi pupil 3-6 mm, yang hanya sedikit berkontraksi terhadap cahaya dan akomodasi. Pupil ini sering berhubungan dengan berkurang sampai tidakadnya reflex tendo pada ekstremitas. Lebih sering terjadi pada waita usia 25-45 tahun, dan penyebabnya tidak diketahui. Pupil Argyll Robertson adalah pupil yang mengecil 1-2 mm, yang bereaksi terhadap akomodasi, tetapi tidak bereaksi terhadap cahaya. Tampaknya berhubungan dengan neurisifilis. Sindrom Horner adalah paralisis simpatik dari mata yang disebabkan oleh pemutusan pada rantai simpatik servikal.
6) Iris Iris diperiksa untuk warnanya, apakah ada nodul, dan vaskularitas. Normalnya, pembuluh darah iris tidak dapat terlihat dengan mata telanjang.
7) Kamera oculi anterior Dengan memberikan sinar secara oblik menembus mata, perkiraan kasar kedalaman kamera okuli anterior dapat dibuat. Jika terlihat bayangan berbentuk bulan sabit pada bagian iris yang jauh, kamera okuli anterior mungkin dangkal. Pendangkalan kamera okuli anterior mungkin akibat penyempitan ruangan antara iris dan kornea. Adanya kamar yang dangkal membawa seseorang pada kondisi yang disebut Glaukoma sudut tertutup. Istilah glaucoma merujuk pada kompleks gejala yang terjadi dalam tingkat penyakit yang berbeda. Penemuan klinis pada semua jenis glaucoma adalah peningkatan tekanan intraocular. Tekanan ini dapat diukur dengan tonometer Schiotz.
8) Aparatus lakrimal Pada umumnya, hanya sedikit yang dapat terlihat pada apparatus lakrimalis, kecuali pungtum. Jika ada epifora, mungkin ada obstruksi aliran keluar melalui pungtum. Jika terdapat kelembaban yang berlebihan, periksalah apakah ada sumbatan duktus nasolakrimalis dengan menekan sakus lakrimalis secara lembut, berlawanan dengan cincin orbita interna. Jika ada sumbatan, dapat dikeluarkan materi-materi melalui pungtum. (H.Swartz, 1995:101-103)
Cara inspeksi mata a. Amati bola mata terhadap adanya protrusi, gerakan mata, lapang pandang, dan visus. b. Amati kelopak mata, perhatikan bentuk dan setiap kelainan dengan cara sebagai berikut : 1) Anjurkan pasien melihat ke depan. 2) Bandingkan mata kanan dan kiri. 3) Anjurkan pasien menutup kedua mata. 4) Amati bentuk dan keadaan kulit pada kelopak mata, serta pada bagian piggir kelopak mata, catat setiap ada kelainan, mis: kemerahan. 5) Amati pertumbuhan rambut pada kelopak mata terkait dengan ada tidaknya bulu mata, sertaamati posisi bulu mata. 6) Perhatikan keluasan mata dalam membuka dan catat ila ada dropping kelopak mata atas atau sewaktu mata membuka (ptosis).7) c. Amati konjungtiva dan sclera dengan cara sebagai berikut : 1) Anjurkan pasien untuk melihat lurus ke depan. 2) Amati konjungtiva untuk mengetahui ada atau tidaknya kemerahan, keadaan vaskularisasi, serta lokasinya. 3) Tarik kelopak mata bagian bawah ke bawah dengan menggunakan ibu jari. 4) Amati keadaan konjungtiva dan kantong konjungtiva bagian bawah, catat bila didapatkan infeksi atau pus atau bila warnanya tidak normal, misalnya anemic. 5) Bila diperlukan, amati konjungtiva bagian atas, yaitu dengan cara membuka atau membalik kelopak mata atas dengan prawat berdiri di belakang pasien. 6) Amati warna sclera saat memeriksa konjungtiva yang paa keadaan tertentu warnanya dapat menjadi ikterik.
d. Amati warna iris serta ukuran dan bentuk pupil. Kemudian lanjutkan dengan mengevaluasi reaksi pupil terhadap cahaya. Normalnya bentuk pupil adalah sama besar (isokor). Pupil yang mengecil disebut pinpoint, sedangkan pupil yang melebar atau dilatasi isebut midriasis. (Priharjo,Robert, 2006:52-53)
Cara inspeksi gerakan mata a. Anjurkan pasien untuk melihat lurus ke depan b. Amati apakah kedua mata tetap diam atau bergerak secara spontan (nistagmus) yaitu gerakan ritmis bola mata, mula - mula lambat bergerak ke satuarah, kemudian dengan cepat kembali ke posisi semula. c. Bila ditemukan adanya nistagmus, amati bentuk, frekuensi (cepat atau lambat), amplitudo (luas/sempit), dan durasinya (hari/minggu). d. d) Amati apakah kedua mata memandang lurus ke depan atau salah satumengalami deviasi.
e. Luruskan jari telunjuk Anda dan dekatkan dengan jarak sekitar 15 30 cm. f. Beri tahu pasien utnuk mengikuti gerakan jari Anda dan pertahankan posisi kepala pasien. Gerakkan jari Anda ke delapan arah untuk mengetahui fungsi 6 otot mata. (Priharjo,Robert, 2006:53-55)
Gambar 2. Inspeksi gerakan mata
b. Tajam penglihatan (visus) Tajam penglihatan diungkapkan dalam suatu rasio, seperti 20/20. Angka pertama adalah jarak baca pasien terhadap peraga. Angka kedua adalah jarak terbacanya peraga oleh mata normal. Istilah OD (Oculus Dexter) berarti mata kanan: OS (Oculus Sinister) berarti mata kiri. OU (Oculi Unitas) berarti kedua mata.
1) Memakai Kartu Snellen Standar Jika tersedia kartu Snellen standar, pasien harus berdiri sejauh 6 meter dari kartu tersebut. Jika pasien memakai kaca mata, biarkan dipakai terus selama pemeriksaan. Pasien diminta untuk menutum mata dengan telapak tangan dan membaca baris terkecil yang mungkin. Jika yang dapat terbaca ialah baris 6/60, maka visus mata pasien adalah 6/60. Ini berarti bahwa pada jarak 6 meter pasien dpat membaca apa yag dapat dibaca orang normal pada jarak 60 meter. Jika pada jarak 6 m pasien tidak dapat membaca baris 6/60, maka ia didekatkan pada kartu sampai baris itu terbaca. Jika pasien baru dapat membaca pada jarak 1 m, maka tajam penglihatan pasien adalah 1/60.
Gambar 3. Kartu Snellen untuk pemeriksaan visus.
2) Memakai Kartu Tajam Penglihatan Saku Jika kartu Snellen standar tidak tersedia, maka kartu tajam penglihatan ukuran saku dapat dipakai. Kartu ini dilihat pada jarak 35 cm. pasien diminta membaca baris terkecil yang masih dapat dibaca. Jika kedua jenis kartu ini tidak tersedia, maka dapat dipakai materi cetak apa saja. Pemeriksa harus ingat bahwa kebanyakan pasien berusia di atas 40 tahun memerlukan kaca baca. Meskipun pemeriksa tidak dapat memastikan tajam penglihatan, ia pasti dapat menetapkan apakah pasien masih dapat melihat. Dalam hal ini pasien diminta untuk menutup satu mata dan membaca baris terkecil yang terbaca pada halaman cetak tertentu. Menilai Pasien dengan Penglihatan Buruk Pasien dengan penglihatan buruk sekali dan tidak dapat membaca salah satu baris cetak, harus diuji dengan kemampuan membaca jari-jari tangan. Pengukuran tajam penglihatan ini dilakukan dengan menunjukkan jari-jari tangan di depan mata pasien, sedangkan salah satu mata ditutup. Pasien ditanyakan jumlah jari yang terlihat. Jika pasien tetap belum dapat melihat, maka penting untuk dinilai apakah memang masih ada persepsi terhadap cahaya. Hal ini dilakukan dengan menutup satu mata dan menyoroti mata yang terbuka dengan cahaya. Pemeriksa menanyakan apakah pasien dapat melihat lampu menyala atau dimatikan. NLP (No Light Perception) adalah istilah yang dipakai apabila seseorang tidak dapat menangkap cahaya.
3) Memeriksa Pasien yang Tidak Dapat Membaca Bagi mereka yang tidak dapat membaca, seperti anak kecil atau buta huruf, pemakaian huruf E dalam macam-macam ukuran dan arah akan sangat bermanfaat. Pemeriksa meminta pasien menunjukkan arah huruf itu : ke atas, ke bawah, ke kanan, ke kiri. (H.Swartz, 1995:96-97)
Gambar 4. Kartu Snellen Visus 1/300: Pada jarak1 m mata masih dapat melihat grakan tangan pemeriksa yang pada mata normal masih dapat dilihat dari jarak 300 m.Visus 1/: Mata hanya dapat membedakan gelap dan terang.Visus 0: Mata tidak dapat membedakan gelap dan terang. (Priharjo,Robert, 2006:55)
c. Lapang pandang Uji lapang pandang berguna untuk menetapakan ada tau tidaknya lesi pada jalur penglihatan. Terdapat banyak teknik dalam melakukan pemeriksaan lapang pandang. Salah satunya adalah uji lapang pandang konfrontasi. Pada teknik ini pemeriksa membandingkan penglihatan perifernya dengan penglihatan perifer pasien. 1) Menilai Lapang Pandang dengan Uji Konfrontasi Pemeriksa brdiri atau duduk1 m di depan dan setinggi tatap mata pasien. Pasien diminta menutup mata kanannya sedangkan pemeriksa menutup mata kirinya, masing-masing melihat hidung yang dihadapinya. Pemeriksa menjulurkan satu atau dua jari pada masing-masing tangan secara serentak dan menanyakan pasien berapa jari tangan yang dilihatnya. Tangan digerakkan dari kuadran atas ke kuadran bawah dan pemeriksaan diulang kembali. Pemeriksaan diulang dengan mata sebelah. Jari-jari harus terlihat oleh pasien dan pemeriksa secara bersamaan. Agar lebih menguntungkan si pasien dan pemeriksa, tangan diangkat sedikit lebih dekat pada pemeriksa. Hal ini member pasien lapangan pandangan yang lebih luas. Jika pemeriksa dapat melihat jari-jari itu, maka pasien pasti juga melihatnya, kecuali ada gangguan pengliatan berupa kurang luasnya lapangan pandangan. Karena lesi sepanjang jalur visual berkembang secara berangsur maka pasien mungkin tidak sadar adanya perubahan lapangan pandangan sampai penyakitnya telah lanjut. Lapangan. Konfrontasi yang dilakukan oleh ahli penyakit dalam, mungkin merupakan bukti objektif pertama bahwa si pasien mempunyai lesi yang mengenai jalur pengliatan. Daerah tampa pengliatan disebut skotoma. Pengliatan sentral normal meluas lebih kurang 30 ke segala arah pada fiksasi sentral. Bintik buta (blind spot) adalah skotoma fisiologik yang terletak lebih kurang 15-20 temporal terhadap fiksasi sentral, yang sesuai dengan papilla nervus optikus. Tidak terdapat unsur sensorik seperti sel batang dan kerucut pada papilla nervus optikus
2) Kelainan Lapang Pandang Terdapat skotoma patologik yang dapat ditentukan pada uji lapangan. Skotoma dapat berasal dari penyakit mata primer seperti glaucoma, atau dari lesi dalam susunan saraf pusat seperti tumor. Hilangnya pengliatan total pada satu mata disebut mata buta, akibat penyakit mata, lesi pada nervus optikusnya, atau akibat lesi dari konteks oksipital yang terkait. Hemianopsiamerujuk pada tiadanya pengliatan pada setengah lapangan. Kerusakan lapangan yang bilateral ada kedua lapangan temporal disebut hemianopsia itemporal. Terjadi akibat lesi pada nervus optikus setinggi kiasma optikum. Tumor hipofisis adalah penyebab umum . Hemianopsia homonim terjadi akibat kerusakan pada traktus optikus, radiasi optic, atau korteks oksipital. Istilah hormonim menunjukkan hilangnya pengliatan padsa lapangan sama. Seorang pasien dengan hermianopsia homonym kiri tidak dapat melihat belahan kiri lapangan dapa kedua mata. Keadaan ini terjadi oleh kerusakan pada traktus optikus kanan. Hermianopsia hormonom adalah bentuk hilangnya lapangan pandangan yang paling sering pada pasien dengan stoke. Kuadrananopsia adalah hilangnya pengliatan pada satu kuadran. Seorang pasien dengan kuadrantanopsia homonym atas kiri mempunyai kerusakan pada radiasi optic bawah kanan atau daerah oksipital bawah kanan. Pasien dengan penglihatan terowongan memiliki pandangan lapangan yang menetap pada semua jarak suatu fenomen fisiologik yang tidak muginkn. Kelainan lapang padangan jenis in adalah khas pada histeri
3) Pemeriksaan Nistagmus Optokinetik Kadang-kadang seorang pasien dengan masalah psikiatrik merasa dirinya buta. Suatu cara uji yang ampuh untuk meniadakan kemungkinan ini ialah nistagmus optokinetik (OKN). Nistagmus optokinetik adalah gerakan mata yang cepat dank e kiri dan kanan yang terjadi bila mata berusaha berfiksasi pada sasaran yang bergerak. Adanya nistagmus optokinetik menunjukkan utuhnya jalur optic fsiologik dari retina ke korteks oksipital. Nistagmus optokinetik dapat ditimbulkan ke mata pasien dengan meminta pasien berfiksasi pada angka-angka pita pengukur yang anda tarik dengan cepat. Karena nistagmus optokinetik bersifat involunte, suatu respon positif merupakan bukti bagus bahwa pasien pura-pura buta. (H.Swartz, 1995:97-99)
Cara inspeksi lapang pandang a. Berdiri di depan pasien. b. Kaji kedua mata secara terpisah yaitu dengan cara menutup mata yang tidak diperiksa. c. Beri tahu pasien untuk melihat lurus ke depan dan memfokuskan pada satu titik pandang, misalnya hidung anda. d. Gerakkan jari Anda pada suatu garis vertikal / dari samping dekatan ke mata pasien secara perlahan - lahan. e. Anjurkan pasien untuk memberi tahu sewaktu mulai melihat jari anda. f. Kaji mata sebelahnya (Priharjo,Robert, 2006:54)
Gambar 5. Inspeksi lapang pandang
d. Gerakan mata e. Gerak mata dipengaruhi oleh kontraksi dan relaksasi otot-otot ekstraokular. Hal ini berakibat bergeraknya mata ke atas atau ke bawah, atau dari sisi ke sisi dan juga konvergensi.
1) Pemeriksaan Kesesuaian Mata Kesesuaian mata dengan mudah diketahui dengan mengevaluasi lokasi cahaya yang dipantulkan oleh kornea. Lampu senter diarahkan tepat dari depan pasien. Jika pasien memandang lurus jauh ke depan, pantulan cahaya akan tampak tepat di pusat masing-masing kornea. Jika cahaya jatuh pada pusat satu kornea dan menyimpang dari pusat pada kornea lain, maka terdapat mata berdeviasi. Keadaan mata yang berdeviasi atau mata juling, disebut strabismus, atau tropia. Strabismus adalah ketidakseimbangan mata sehingga objek yang diamati tidak diproyeksikan secara bersamaan pada fovea masing-masing mata. Esotropia adalah deviasi mata kearah nasal, eksotropia adalah deviasi mata kearah temporal, heterotropia adalah deviasi mata ke atas. Tropia alternans adalah istilah yang dipakai untuk memeriksa keadaan dimana masing-masing mata berdeviasi.
2) Melakukan Uji Tutup Uji tutup berguna untuk menetapkan apakah mata lurus (normal) atau ada mata berdeviasi. Pasien diminta untuk melihat pada sasaran jauh. Satu matanya ditutup dengan karton 7,5 x 12,5 cm. pemeriksa harus mengqamati mata yang tidak tertutupi. Jika mata yang tidak ditutupi itu bergerak sewaktu berfiksasi pada titik dikejauhan itu, maka mata itu tidak lurus sebelum mata sebelahnya ditutupi. Jika mata itu tidak bergerak, maka ia lurus. Uji ini kemudiandilanjutkan dengan mata sebelahnya.
3) Menilai Posisi Utama Pandangan Mata Penyebab penting timbulnya mata berdeviasi adalah otot ekstraokular yang paresis (lemah), atau paralisis. Paralisiss otot-otot ini ditentikan dengan memeriksa enam posisi utama pandangan mata. Pegang dagu pasien dengan tangan kanan dan memintanya mengikuti tangan kiri anda sewaktu menulis huruf H besar di udara. Jari telunjuk kiri anda diletakkan lebih kurang 25 cm di depan hidung pasien. Dari garis tengah, gerakkan jari itu 30 cm ke kanan pasien dan berhenti, kemudian 20 cm ke atas dan berhenti, ke bawah sejauh 40 cm dan berhenti, dan kemudian secara perlahan kembali ke garistengan. Lintasi garis tengah dan ulangi gerakan serupa pada sisi yang sebelah. Inilah keenam posisi utama pandangan mata.
Anda perhatikan gerakan kedua mata, yang hars mengikuti jari secara mulus. Perlu pula diperhatikan gerakan parallel kedua mata ke segala arah.Kadang-kadang bila menatap kesisi ekstrim, mata akan bergerak ritmik yang disebut nistagmus titik akhir. Terjadi gerak cepat ke arah tatapan, yang diikuti gerak baling yang lambat. Uji ini membedakan nistagmus titik akhir dari nistagmus patologik, yang menghasilkan gerakan cepat selalu kea rah yang sama, tidak tergantung arah pandangan. Bayangan yang jatuh pada retina akan diinterpretasikan oleh otak dengan cara fusi, diplopia atau supresi. Pada anak-anak, strabismus menghasilkan diplopia yang berakibat kekacauan, kemudian supresi dari bayangan dan akhirnya ambliopia. Ambliopia adalah hilangnya tajam penglihatan, sekunder terhadap supresi. Ambliopia masih reversible sampai retina telah berkembang sempurna, pada usia lebih dari 7 tahun. Ambliopia adalah fenomena yang hanya timbul pada anak-anak. Seorang dewasa yang mendapat strabismus sekunder terhadap apapun penyebabnya tidak dapat mensupresi bayangan mata yang berdeviasi dan akan berakibat diplopia.
4) Menilai Refleks Cahaya Pupil Pemeriksa meminta pasien melihat jauh, sementara ia menyinari mata pasien dengan baerkas cahaya terang. Sumber cahaya harus dating dari sisi, memanfaatkan hidung sebagai penghalang mata mengenai mata sebelah. Pemriksa harus mengamati respon pupil langsung dan konsensual. Pemeriksa kemudian melakukan uji pada mata yang sebelah. Uji cahaya berayun merupakan modifikasi untuk menguji reflex cahaya pupil. Tes ini berfungsi untuk mengungkapkan perbedaan dalam respon terhadap stimulus aferen di antara mata. Dalam tes ini pasien berfiksasi pada sasaran jauh sementara pemeriksa dengan cepat mengayun lampu dari satu mata ke matalain, mengamati adanya konstriksi dari pupil. Dalam keadaan tertentu terjadi dilatasi parodoksikal dari pupil yang terkena cahaya. Keadaan ini dikenal sebagai pupil Marcus Gunn, berhubungan dengan kerusakan cabang aferen pada mata yang disinari. Contoh paling ekstrim mata dengan fenomena Marcus Gunn adalah mata buta. Bila berkas cahaya jatuh pada mata buta, tidak terjadi respon langsung maupun respon konsensual. Bila bahaya dipindahkan pada mata lain yang normal, akan terjadi respon langsung maupun konsensual karena jalur aferen maupun eferen adalah normal. Bila cahaya kembali diarahkan pada mata yang buta, tidak ada impulsyang diterima retina (aferen) dan pupil matabuta tidak akan berkonstriksi, ia akan berdilatasi. Terdapat berbagai derajat kerusakan pupil Marcus Gunn, bergantung pada keterlibatan nervus opticus.
5) Menilai Refleks Dekat Reflex dekat diuji dengan meminta pasien berturut-turut melihat sasaran jauh kemudian sasaran yang diletakkan kurang lebih 12,5 cm dari hidung. Bila memandangi sasara dekat, mata akan berkonvergensi dan pupil akan mengecil. (H.Swartz, 1995:99-101)
f. Pengenalan Warna Pemeriksaan menggunakan kartu tes ishihara/ benang wol berwarna. Pasien membaca angka berwarna dalam kartu ishihara. Atau mengambil benang wol sesuai perintah. Interpretasi dari pemeriksaan pengenalan warna adalah normal dan buta warna. Cara pemeriksaan buta warna : Pemeriksaan ini dilakukan dengan menggunakan Ishihara Color Test merupakan test untuk mendeteksi defisiensi warna. Buku ini diciptakan oleh, Dr. Shinobu Ishihara, professor dari Universitas Tokyo, dan telah dipublikasikan sejak 1917 hingga kini menjadi alat test buta warna yang berlaku secara internasional. Test ini terdiri dari gambar yang membentuk angka, disebut dengan gambar isihara. Setiap gambar tersusun secara acak yang memuat lingkaran dari kumpulan titik yang membentuk angka dan ukuran tertentu. Dalam setiap pola titik yang membentuk angka akan dengan mudah ditebak bila klien tiidak mengidap buta warna dan akan sulit dibedakan bila seseorang tersebut mengalami buta warna terutama untuk defisiensi warna merah dan hijau. Tes secara keseluruhan terdiri atas 38 gambar, namun kita akan segera menyadari seseorang dengan buta warna hanya dengan memperlihatkan beberapa gambar saja. Pada pengetesan pertama, 24 gambar akan memberi diagnosis yang lebih tepat mengenai derajat cacat buta warna. Syarat Pelaksanaan : a. Pemeriksa tidak mengalami buta warna. b. pasien yang hendak diperiksa. c. Pencahayaan yang cukup (hal ini karena sel batang lebih sensitive terhadap cahaya jika dibandingkan dengan sel kerucut sehingga warna tidak dapat dibedakan dengan baik pada keadaan gelap).
d. Alat test berupa buku ishihara. Kelainan yang paling sering mucul adalah cacat warna merah dan hijau namun terkadang cacat biru dan kuning juga kerap terjadi. Interpretasi : 12 Interpretasi : 2
Interpretasi : 5 Gambar 6. cuplikan gambar pada buku ishihara
2. Palpasi Palpasi pada mata dikerjakan dengan tujuan untuk mengetahui tekanan bola mata dan mengetahui adanya nyeri tekan. Untuk mengukur tekanan bola mata secara lebih teliti diperlukan alat Tonometri yang memerlukan keahlian khusus. Cara palpasi untuk mengetahui tekanan bola mata :a. Beri tahu pasien untuk duduk. b. Anjurkan pasien untuk memejamkan mata. c. Lakukan palpasi pada kedua bola mata. Bila tekanan bola mata meninggi, mata terasa keras (Priharjo,Robert, 2006:56)
3. Pengkajian Tingkat Mahir (Pengkajian Funduskopi) Pengkajian mata tingkat mahir (funduskopi) dilakukan paling akhir. Pengkajian ini dikerjakan untuk mengetahui susunan retina dengan menggunakan alat oftalmoskop. Untuk dapat melakukan hal ini, diperlukan pengetahuan anatomi dan fisiologi mata yang memadai serta keterampilan khusus dalam menggunakan alat oftalmoskop. (Priharjo,Robert, 2006:56) Oftalmoskop adalah alat dengan sistem cermin optik untuk melihat anatomi interna dari mata. Ada dua cakram pada oftalmoskop : satu untuk mengatur lubang cahaya (dan filter), dan satu lagi untuk merubah lensa untuk mengoreksi kesalahan refraktif baik dari pemeriksa maupun pasien.
Lubang-lubang dan filter-filter yang paling penting adalah lubang kecil, lubang besar, dan filter bebas-merah. Lubang kecil adalah untuk pupil yang tidak berdilatasi, lubang besar untuk pupil yang berdilatasi, dan filter bebas merah menyingkirkan sinar merah dan dirancang untuk melihat pembuluh darah serta perdarahan.
Gambar 7. Oftalmoskop
Cara kerja pengkajian funduskopi a. Atur posisi pasien duduk di kursi.b. Beri tahu pasien tentang tindakan yang dikerjakan.c. Teteskan 1-2 tetes obat yang dapat melebarkan pupil dalam jangka pendek, misalnya tropikamid (bila tidak ada kontraindikasi)d. Atur cahaya ruangan agak redup.e. Duduk di kursi di hadapan pasien.f. Beri tahu pasien untuk melihat secara tetap pada titik tertentu dan anjurkan untuk tetap mempertahankan sudut pandangnya tanpa berkedip.g. Bila pasien atau pemeriksa memakai kacamata hendaknya dilepas dulu.h. Pegang oftalmoskop, atau lensa pada angka nol, nylakan dan arahkan pada pupil mata pada jarak sekitar 30 cm sampai pemeriksa menemukan red reflex yang merupakan pancaran dari cahaya retina.i. Bila letak oftalmoskop tidak tepat, red reflex tidak akan muncul. Red reflex juga tidak muncul pada berbagaigangguan misalnya katarak j. Bila red reflex sudah ditemukan, dekatkan oftalmoskop secara perlahan ke mata pasien. Bila pasien myopia, atur control kea rah negative(merah). Bila pasien hiperopia atur control kea rah positif (hitam).k. l. Amati fundus secara sistematis yang diawali dengan mengamati pembuluh darah besar. Catat bila ditemukan kelainan. Lanjutkan pengamatan dengan membandingkan ukuran arteri dan vena 4:5. Kemudian amati warna macula yang normalnya tampak lebih terang daripada retina. Berikutnya amati warna, batas, dan pigmentasi diskus optikus. Normalnya diskus optikus berbentuk melingkar berwarna merah muda agak kuning, batasan terang dan tetap dengan jumlah pigmen yang bervariasi. Lalu amati warna retina, kemungkinan ada darah, dan setiap ada kelainan. m. Bandingkan mata kanan dan kiri. n. Catat hasil pengkajian dengan jelas. o. Setelah pengkajian selesai, teteskan pilokarpin 2% untuk menetralisasi dilatasi pada mata yang diamati (pada pasien yang ditetesi tropikamid). p. Tunggu/pastikan pasien dapat melihat seperti semula.(Priharjo,Robert, 2006:57) DAFTAR PUSTAKA
Brunner & Suddarth. 2001. Keperawatan Medikal Bedah Volume 3. Jakarta : EGCGuyton, Arthur C. 1990. Fisiologi Manusia dan Mekanisme Penyakit. Jakarta:EGCH.Swartz,Mark. 1995. Diagnostik Fisik. EGC:JakartaKoesora. 2009. Pemeriksaan Tes Pendengaran.Moore, Keith L. 2002. Anatomi Klinis Dasar. Jakarta:Hipokrates.Priharjo, Robert. 2006. Pengkajian Fisik Keperawatan. Edisi 2. Jakarta : EGC Sloane, Ethel. 2003. Anatomi dan fisiologi untuk Pemula. Jakarta:EGCSnell, Richard S. 2006. Anatomi Klinik untuk Mahasiswa Kedokteran. Jakarta:EGC.Syaifuddin. 2009. Anatomi Tubuh Manusia untuk Mahasiswa Keperawatan. Jakarta : Salemba MedikaSyaifuddin. 2010. Atlas Berwarna Tiga Bahasa Anatomi Tubuh Manusia. Jakarta:Salemba Medika
Related Documents